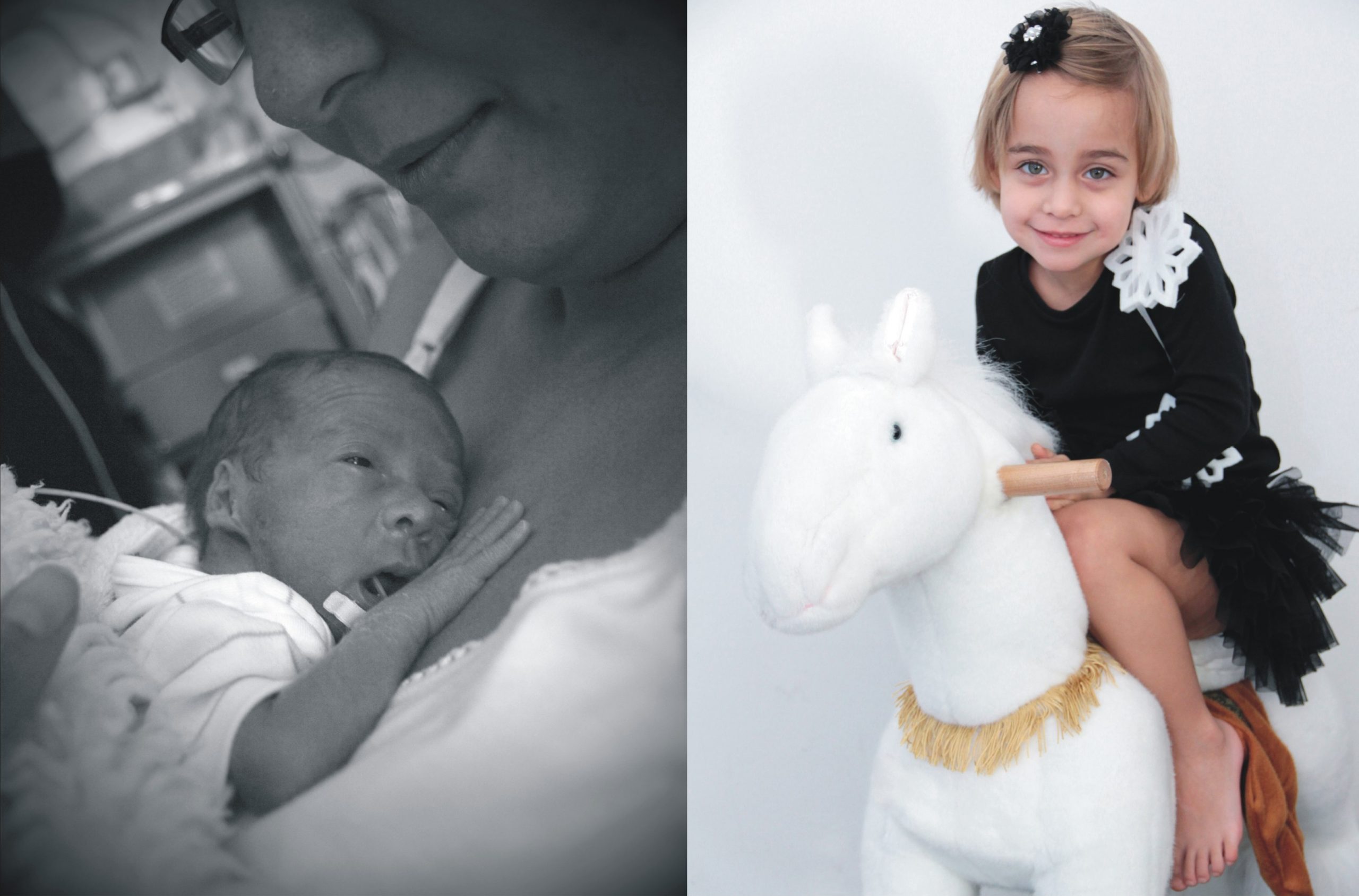
Při narození váží méně než kilogram a vešly by se do dlaně. Přesto i takové děti dnes dokážou čeští neonatologové zachránit – a bez trvalých následků. Novorozenecká úmrtnost je u nás jedna z nejnižších na světě a klesá i počet dětí, které kvůli předčasnému porodu zůstanou celoživotně postižené. Podle šéfa České neonatologické společnosti Lumíra Kantora přitom máme našlápnuto k tomu, aby byla péče ještě lepší. Česká ministerstva totiž přislíbila finanční podporu nových přístrojů a peníze by měly dorazit také z norských fondů.
„Počet předčasně narozených dětí se zvyšuje. V roce 2002 se v ČR předčasně narodilo šest procent dětí, v roce 2013 už šlo o 8,3 procenta, což je nárůst o dva tisíce dětí. Je to číslo vysoké, ale stále nedosahuje úrovně západních států či USA,“ řekl na tiskové konferenci konané při příležitosti dnešního Světového dne předčasně narozených dětí Lumír Kantor, který je také primářem na novorozeneckém oddělení ve FN Olomouc. Zatímco v ČR se předčasně narodí každé dvanácté dítě, na Západě je to každé desáté.
Za nedonošené se považují děti, které se narodí dříve než v 37. týdnu těhotenství (standardní délka je 40 týdnů). Extrémně nezralým novorozencům pak bývá méně než 28 týdnů. Nejvíc rizikové jsou přitom děti, které mají porodní váhu pod 1500 gramů. Např. v letech 2000 až 2002 se jich narodilo 2433, z toho 31 procent zemřelo, zatímco v letech 2009 až 2011 jich bylo 3625, přičemž zemřelo okolo 20 procent.
Mohlo by vás zajímat
Tito novorozenci ještě nemají dovyvinuté orgány, takže mohou mít dechové obtíže související s nezralostí plicní tkáně, případně chvilkami přestávají dýchat (tzv. apnoické pauzy) kvůli nedostatečně vyvinutému dechovému centru v mozku. Výživu navíc musí dostávat do žíly, protože jejich zažívací trakt ještě není připraven zpracovávat potravu. A to je jen zlomek problémů, s nimiž se novorozeně musí poprat. Výsledkem může být mozková obrna, slepota či mentální retardace.
„Slýchali jsme argumentaci, že sice zachraňujeme více dětí, ale je jich více postižených. Není tomu tak. Stoupá sice počet dětí s porodní hmotností pod 1500 gramů, což je nejrizikovější skupina, ale klesá úmrtnost a počty vážných postižení, jako je dětská mozková obrna. Ta během deseti let klesla z 31 procent na 11 procent. Další věc, která nás dlouhá léta v neonatologii provázela, je slepota a těžká porucha zraku – tam se podařilo za deset let snížit výskyt z 13,8 procenta na 2,3 procenta,“ uvádí Lumír Kantor. Počet všech vážně až těžce postižených dětí byl v letech 2000 až 2002 kolem 29 procent, dnes se jedná zhruba o 19 procent. „Nejsme sice na úplné špičce, ještě máme co zlepšovat, ale naše výsledky jsou celosvětově nadprůměrné,“ doplňuje primář Kantor.
Mnohočetných těhotenství ubývá
Na špičce ovšem jsme, co se týče nízké dětské úmrtnosti, která se dlouhodobě pohybuje kolem jednoho promile. Zlepšení se podařilo nastartovat v 90. letech – ještě v roce 1995 byla úmrtnost 3,4 promile. Díky nadšeným neonatologům a novému přístrojovému vybavení se však podařilo obor dostat na velmi dobrou úroveň.
„Dříve nebylo přístrojové vybavení, takže z dnešního pohledu umírala řada dětí zbytečně. Navíc se ty, které byly menší a zemřely na porodním sále, započítávaly do potratů, takže byly statistiky v 80. letech zkreslovány. Je třeba říci, že počet dětí narozených v roce 1989 v Československu byl téměř totožný s počtem potratů, které se tu prováděly. Společnost byla devastována, což v současné době neplatí,“ přibližuje Lumír Kantor.
Pokroky v neonatologii ovšem neskončily devadesátými léty. Odborníkům se jen v posledních letech podařilo hned několik úspěchů. Jedním z nich je snížení počtu mnohočetných těhotenství – právě ta jsou totiž spolu s vyšším věkem matek důvodem pro větší počty předčasně narozených dětí. Ještě v roce 2010 tvořily mnohočetná těhotenství 2,13 procenta všech porodů, díky dohodě se společností pro umělé oplodnění počet v současnosti klesl na 1,7 procenta porodů.
Dalším úspěchem je ekonomická podpora, kterou se podařilo sjednat s ministerstvy. „Dosáhli jsme na poměrně rozsáhlý příspěvek na přístrojové vybavení. To je změna, která bude zásadní pro další vývoj neonatologie. Půjde o modernizaci přístrojového vybavení a nezbytné stavební úpravy. Ještě probíhá jedna akce, a to jsou norské fondy. Jde asi o 60 milionů pro následnou péči – aby děti, které jdou domů, měly zajištěnou potřebnou péči stran přístrojů a přidružených věcí, jako je provoz ambulancí a další sledování dětí. To je také významná injekce pro českou neonatologii,“ vysvětluje primář Kantor.
Trendem je zjemnění péče a podpora kontaktu s rodiči
Od roku 2010 je u nás navíc podporováno zjemnění péče – individualizovaný přístup k dítěti a možnost co největšího kontaktu s rodiči a příbuznými.
„Zásadně se změnilo zapojení rodičů do ošetřovatelského procesu. I u těch nejmenších dětí pod 1000 gramů by měl být kontakt co nejdříve po porodu – rodiče pak docházejí na JIP, klokánkují, tedy dávají si malé děti na prsa, dotýkají se. Mezi dítětem a matkou musí vzniknout pevná vazba. Ta zaručuje, že se vytvoří některé části mozku, které jinak zůstávají spát. Pokud funguje, přináší tato vazba do života samá pozitiva – lepší vztah k učitelům, větší sebevědomí, jistotu nebo lepší navazování mezilidských vztahů. Je to dokázáno i medicínsky – existují magnetické rezonance mozku, které srovnaly např. ročního chlapce ze sirotčince v Rumunsku, který měl tyto části naprosto nefunkční ve srovnání s dítětem, které mělo od začátku pevnou vazbu a nebylo deprivované. U lidí, kteří tuto vazbu nemají, je větší sklon k narkomanii či deliktům,“ popisuje lékařka Eva Dortová z neonatologie ve FN Plzeň.
Důležitost kontaktu zdůrazňuje i primář Kantor. Podle něj např. klokánkování vede k tomu, že dítě bývá z nemocnice propuštěno dříve. Separace matky a novorozence dokonce může vést k tomu, že se změna promítne i do genomu a porucha se tak předává další generaci. „Na druhou stranu je potřeba myslet na bezpečnost, protože nejde, abychom děti ohrožovali infekcemi. Snažíme se proto hledat možnosti, jak to skloubit. Např. připouštění prarodičů či sourozenců na JIP není jednoduché, ale snažíme se ho provádět,“ uvádí primář.
Právě v Plzni už proto mají v nemocnici 20 lůžek pro matky, jejichž dítě je v inkubátoru, takže nemusí denně dojíždět. Pro děti, které v nemocnici matku nemají, zajišťují kontakt chovací asistentky, někde se zase do inkubátorů se pouští nahraný hlas rodičů.
„Po propuštění navazuje péče v centrech vývojové péče nebo v rizikových poradnách. Máme možnosti vývojové intervence – vedle rehabilitace s námi spolupracují kliničtí logopedové a speciální pedagogové, kteří mohou včas zasáhnout do vývoje, když neprobíhá ideálně,“ dodává Eva Dortová.
Právě o individualizovanou péči usiluje program NIDCAP (Newborn Individualized Developmental Care and Assessment Program). „Jde o nejvyšší stupeň, jakého se dá dosáhnout. V současnosti je však těchto center v Evropě jen několik a v ČR žádné. Měl by to být náš cíl. Pro mě je určitým vrcholem, že by maminka mohla být hospitalizována na pokoji s dítětem i ve stavu, kdy dítě potřebuje intenzivní péči, která vypadá podobně jako na nejsložitějších ARO. Ví se totiž, že ta matčina péče pomáhá ohroženým dětem i co se týče komplikací,“ vysvětluje Lumír Kantor.
Skvělým výsledkům ohledně novorozenecké úmrtnosti vděčí ČR také síti 12 perinatologických center, která kryje celou republiku a kam se předčasně narozené děti soustřeďují. Právě tady ovšem narážejí nemocnice na problém ohledně úhrad od pojišťoven. „Jsme hrazeni v systému DRG. Co se týče zdravých donošených novorozenců, tam problémy nemáme. Ovšem u nezralých novorozenců některé platby vycházejí velmi nízko. Je to paradoxní, protože dostáváme více peněz za děti, které nejsou ventilovány a péče není tak intenzivní a naopak za děti na intenzivní péči je peněz méně. Už jsme o tom ale začali jednat s referenčním centrem,“ uzavírá šéf neonatologů.
Michaela Koubová