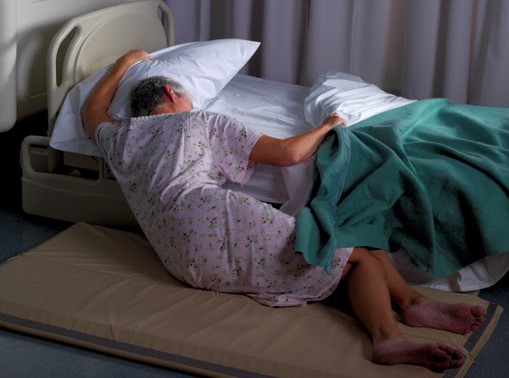
Až milion amerických dolarů, tedy více než 24 milionů korun. Taková může být roční úspora nemocnice se dvěma stovkami lůžek, která využívá nový nástroj prevence pádů vyvinutý americkým centrem pro transformaci zdravotní péče (Joint Commission Center for Transforming Healthcare). Sedmi zdravotnickým zařízením, v nichž se metodologie testovala, díky ní klesl počet pádů o 35 procent, pádů se zraněním pak ubylo dokonce o 62 procent. Snižovat počet pádů se přitom snažíme i v České republice. Podle odborníka na kvalitu péče Davida Marxe díky mnohaleté iniciativě České asociace sester počet zranění při pádech v nemocnicích klesá.
„Stovky tisíc pacientů každoročně v nemocnici upadnou, což má často za následek vážná zranění vyžadující další péči a delší pobyt v nemocnici,“ říká viceprezidentka Joint Commission Center for Transforming Healthcare Erin DuPree.
„Uvádí se, že asi 20 procent osob nad 65 let mělo v průběhu jednoho roku pád. Pády jsou jednoznačně nejčastější nežádoucí událostí ve zdravotnických zařízeních. Způsobují poranění, prodlužují hospitalizaci, komplikují základní onemocnění a vedou k častým žalobám na nekvalitní zdravotní péči. Například účet za komplikovaný pád je vyčíslen v USA na 4000 amerických dolarů,“ uvádí náměstkyně pro ošetřovatelskou péči Eva Havlíková z Vysokomýtské nemocnice v projektu s názvem Pády pacientů v následné péči – nekonečný příběh?, který byl přihlášen do loňského kola soutěže kraje Vysočina Bezpečná nemocnice.
Mohlo by vás zajímat
Nový nástroj prevence pádů vyvinutý americkým centrem přitom zahrnuje edukaci zdravotníků, podporu pacientů, aby dbali na svou bezpečnost, pravidelnou kontrolu a plánovaný doprovod na toaletu či důraz na to, aby nemocní nikam nechodili bez doprovodu. Díky využití metodiky pak podle vyjádření centra může dvousetlůžková nemocnice snížit počet pacientů, kteří se zraní při pádu, ze 117 na 45 ročně. V amerických nemocnicích přitom ročně dojde k 700 tisícům až milionu pádů za rok, což způsobuje komplikace u dvou procent všech pobytů v nemocnici. Vážné zranění tam pak znamená průměrně 6,3 dne v nemocnici navíc a stojí kolem 14 tisíc dolarů (více než 338 tisíc korun).
Mezi dalšími programy a nápady usilujícími o snížení počtu pádů v amerických nemocnicích je například zpráva vysílaná po stisknutí alarmu, v níž zdravotník pacienta osloví jménem a požádá ho, aby chvíli setrval na místě s tím, že pomoc dorazí během pár sekund, či kamerový systém na pokojích.
V ČR ročně dojde k desítkám tisíc pádů ve zdravotnických zařízeních
V Česku se o monitorování a prevenci pádů zasloužila hlavně Česká asociace sester (ČAS). „Pády jsou sledovány jak na úrovni každé nemocnice, tak i centrálně. Jsou součástí hlášení nežádoucích událostí, takže máme data ČAS i ÚZIS, kam se analýza přenesla. Tento nástroj pak pomohl zavést všechna preventivní opatření. ČAS tak vyvrací různé mýty, jako že když někdo přijde do nemocnice jen na dva dny, tak u něj není třeba posuzovat riziko pádu. Jde tedy o jednu z agend, která jasně ukázala, jak je důležité mít kvalifikovaný nelékařský personál. Dnes už je automatickou součástí péče o pacienty ve všech typech zařízení identifikace rizik pádů, zavádění opatření a pravidelné přehodnocování pacientů,“ říká David Marx.
Dnes jsou záznamy o pádech z jednotlivých nemocnic sbírány v rámci Národního systému hlášení nežádoucích událostí. Do něj bylo za první čtvrtletí tohoto roku nahlášeno ze všech typů zdravotnických zařízení téměř 11500 nežádoucích událostí, přičemž například ve velkých nemocnicích s 4931 událostmi jich tvořily pády 32 procent (následovány nozokomiálními infekcemi, nepatřičným chováním osob a dekubity), z poškozujících událostí pak pády činily už 40 procent. Pro představu: pražská VFN zaznamenala v letech 2004 až 2012 přes 62 tisíc pádů (při 7,28 milionu pacientů), z toho v necelých 36 procentech došlo k lehkému a v devíti procentech k těžkému poranění.
„Obecně lze říci, že při aktuální situaci lze předpokládat, že množství nahlášených nežádoucích událostí ve zdravotnickém zařízení je přímo úměrné stupni rozvoje kultury bezpečí v dané organizaci. Nadprůměrný počet nahlášených nežádoucích událostí je tak pozitivním jevem a svědčí spíše o dobré edukaci a motivaci pracovníků daného zařízení než o snížené kvalitě poskytované zdravotní péče,“ uvádí ve vyhodnocení dat ÚZIS.
Data srovnatelná s vyspělými státy
David Marx přitom podotýká, že způsob, jakým se u nás data sbírají, je velmi dobrý. „Máme data srovnatelná s vyspělými evropskými zeměmi. Metodiky ovšem nejsou standardizované. Jsou tedy země, které vůbec nesledují pády u mladých osob, monitorují jen pacienty nad 65 let, hlásí pouze pády se zraněním nebo u pacientů vyhodnocených jako rizikoví. Z toho pohledu je databáze ČAS, se kterou se u nás hlavně pracuje, velmi dobrá a spolehlivá. Ještě významnější jsou ovšem sběry dat na úrovni jednotlivých nemocnic. Hlášení, že pacienti padají v nemocnici, není nic překvapivého – to je dáno tím, že většinou jde o seniory, u nichž je řada rizikových faktorů, k čemuž přispěje ještě medikace nebo operační výkon. Nelze tedy čekat, že nikdy nikdo nespadne. Už ale lze čekat, že nespadne někdo, kdo byl vyhodnocen jako rizikový, protože by se o něj měli zdravotníci starat a zavést příslušná preventivní opatření. U nás sice celkový počet pádů stoupá, protože se personál učí hlásit je pořádně, ale signifikantně klesají – a to jak v absolutních číslech, tak v proporci – pády se zraněním. Cílem je, aby pacienti v rizikových kategoriích nepadali vůbec a v nerizikových kategoriích nebyly pády se zraněním,“ vysvětluje doktor Marx.
Na jaké skupiny tedy vlastně lze pády rozdělit? Podle profesorky Janice M. Morse z univerzity v Utahu máme skupinu náhodných pádů zapříčiněných selháním pomůcek nebo faktory prostředí, dále nepředvídatelné fyziologické pády způsobené například epileptickým záchvatem či mdlobou, a předvídatelné fyziologické pády, kterým lze zabránit vyhodnocením rizika při příjmu nebo během hospitalizace.
K pádům přispívá i užívání mnoha léků
„Pokud má pacient nějaký pád v anamnéze, stává se rizikovým a je pravděpodobné, že bez preventivních opatření upadne znovu. Jsou také různá onemocnění zvyšující riziko, když je pacient hůře mobilní, je diabetik a může dojít k výkyvu glykémie, nebo jde o pacienta, který má nově nasazenou nebo právě měněnou léčbu na krevní tlak. Na to jsou screeningové dotazy, kterými se zjišťuje riziko už při přijetí pacienta do zařízení nebo ambulantního sledování. Pokud se rizika identifikují, je třeba zaměřit se na prevenci a nečekat, až pacient spadne,“ přibližuje David Marx.
Riziko znamenají také léky, jako jsou sedativa, hypnotika či některá psychiatrická medikace. Za některé pády pak dokonce mohou lékové kombinace, které vedou k symptomům indukujícím pády.
„Ve spolupráci s našimi lékaři jsme v nemocnici vyhlásili program STOP polypragmazii (užívání mnoha léků současně, pozn. red.). Setkáváme se denně se situací, kdy je přijímán pacient z akutní nebo i domácí péče do následné péče s rozsáhlou medikací, není výjimkou doporučení 10, 12 léků v jedné medikaci. Je to tím, že pacient před přijetím do následné péče absolvuje různá vyšetření, konzilia a „sesbírá“ od lékařů různých odborností doporučenou medikaci. Poté přijde s tím, že dostává najednou například tři analgetika nebo sedativa se stejným chemickým složením. Velkým problémem je to, že pacienti „svoje“ léky vyžadují. Pro naše lékaře to znamená neustálou edukaci pacientů a rodinných příslušníků, velkou dávku trpělivosti při vysvětlování a překonání počáteční nedůvěry, kdy pacienti mají pocit, že jim lékař nechce podávat více léků, než požadují,“ píše v projektu Vysokomýtské nemocnice Eva Havlíková.
Vliv prostředí, vybavení i pomůcek
Podle Davida Marxe pak roli hrají také kompenzační pomůcky, kdy je třeba ověřit, zda má například pacient, který hůře vidí, u sebe brýle. Na místě je samozřejmě i přiměřená obuv. Pomoci ovšem může také identifikace rizikového pacienta například cedulkou na posteli, protože řada starších lidí pomoc odmítá.
Hlášení pádů v rámci zařízení pak pomáhá vychytávat další mouchy dané například nevhodnými stavebními úpravami. „V jedné nemocnici jsme se setkali s tím, že jim prudce stoupl počet pádů u ambulantních pacientů. Udělali totiž mramorovou podlahu, a když na podzim pršelo, lidé na ní začali padat. Stačilo nainstalovat pár koberců a bylo po pádech. Podstatná je tedy analýza hlášení na úrovni jednotlivého zařízení,“ doplňuje David Marx.
Analýza pádů ve Vysokomýtské nemocnici pak odhalila, že za 15 procent může nestabilní jídelní stolek. Ve spolupráci s výrobcem zdravotnického nábytku tak nemocnice navrhla stolek, který neujíždí a lze s ním zajet pod lůžko či k pacientovi na jezdícím křesle.
Jak ovšem potvrzují odborníci, všem pádům se zabránit nedá. O to důležitější je zaměřit se na to, aby alespoň následně nedošlo ke zranění. „Tam hraje roli výška postele, která se nastavuje buď výš, anebo níž podle toho, jak se pacientovi nejlépe vstává. Z tohoto hlediska je zajímavý projekt v Zimbabwe zaměřený na omezení rizik pooperačních pádů, kde padali pacienti pod vlivem anestezie. Protože to byla chudá nemocnice, která neměla na postele s postranicemi, vyřešili to tak, že dali matrace v pooperačním pokoji přímo na zem. Tak sice nezabránili pádům, ale zabránili poraněním. Další věcí je umístění alarmů na záchodech a v koupelnách, na které pacient po pádu potřebuje dosáhnout,“ zdůrazňuje David Marx.
Domovy pro seniory: o kvalitě musí vedle nízkého počtu pádů svědčit i další faktory
Nemocnice ale nejsou jediná zařízení, která pracují na prevenci pádů. Podobně jsou na tom i v sociálních zařízeních pro seniory, kde se taktéž pády registrují. „Pracují tam zdravotničtí pracovníci, kteří si už návyky přinesli. V rámci našich akreditačních zkušeností je někdy musíme trochu tlumit, protože jsou z nemocnice zvyklí přehodnocovat rizika pádu každý den, což u stabilizovaného klienta není tolik třeba. I vybavení a zajištění prevence pádů v registrovaných zařízeních nebo třeba hospicích je z mých zkušeností na relativně vysoké úrovni,“ chválí je v tomto ohledu doktor Marx.
Že má ale zařízení málo pádů, ještě nemusí znamenat, že má „vychytanou“ prevenci – může totiž omezovat jeho pohyb například kurtováním či zvednutými postranicemi. To ale podle Evy Havlíkové není dobrý nápad.
„Pro pacienta v riziku pádu by se mohla nabízet možnost omezit ho v pohybu, uložit jej bezpečně do lůžka, odkud nám nespadne. Omezení pacienta a zvláště pak seniora vede k vážným důsledkům. Nucená imobilizace pacienta, například pobyt za zábranami nebo kurtování, je prokazatelně spojená s funkčním omezením, agitací, delirantními stavy, proleženinami nebo tvorbou svalových kontraktur. Navíc samotná snaha o fyzické omezení pohybu naopak vede k často komplikovanějším a nebezpečným pádům, například k pádům z větší výšky přes zábrany lůžek. Pět pádů z 54 nahlášených v naší nemocnici, tedy 9,2 procenta, bylo způsobeno přelezením zábrany u lůžka,“ píše Havlíková.
Jak tedy poznat, že nízký počet pádů v daném zařízení není dílem prevence, ale omezování? „Jednotlivé faktory je třeba posuzovat v komplexu. Že mají nula pádů, protože mají všechny pacienty přivázané k posteli, by zase nejspíš znamenalo vyšší výskyt dekubitů. Kdo si vybírá domov, jistě nevychází z jediného parametru – je třeba se tam podívat, očichat, zkontrolovat data, jít do nezávislých zdrojů, pobavit se s personálem a nejlépe i s klienty. Obecně ale mohu říci, že v registrovaných zařízeních pro seniory je proces prevence pádů veden docela slušně. Domnívám se, že zatímco ošetřovatelská péče má poměrně hodně rezerv, toto jich má relativně málo,“ podotýká doktor Marx.
Pomoci může i nasměrování postele
Ve Vysokém Mýtě tak místo omezování pohybu zvolili opačný postup. „Na mobilitu by se mělo u starších pacientů přihlížet jako na jednu ze známek vitality a zajistit naopak bezpečnou mobilitu, ne se omezit na „pouhou“ prevenci pádů a jejich hlášení. Co můžeme ovlivnit? Zachovat mobilitu, ne omezit pacienta v lůžku. V naší nemocnici klademe velký důraz na včasnou a každodenní rehabilitaci. Pokud to zdravotní stav dovoluje, je pacient v dopoledních i odpoledních hodinách vysazen do křesla,“ vypočítává některé vhodné postupy náměstkyně Havlíková.
Další věc, která pak podle ní může napomoci k zabránění pádu, je umístění lůžka stejně jako v domácím prostředí. „Když má člověk umístěné lůžko doma tak, že 20 let vstává po pravé ruce a nyní jej uložíme do nemocnice na lůžko tak, aby vstával po levé ruce, nastává problém. Adaptace seniorů v cizím prostředí je obecně mnohem obtížnější než u mladých lidí. Tak může být, především po probuzení, těžké zadaptovat se pro pacienta tak, aby vstával správně a nespadl z lůžka. Proto se pacientů (nebo rodiny) ptáme na to, jak měli umístěné lůžko v místnosti a pokud je to momentálně v naší možnosti, uložíme pacienta na lůžko tak, aby slézal na stranu, kde je zvyklý. Myslíme si, že takto můžeme mnohým pádům zabránit,“ uvádí Eva Havlíková.
Pády jsou tak podle Davida Marxe jednou z oblastí, které se u nás věnuje pozornost a daří se na ní pracovat. Prevence pádů byla vyhlášena jako resortní bezpečnostní cíl už v roce 2009. Ten už je dnes inkorporován do interních systémů hodnocení kvality, takže by ho měla mít všechna zařízení.
„Nejde ale natvrdo doporučit jeden nástroj, protože něco jiného je třeba na gerontopsychiatrii, něco jiného na ortopedii a něco jiného na dětské rehabilitaci či gynekologii. Samotný sběr dat je sice pro statistika hezký, ale pro kvalitáře je podstatnější, i když to třeba není metodicky nejdokonalejší, jestli se na jeho základě provádějí nějaká nápravná opatření, která data ovlivňují. Jde ale o jednu z oblastí, která se u nás docela daří. Před 15 či 20 lety se tomu všichni smáli, ale ona to není legrace. Znalecky jsem posuzoval kauzy, kdy měl pád u pacienta, který byl jinak kvalitně a dobře léčen, fatální zakončení. Pacientce se totiž zaměnila medikace a pacientka když vstala z postele, upadla, rozbila si hlavu a zemřela. Nejde tedy jen o nějaké oděrky, a to nemluvím o tom, jaký dopad může mít pád na seniora. Vede totiž někdy k tomu, že se lidé začnou bát chodit, což je začátek rizika imobilizačního syndromu se všemi dopady, které to pro člověka může znamenat,“ uzavírá doktor Marx.
Michaela Koubová