Ještě před osmi lety jich nebyly ani dvě stovky, dnes už jich je skoro sedm set. Takový je nárůst pojištěnců VZP, kteří dostávají biologickou léčbu kvůli lupénce. Přestože celkový počet nemocných zůstává konstantní, lze předpokládat, že množství těch, kdo se budou léčit biologiky, ještě do budoucna poroste. Důvodem je příchod biosimilars, tedy kopií originálních léčiv po vypršení patentu, které se v posledních letech dostávají na náš trh. Srážejí totiž cenu biologické léčby, kterou tak díky tomu dostane za stejné peníze více pacientů.
„Snažíme se najít způsob, jak omezit konkrétní prvek v imunitním systému, který když vypneme, lupénka se nebude objevovat, zatímco celý zbylý imunitní systém chránící proti vnějším i vnitřním škodlivinám bude fungovat. Cyklosporin, který v transplantační medicíně slouží k potlačování zánětu vedoucímu k odvrhnutí transplantátu, nám u lupénky dělá velmi dobrou službu. Dnes už víme, že právě potlačení zánětu stačí k tomu, aby i další projevy lupénky, jako je urychlené množení buněk, nepokračovaly. Jenže cyklosporin potlačuje i celou řadu prvků imunitního systému. Oproti tomu biologika dnes stále více cílí na jednu konkrétní oblast. Jsme optimističtí v tom, že se budeme víc a víc blížit do místa, kde budeme mít jednu zázračnou tabletku, která bude léčit lupénku, ale neovlivní nic jiného,“ vysvětluje princip léčby lupénky, autoimunitního zánětlivého systémového onemocnění postihujícího zhruba dvě procenta populace, předseda České dermatovenerologické společnosti profesor Petr Arenberger.
Lupénka přitom vůbec nepostihuje jen kůži, jak se často lidé domnívají, ale zasahuje také klouby a vnitřní orgány. Pacienti se závažnou formou choroby tak mají vyšší riziko arterosklerózy a infarktu, častější je i cukrovka či obezita. U středně těžké a těžké lupénky (těmi trpí jeden ze čtyř pacientů, lehčí formy často nebývají vůbec diagnostikovány nebo jsou zaměňovány s dermatitidou), která je neléčená a zánět přetrvává řadu let, může ve výsledku dojít ke zkrácení života u žen o 4,4 roku a u mužů o 3,5 roku. Ještě zásadnější je ovšem snížení kvality života – negativní dopad choroby pociťuje každodenně 80 procent pacientů.
Mohlo by vás zajímat
Pětina pacientů má deprese
„Lupénka s sebou nese řadu komorbidit – nejčastěji jsou to především psychická onemocnění. V dnešní době, kdy se takříkajíc hledí na to, aby obal dobře prodával, tedy aby kůže vypadala dobře a reprezentovala nás navenek, najednou přijde pacient, který má postižené ruce, nemůže lidem podat ruku a musí třeba nosit ochranné rukavice. To velmi zatěžuje psychiku – depresivní stavy se tak u pacientů s těžkou psoriázou vyskytují v asi 22 procentech. Ve statistikách se dokonce uvádí, že deset procent pacientů s lupénkou někdy ve svém životě uvažovalo o sebevraždě,“ podotýká profesor Arenberger.
I když dnes lékaři neumějí nemoc vyléčit, dokážou ji léčit tak, že člověk nemá žádné problémy. Terapie může probíhat buď formou lokální, tedy často za pomocí mastí, nebo systémově. „Úplně na počátku nemoci nasazování biologické léčby význam nemá, protože jsme schopni ji zvládnout jednoduchými, bezpečnými a výrazně levnějšími prostředky. Standardní systémovou léčbu, která není tolik ekonomicky náročná, ovšem ještě zcela nevyužíváme tak, jak bychom měli. Systémová léčba přitom zabírá u většiny pacientů v začátku, pokud tedy hned nenastanou nežádoucí účinky. Po nějaké době ale musíme preparát vysadit, abychom předešli dlouhodobým změnám na ledvinách či játrech, takže musíme zvažovat jiný produkt, fototerapii nebo právě biologickou léčbu,“ říká Petr Arengerger.
Biologická terapie se tak může nasadit po splnění indikačních kritérií. Ty spočívají v selhání alespoň dvou jiných systémových léků, tedy třeba cyklosporinu, metotrexátu, retinoidů či ultrafialové fototerapie, dále v postižení minimálně deseti procent povrchu těla a do třetice v indexu PASI na úrovni alespoň 10 (ze škály 0 až 72). Tento index přitom posuzuje intenzitu kožního zánětu, tloušťku ložisek, nánosy šupin či rozsah problému.
„Biologická léčba je velmi účinná, máme ale kolem 10 až 15 procent pacientů, kteří po jejím nasazení nesplní kritéria. Podle typu preparátu totiž hodnotíme po třech až čtyřech měsících účinnost. Pokud nepoklesne intenzita onemocnění v parametru PASI o 50 procent, považujeme pacienta za nonrespondentního, tedy na léčbu nereagujícího. Tam se pak zvažuje nasazení jiného typu léčby, kombinace léků nebo musíme pacientovi vysvětlit, že už to lepší nebude – ale to je spíše výjimka,“ přibližuje profesor Arenberger.
Lupénka stojí VZP skoro 350 milionů ročně, 200 jde na biologika
Závažnost choroby pochopitelně souvisí i s nákladností léčby. Zatímco mastičky stojí stokoruny za čtvrt roku, systémové léky přijdou na stovky až tisíce a biologická léčba na několik desítek tisíc za tři měsíce.
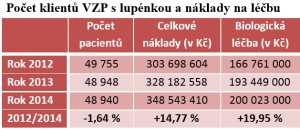
„Máme necelých 50 tisíc pojištěnců, kteří trpí lupénkou. Počet je přitom víceméně stabilní, co se ale změnilo, jsou náklady na léčbu, které rostou. Od roku 2007 vzrostly celkové náklady na pacienty léčené biologickou léčbu z 35 milionů na 200 milionů a náklady na jednoho pacienta oscilují kolem 300 tisíc korun. To je ovšem vrchol pyramidy, tedy léčba těžkých pacientů. V posledních letech přitom došlo k mírnému poklesu ceny léčby, protože přišly na trh kopie přípravků, které jednotkovou cenu snížily. Tím dosáhneme větší dostupnosti pro pacienty,“ uvádí náměstek ředitele VZP Petr Honěk s tím, že počet klientů VZP léčených biologickou léčbou se za sedm let zpětinásobil. Celkově pak stojí všichni pacienti s lupénkou (tedy nejen ti na biologické léčbě) více než 348 milionů korun.
Používání biosimilars se přitom zatím v dermatologii zatím naplno nerozjelo. Důvodem bylo to, že první takový přípravek, který se na našem trhu objevil, měl klinické studie provedené pouze v revmatologii, ne dermatologii. „Dermatologové proto byli zdrženlivější a ptali se, zda to skutečně funguje stejně. Rozběh proto nebyl velký, to se ale zřejmě změní s dalšími dvěma preparáty, které už dokončené studie v dermatologii mají. Naše dosavadní zkušenosti s biosimilars přitom nejsou špatné, fungují dobře,“ konstatuje Petr Arenberger.
Zaměstnat člověka s lupénkou se vyplatí
Protože mohou být pacienti splňující indikační kritéria biologické léčby zároveň kandidáty na invalidní důchod, investice do terapie se i dle slov náměstka Hoňka vyplatí. „Biologická léčba má výhodu, že pacienti, kteří lupénkou trpí třeba deset let a přišli o práci, protože měli zánětlivé změny na kloubech, neměli dostatečnou hybnost a trvale rozpraskaná chodidla, se najednou zcela vrátí do života,“ potvrzuje Arenberger.
Na druhou stranu se také vyplatí takového člověka se zdravotním znevýhodněním nebo postižením zaměstnávat. „Ve chvíli, kdy pacienti tráví velké množství času na klinikách a po ambulancích dermatologů, často přicházejí o zaměstnání. Ale v momentě, kdy ale takový pacient splní nárok na invalidní důchod nebo spadá do kategorie osob se zdravotním znevýhodněním, pomáhá svému zaměstnavateli splnit povinnou kvótu. Každý zaměstnavatel s více jak 25 zaměstnanci totiž má ze zákona povinnost zaměstnávat čtyři procenta lidí se zdravotním postižením,“ vysvětluje Hana Potměšilová, ředitelka Nadačního fondu pro podporu zaměstnávání osob se zdravotním postižením.
Zaměstnavatel díky zaměstnání OZP nemusí platit odvod do státního rozpočtu ve výši 65 tisíc korun za každého chybějícího postiženého zaměstnance a nemusí řešit náhradní plnění ve výši 177 tisíc korun bez DPH za chybějícího OZP zaměstnance. Na druhou stranu má nárok na příspěvky dle zákona o zaměstnanosti, a to až do výše 200 tisíc korun. Zároveň si může uplatnit slevu na dani z příjmů ve výši 18 tisíc korun na OZP zaměstnance a dokonce 60 tisíc korun za zaměstnance ve třetím stupni invalidního důchodu. Podtrženo, sečteno, při zaměstnání celkem 2396 osob, které loni pobíraly I. až III. stupeň invalidního důchodu kvůli lupénce nebo psoriatické artritidě, by zaměstnavatelé ušetřili 150,9 milionu korun na „invalidní dani“.
„Před časem jsme oslovili 600 personalistů s kampaní Zvenčí se loupe, uvnitř je skvělý. Nakoupili jsme francouzské croissanty, které jsme rozeslali předním personalistům a zástupcům firem s více než dvěma stovkami zaměstnanců s krátkým vysvětlením, co je lupénka. Následně jsem školila kolem čtyř set personalistů, kteří řekli, že se konečně dozvěděli, že nejde o infekční onemocnění a kampaň jim nemoc pomohla pochopit. Když se jim teď přihlásí někdo s divnýma rukama, budou vědět, jak to týmu vysvětlit,“ říká Hana Potměšilová s tím, že mnoho lidí si nesprávně myslí, že je lupénka nakažlivá.
Základem jsou adekvátní informace
Z práce má pochopitelně profit pacient – a to nejen ten, že není závislý na dávkách. Lidé v I. a II. stupni invalidity totiž mají nárok na slevu na dani z příjmů ve výši 2520 korun, ve III. stupni pak 5040 korun. Pokud má pacient s psoriatickou artritidou průkaz ZTP/P, může mít slevu 16 140 korun.
„Díky projektu Navždy jsme se rozhodli na základě poptávky ze strany 900 pacientů, s nimiž jsme komunikovali, rozjet po celé republice semináře, kde se pacienty snažíme edukovat nejen v medicínské části, ale také v té sociální – tedy jaké benefity mohou čerpat. V těchto dnech také spouštíme průzkum mezi téměř tisícovkou pacientů ohledně toho, v čem je pro ně lupénka závažná. Na konci října při příležitosti Světového dne lupénky pak spouštíme zmodernizovanou aplikaci přes mobilní telefony, která napojí pacienta na odborné centrum a pacient tak může pomocí mobilního telefonu zkonzultovat, jak na tom je a seznámit se s dalšími tématy, které lupénku provází,“ popisuje aktivity NF OZP Potměšilová.
Podle ní jsou právě informace tím, co by pacientům nemělo chybět. „Je třeba léčit pacienty včas a informovat je o možnostech léčby. Do dnešního dne se nám stává, že mladí pacienti mající lupénku od dětství jsou léčeni u místního dermatologa, který je neinformuje o možnostech medicíny a pacient přijde ve chvíli, kdy má nárok na třetí stupeň invalidity, je celý rozbolavělý a neví, co s životem dál. Bohužel pak už nemusí být cesty zpět, protože se nemoc rozjede a dostane do dalších orgánů,“ uvádí Hana Potměšilová.
Adekvátní informace přitom podle ní potřebují lidé hned od počátku onemocnění. „Když řada pacientů na začátku vidí, že má výsev, chce s nemocí sama experimentovat. Hledají pak informace na internetu a zkoušejí různé preparáty, které jsou volně dostupné. V rámci seminářů se je proto snažíme informovat, aby se nebáli jít k dermatologovi, protože někdy to experimentování na základě informací z internetu může nenávratně poškodit zdravotní stav,“ dodává ředitelka NF OZP.
Michaela Koubová










