Escherichia coli či Klebsiella pneumoniae – to jsou bakterie, na něž v posledních letech čím dál častěji nefungují některá nebo dokonce většina dostupných antibiotik. Jde mimo jiné o důsledek toho, že až polovina antibiotik je předepsána zbytečně. Výsledkem je 25 tisíc pacientů, kteří za rok přijdou v EU o život, protože jim nezabrala léčba. Evropský antibiotický den, který vychází na zítřek, se proto snaží edukovat jak lékaře, tak pacienty, aby antibiotika užívali jen v odůvodněných případech a přesně dle instrukcí.
„Téměř padesát procent indikací antibiotik je nadbytečných. To vede ke vzniku antibiotické rezistence a v konečném důsledku ke zvýšení úmrtnosti, prodloužení doby hospitalizace a vyšším nákladům na zdravotní péči. V řadě případů to vede také k tomu, že už nemáme kam sáhnout pro správnou léčbu. Antibiotika jsou v současné medicíně nezastupitelná, a to nejen při léčbě infekčních nemocí, ale při jakékoliv intenzivní péči, transplantacích, protinádorové chemoterapii, v péči o nedonošence i jakýchkoliv chirurgických zákrocích,“ vysvětluje hlavní hygienik Vladimír Valenta.
Komplikace při léčbě způsobené antibiotickou rezistencí přitom zdaleka nejsou levnou záležitostí – náklady na terapii u takového pacienta mohou být až stokrát vyšší, než když bakterie rezistentní není. Ročně se tak náklady v rámci EU vyšplhají na 1,5 miliardy eur. Např. rezistence E.coli na aminopeniciliny se přitom pohybuje na úrovni více než 57 procent, zlatý stafylokok je pak v necelých 18 procentech případů odolný vůči meticilinu.
Mohlo by vás zajímat
„Od roku 2011 do roku 2014 na úrovni Evropy se rezistence téměř u všech nejdůležitějších skupin antibiotik zvýšila. V České republice od roku 1989 bohužel významně klesla spotřeba penicilinu a aminopenicilinu, což jsou ta základní antibiotika, která by měla být volena. Naopak stoupla spotřeba skupin antibiotik, která by měla představovat rezervu buď u rezistentních infekcí, anebo pacientů, kteří mají alergii. U biogenního streptokoka, což je původce angíny, vedlo nadužívání makrolidů, tedy antibiotik pro pacienty alergické na penicilin, na přelomu tisíciletí k tomu, že jsme zaznamenali prudký nárůst rezistence. Tu se naštěstí díky aktivitám zejména s pediatrickou společností povedlo snížit, ale v roce 2014 už zase začíná docházet k plíživému nárůstu a není vyloučeno, že se stoupající spotřebou dojde k nárůstu rezistence. Je to přitom zbytečné, protože tato antibiotika by měla představovat alternativu, ne primární volbu,“ zdůrazňuje Helena Žemličková, vedoucí Národní referenční laboratoře pro antibiotika.
Česko patří v rámci Evropy ke státům s nižší spotřebou
Situaci se v Česku daří v posledních letech držet, co se týče zlatého stafylokoka. Jeho rezistence prudce vzrostla mezi lety 2003 až 2005, od té doby se pohybuje víceméně na stejné úrovni. Nedochází ale bohužel k poklesu, jak se to děje díky intervencím v nemocnicích, hygieně rukou či zvyšování spotřeby alkoholové dezinfekce v některých evropských zemích.
Horší situace v ČR je v oblasti gramnegativních tyčinek, mezi které patři E.coli. Ještě v roce 2001 se u nás rezistence na antibiotikum ceftazidim téměř nevyskytovala, v současnosti už je přes deset procent. Situace se přitom zhoršuje i celoevropsky, kdy rezistence na třetí generaci cefalosporinů od roku 2011 stoupla o 2,2 procenta na 12 procent v roce 2014.
„Zdaleka nejhorší situace u nás je u typického nemocničního patogenu Klebsiella pneumoniae. Už na začátku evropského sledování v roce 2005 se Česká republika řadila k zemím s nejhorší situací. Výskyt multirezistence byl kolem třiceti procent. Od roku 2005 jsme se přitom ještě posunuli, takže zhruba 50 procent bakterií zachycených u pacientů se sepsí patří do skupiny multirezistentních agens,“ přibližuje docentka Žemličková. I v tomto případě se situace zhoršuje v celé Evropě, a to navíc tak, že se začíná objevovat i rezistence na rezervní antibiotika. „V Řecku či Itálii se tak už objevují bakterie, které jsou rezistentní prakticky ke všem dostupným antibiotikům,“ dodává Helena Žemličková.
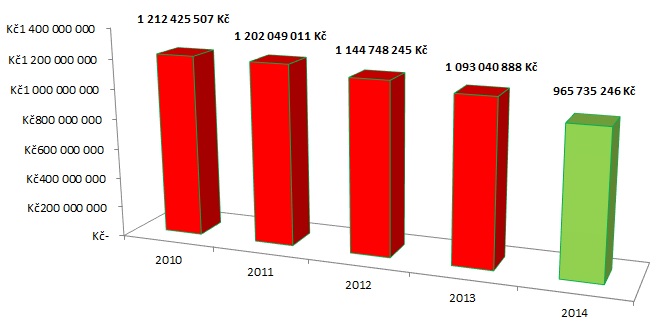
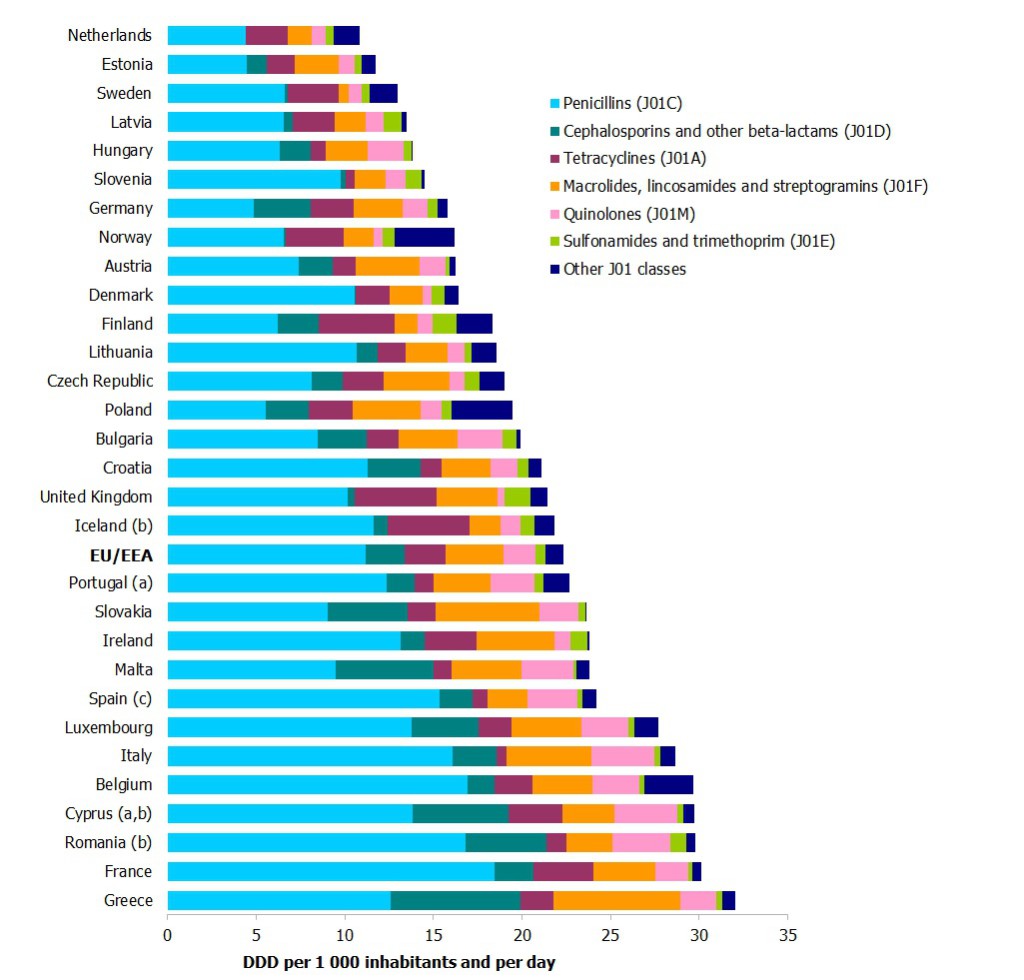
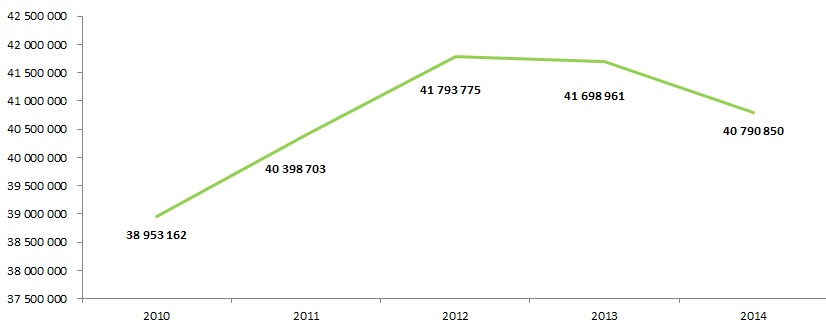
Ačkoliv data příliš příznivá nejsou, nutno podotknout, že ve spotřebě antibiotik patříme do té umírněnější části Evropy. Pokud se nebudeme dívat jen na EU, ale na celý evropský region, jsou rozdíly mezi státy až čtyřnásobné. K těm s nejvyšší spotřebou přitom v roce 2011 patřilo Turecko, Černá Hora a Řecko, naopak nejméně spotřebovávalo Nizozemí a Estonsko. Ze 42 zemí zahrnutých do studie zveřejněné loni v časopise Lancet se ČR objevila na 28. místě žebříčku, tedy ve třetině Evropy s nejnižší spotřebou. Podle dat VZP se přitom v loňském roce objevil náznak toho, že by spotřeba v ČR mohla ještě klesat. Zatímco výdaje VZP na antibiotika v posledních letech každoročně klesají zejména kvůli snižování jejich ceny, v roce 2014 došlo i ke snížení vykázaných definovaných denních dávek.
Letošním tématem je stop samoléčbě
Bohužel to nevypadá, že by za antibiotika byla v dohledné době náhrada. „V důsledku toho, že nebudeme mít při léčbě kam sáhnout, bychom se dokonce mohli vrátit do doby před objevem antibiotik,“ upozorňuje šéfka české kanceláře Světové zdravotnické společnosti (WHO) Alena Šteflová s tím, že právě antibiotika společně s očkováním se hlavní měrou podílela na prodloužení průměrné délky lidského života o dvacet let. Kampaň WHO v souvislosti s vůbec prvním globálním týdnem věnujícím se antibiotické rezistenci (probíhá od 16. do 22. listopadu) proto poukazuje na to, že každý z nás je svým způsobem za stávající situaci zodpovědný – lékaři proto, že antibiotika leckdy zbytečně předepisují, pacienti, že je neužívají tak, jak by měli, zákonodárci kvůli nastavování mechanismů regulace užívání léků a farmaceutický průmysl za to, že se příliš nehrne do vývoje nových antibiotik.
Zatím jedinou cestou proto je snažit se omezovat vznik rezistence. „Boj proti vzniku rezistence je založen na dvou principech. Tím první je uvážlivé užívání antibiotik, tedy u oprávněných indikací, po správnou dobu a ve správných dávkách. Druhý princip spočívá v hygienických opatřeních, která by zamezila šíření rezistentních organizmů. Tyto dva principy jsou promítnuty i do národního antibiotického programu, kde jsou podrobně rozpracovány. Jeho součástí je také jedno z témat, které je i prioritou letošního antibiotického dne a na který bychom chtěli zvlášť upozornit, a to je omezení samoléčby. Jde o jednu ze zásadních věcí, která významně přispívá ke vzniku antibiotické rezistence. Řada z nás totiž nespotřebované antibiotika neodevzdá v lékárně, ale ponechá si je a sama si je naordinuje při nejbližším onemocnění,“ uvádí hygienik Valenta.
Podle průzkumu si v ČR schovává nevypotřebovaná antibiotika osm procent lidí (při dodržování compliance by ovšem neměla zůstávat žádná), k samoléčbě pak přistupují cca dvě procenta lidí, uvažuje o ní 17 procent lidí. I když ale pacienti léky nespotřebují a vyhodí je, místo aby je odevzdali do lékárny, dopouštějí se chyby. „Antibiotika by se měla dávat zpět do lékárny ne proto, aby se použila znovu, ale aby se správně znehodnotily. Jsou údaje o tom, že v podzemních vodách jsou antibiotika – část z toho, že něco vymočíme, ale také proto, že se špatně likvidují,“ upozorňuje profesor Jiří Vlček z České farmaceutické společnosti ČLS JEP.
Maximálně 30 procent infekcí je bakteriálního původu
Ačkoliv největší problémy mívají s rezistentními bakteriemi nemocnice, přes 80 procent antibiotik se v Česku předepisuje mimo sféru lůžkové péče. K nejvyšší spotřebě pak dochází v primární péči. Problém přitom je, že velká část pacientů vůbec netuší, na co předepsané léky jsou. Podle Eurobarometru polovina lidí neví, jaký je rozdíl mezi virovou a bakteriální infekcí, což je ve vztahu k antibiotikům zásadní. I v Británii pak průzkum odhalil, že si polovina lidí užívajících antibiotikum amoxicilin myslí, že je na kašel.
„V komunitě je prakticky maximálně 30 procent infekcí v závislosti na diagnóze bakteriálního původu. Zbytek je virového původu, kde antibiotika nemají žádný účinek,“ zdůrazňuje docentka Vilma Marešová z infekční kliniky 2. LF a Nemocnice Na Bulovce. Podle ní byla už v roce 1998 při ČLS JEP ustanovena subkomise pro antibiotickou politiku, která začala vypracovávat konsenzuální doporučené postupy správné antibiotické léčby pro praktické lékaře. Protože se až 70 procent preskripce týká respiračních onemocnění, byly právě pro ně postupy vypracovány prvořadě, o několik let později následovaly nemoci močových cest a ledvin. Během prvního pololetí příštího roku se pak mají postupy revidovat.
Česká republika má také od roku 2009 vládou schválený národní antibiotický program. „Nyní připravujeme akční plán na rok 2016 a další tři roky. Doufáme, že se při tom podaří najít politickou podporu,“ říká Helena Žemličková. Docentka Marešová totiž poukazuje na to, že s výjimkou zájmu hlavního hygienika kontakt se zdravotní péčí na ministerstvu zdravotnictví chybí. „Přitom jsme předpokládali, že právě ti se budou jednání národního antibiotického programu zúčastňovat,“ podotýká docentka Marešová.
Sankce za preskripci antibiotik nejsou správná cesta, říkají čeští odborníci
V čem bychom se ještě mohli inspirovat za hranicemi, aby se spotřeba antibiotik snižovala? „Vedle doporučených postupů dávají v zahraničí zpětnou vazbu toho, jak předepisují. Bez zpětné vazby totiž lékař neví, jestli je mezi těmi dobrými, nebo špatnými. Ve Švédsku to funguje tak, že lékař provádí preskripci, má doporučené postupy a pak dostane rozbor preskripce, jak moc předepisuje. Díky tomu ví, kde se nachází – zda má dát nohu na plyn, nebo začít brzdit,“ přibližuje Michal Prokeš ze společnosti Infopharm s tím, že echo lékařům zatím dává pouze zdravotní pojišťovna Škoda.
V zahraničí už se přitom objevily tendence trestat lékaře, kteří předepisují antibiotika zbytečně. V Británii mají lékaři nová doporučení, podle nichž mají podrobněji vysvětlovat pacientům, proč pro ně nejsou vždycky antibiotika tím pravým řešením. Praktici, kteří je budou předepisovat ve velkém i nadále, mohou být podle prohlášení Marka Bakera, šéfa National Institute for Health and Care Excellence’s, postaveni před disciplinární řízení. „Většina lékařů předepisuje rozumně a odůvodněně. Co se týče relativně malého počtu těch méně disciplinovaných, ty musíme nejprve identifikovat a pak tu musí být postup, jak se s nimi vypořádat. Pokud se nedokážou srovnat, je nutné se obrátit na regulační orgán. Je několik postupů, které může GMC (lékařská rada General Medical Council, pozn. red.) využít, aby výkon praktiků napravila,“ řekl v srpnu pro BBC Baker.
Čeští odborníci ale sankcím nakloněni nejsou. „My se spíše bráníme tomu, aby to používáno na lékaře jako bič. Pozitivní motivace funguje lépe,“ podotýká docentka Žemličková. „Obecně se i v Evropě jde spíše cestou odměňování,“ doplňuje doktor Prokeš.
Podle mluvčího VZP Oldřicha Tichého je navíc trestání za předepisování antibiotik u nemocí, kde by předepisovány být neměly, problém. „Praktičtí lékaři jsou placeni z velké části kapitační platbou a například léčba méně závažných respiračních onemocnění je zahrnuta právě v kapitaci. Kvůli tomu pak VZP nemá data o tom, s jakou konkrétní nemocí praktický lékař tyto klienty léčí. Máme pouze informaci, že pacientovi předepsal antibiotika, ale nevíme na co. Abychom mohli sledovat, zda praktici nepředepisují antibiotika i na méně závažné choroby, musel by se tedy nejprve změnit systém úhrady,“ uvedl pro ZD Tichý.
Jedním z aspektů problému rezistence je přitom také veterinární spotřeba antibiotik, které se pak v rámci potravního řetězce dostávají k lidem. Spotřebu u zvířat se však v ČR daří regulovat lépe než v humánní medicíně. Podle profesora Alfreda Hery, prorektora pro vědu a výzkum na Veterinární a farmaceutické univerzitě Brno, byla ČR jedním z prvních států, která přijala opatření v této oblasti. V současnosti se tak předchází užívání antibiotik prevencí v podobě vakcinace, protizánětlivých přípravků či probiotik. Mezi roky 2010 a 2012 se přitom podařilo snížit spotřebu antibiotik u zvířat v absolutním objemu o 24 procent, během následujících dvou let se pak ale tento úspěch mírně snížil a spotřeba o pět procent narostla. Stále ale jde ve srovnání s humánní medicínou o velký pokrok. „Bohužel jsou lékaři v humánní medicíně konzervativní a měnit jejich přístup je mnohem problematičtější,“ uzavírá docentka Žemličková.
Michaela Koubová