Absence analýz a recenzování dat, scházející ucelený přehled o počtech pacientů ve všech segmentech péče či neexistence referenčního systému zdravotnických profesionálů. To jsou jen některé z nešvarů, kterými dosud trpěla práce Ústavu zdravotnických informací a statistiky. Změnit se to nyní snaží šéf ÚZIS Ladislav Dušek, který chce z ústavu udělat moderní instituci. Své plány, jak toho dosáhnout, představil na semináři Rekonstrukce Národního zdravotnického informačního systému (NZIS) konaném na půdě senátu v polovině prosince.
„Data není potřeba jen sbírat, ale také validovat, což není lehké. ÚZIS si ale validaci představoval tak, že číslo nasbírané v roce X se nemá příliš lišit od čísla nasbíraného v roce X minus jedna. Pokud se příliš lišilo, psalo se dotyčnému doktorovi tak často, až si příští rok rozmyslel nahlásit něco jiného než v roce X minus jedna. Data je také potřeba analyzovat, nejen říct, tady jsou, a pak je recenzovat a po dohodě reportovat,“ říká Ladislav Dušek.
Výsledkem dosavadního sběru dat tak byla často nesmyslná čísla. Například podle ročenky Činnost zdravotnických zařízení ve vybraných oborech zdravotní péče 2013 byla v Praze dvě vozidla rychlé záchranné pomoci, která měla ročně 133 tisíc výjezdů a průměrnou dojezdovou dobu sedm minut. Data totiž mohou být ovlivněna počtem zpravodajských jednotek v kraji a pochopitelně nebyla zrecenzována odborníky v daném oboru. Ve chvíli, kdy u dat chybí autor i recenzent, pak navíc přicházejí na řadu vykladači statistik, kteří si v daných číslech najdou to, co hledají.
Mohlo by vás zajímat
„Tím, jak ÚZIS sbíral data a neinterpretoval je, ztratil důvěru a je těžké ji opět získat. Pro lékaře byl sběr stresující,“ konstatuje Markéta Bartůňková, vedoucí ekonomicko-provozního a mzdového odboru na ÚZIS.
Aby se ale situace změnila, je třeba rekonstrukce resortního zpravodajství týkající se všech segmentů péče. „Někdo si může myslet, že to zvládne jeden tým či dokonce jeden člověk. Nikdo ale neumí všechno, a pokud systém chceme zrekonstruovat, musíme se na tom podílet všichni. Musíme maximálně využívat dostupné zdroje dat, jinak se vzájemně zničíme administrativou. Musíme respektovat odbornost, tam kde legitimně je. Musí se centrálně skloubit populační registry, informační systémy poskytovatelů a samozřejmě data správních úřadů a pojišťoven,“ přibližuje docent Dušek s tím, že příkladem fungujícího systému je onkologický registr, který je vzorem i za hranicemi.
Nová struktura ÚZIS
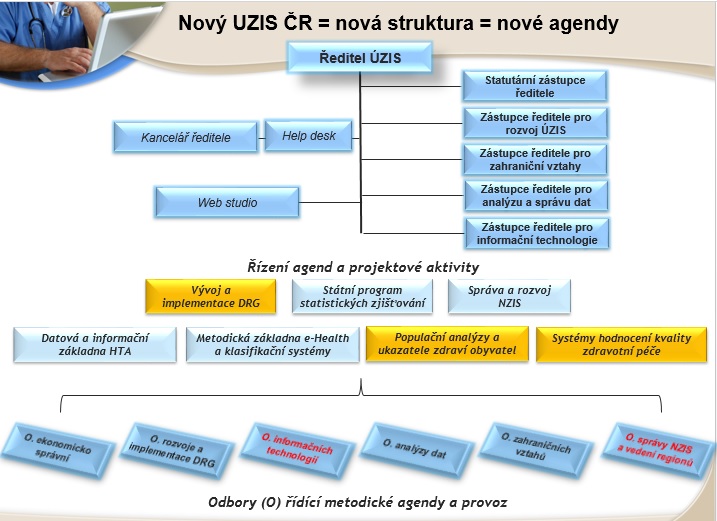
K tomu, aby bylo možné restrukturalizaci provést, je podle Duška nutné změnit strukturu správce NZIS, tedy ÚZIS. Jeho nová podoba už byla schválena a výsledkem je, že se nyní zásadně rozšiřuje spektrum služeb. Nejvýznamnějšími novinkami jsou přitom vývoj a implementace DRG, populační analýzy a ukazatele zdraví obyvatel a systém hodnocení kvality zdravotní péče.
Nezbytná je pak také spolupráce s dalšími subjekty. „Na ÚZIS jsem nenašel ani jednoho skutečného analytika dat,“ podotýká docent Dušek. Upozorňuje zároveň, že kvalitní analytiky je třeba adekvátně zaplatit, což jde s tabulkovými platy těžko. Proto už byla navázána spolupráce s univerzitami, konkrétně s Karlovou a Masarykovou univerzitou, aby bylo možné využít jejich kapacity.
Pro samotnou rekonstrukci NZIS (který v sobě zahrnuje statistické zjišťování, zdravotnické registry, procesní a logistické informační systémy či mezinárodní studie) je pak z důvodu zásahu do správy osobních údajů nezbytná legislativní opora. Proto byla vypracována novela zákona 372/2011 o zdravotních službách, která je nyní ve sněmovně. Ačkoliv tuto úpravu na výjezdním zasedání v Luhačovicích doporučil 5. listopadu zdravotnický výbor pro schválení (s pozměňovacím návrhem ohledně pitev), má změna i své odpůrce. Poslanec Ludvík Hovorka (KDU-ČSL) upozorňuje na problematiku ochrany osobních údajů, proti se staví také právník Ondřej Dostál. Šéf ÚZIS však věc široce diskutoval s Úřadem pro ochranu osobních údajů (jehož zástupce bude také členem národní rady NZIS) a věc je podle něj nyní ošetřena tak, že je v souladu s evropskou legislativou a nehrozí zneužití dat.
„Ve chvíli, kdy jsem systém převzal, neměl vypracovanou standardizovanou metodiku identifikace poskytovatelů zdravotnických služeb. Neměl ani referenční systém zdravotnických profesionálů – my potřebujeme referenční databázi, která bude 24 hodin čerstvá, správná a použitelná k mapování kapacit. Neumíme ani identifikovat trajektorii pacienta v systému a přiřadit sekvenci konzumovaných služeb, je to jen střípek, mezera, střípek, mezera. Nemáme ani ucelený přehled o počtech pacientů, takže nevíme třeba to, kolik máme v republice autistů. Novela zákona 372 na nedostatky reaguje a zavádí nové stavební komponenty – národní registr zdravotnických pracovníků, národní registr poskytovatelů zdravotních služeb a národní registr hrazených zdravotních služeb, což je v podstatě spolupráce se zdravotními pojišťovnami a zpřístupnění jejich databází pro analýzy v Národním zdravotním informačním systému,“ popisuje Ladislav Dušek s tím, že je také nutné používat standardizovanou nomenklaturu a klasifikace.
Novinkou bude hodnocení kvality
Dalším nezbytným krokem, který je nutno při restrukturalizaci NZIS udělat, je restart statistických zjišťování. Ještě minulý rok ústav rozesílal přes 70 tisíc ručně vyplňovaných výkazů, v nichž se tázal např. na to, kolik viděl gynekolog za rok nádorů prsu či vaječníků u dívek ve věku 0 až 14 let. Polovina z těchto dotazníků už byla zrušena, další by měly zmizet ve chvíli, kdy bude možné začít využívat data zdravotních pojišťoven. „Nedokážu si představit, že budeme dál sbírat data rozesíláním papírových výkazů,“ konstatuje docent Dušek.
ÚZIS také nyní plánuje více se orientovat na své klíčové klienty, kterými jsou krajské úřady, ministerstvo, SÚKL, komory, poskytovatelé zdravotních služeb či odborné společnosti. Ve spolupráci s hejtmanem Vysočiny Jiřím Běhounkem byly vytvořeny on-line ukazatele zdravotního stavu, které by měly být přístupné během nadcházejících měsíců. Více jsme psali zde.
Data, která ústav získá, by ovšem měla mít reálné využití pro uživatele. Proto je jednou z velkých výzev hodnocení kvality českého zdravotnictví. „Skutečné indikátory jsou diagnosticky specifické. Domnívám se, že systémově ještě nikdy nebyly v České republice generovány,“ podotýká Ladislav Dušek. Uvádí k tomu příklad chirurgického odstranění močového měchýře, kterých u nás bylo mezi roky 2007 až 2013 provedeno více než 2100. Tři čtvrtiny všech těchto operací proběhly ve 12 největších centrech, naopak polovina všech zařízení, která ve sledovaném období k zákroku někdy přistoupila, ho dělala maximálně čtyřikrát ročně. Otázkou pak je, s jakým výsledkem se tyto operace provádějí.
DRG: dosud každý rok jinak

Úkolem ÚZIS, kterému se v současnosti dostává zřejmě největší pozornosti, je DRG Restart. Jak upozorňuje Petr Mašek z Institutu biostatistiky a analýz na Masarykově univerzitě, DRG bylo využíváno už v uplynulých letech, každý rok ovšem nějak jinak. Německý vzor, kde každý rok provedli 15 až 25 procentní posun směrem k jednotné sazbě, je však u nás nyní nerealizovatelný, protože na to systém DRG není připraven. Stojí za tím fakt, že současný systém do DRG skupin zařazuje klinicky rozdílné diagnózy a terapeutické postupy a neadekvátně vyhodnocuje náklady na případy v jednotlivých DRG skupinách. Výsledkem je, že dosavadní DRG neumožnilo spravedlivé rozdělení financí do nemocnic. Další problém je, že referenční síť využívaná Národním referenčním centrem zahrnovala malý počet nemocnic, který byl zcela nedostatečný pro extrapolaci nákladů v akutní lůžkové péči. V referenční síti navíc scházely zařízení poskytující superspecializovanou péči. Odpovídající pak nebyl ani vlastní proces oceňování hospitalizační péče, který neumožnil získání reálných informací o nákladech a tedy ani obecné využití pro spravedlivé oceňování.
Co je tedy nutné v rámci DRG Restart udělat? „Základem je zmapování a následná standardizace procesů v jednotlivých nemocnicích. V okamžiku, kdy nemocnice nepřesvědčíme, aby některé věci standardizovaly, tak nad tím můžeme mávnout rukou, protože z toho nic rozumného nevypadne,“ zdůrazňuje Petr Mašek. Další potíž je, že 95 procent nemocnic nemá nasmlouvanou péči na pracovištích, která je skutečně provádí. Výkony na operačním sálu jsou tak velmi často nasmlouvány na lůžkách. „Pokud se nám to nepodaří srovnat, budeme z toho mít nesmyslná čísla. Proto je třeba, aby tu byla jednotná metodika, která bude definovat, jakým způsobem mají být nasmlouvány výkony,“ doplňuje Mašek.
Aby toho nebylo málo, vykazují nemocnice často jiné výkony, než skutečně provádějí, a to například z důvodu nenasmlouvání výkonů zdravotními pojišťovnami. Pak se může stát, že je vykázán výkon, který má jinou délku, jiné pooperační náklady či komplikace než výkon ve skutečnosti provedený. Další věc je, že ve většině nemocnic vzniká reálný a ověřitelný nesoulad informací o provedené péči a spotřebovaných zdrojích. Proto je nezbytný vznik metodiky pro alokaci nákladů. V neposlední řadě musí vzniknout také kódérské centrum, které by pomohlo srovnat současný nesoulad mezi skutečně provedenou péčí a péčí popsanou pro pojišťovny.
Někdo musí říct, co při oceňování započítat
Dalším krokem v DRG Restart je potřeba metodiky oceňování hospitalizačních případů, která by měla vytvořit podklad pro úhradu poskytování akutní lůžkové péče. „Stále chybí pravidla, podle kterých ÚZIS náklady stanovuje. To není záležitost metodická, ale musí mít zákonný podklad – jestli se započítávají investiční náklady či ne, zda se u ZUM a ZULP započítávají bonusy… To jsou všechno záležitosti, které když nebudou, tak DRG Restart 2018 z právně logických důvodů musí selhat,“ upozorňuje právník Ondřej Dostál.
Nutné bude vytvořit také klasifikační systémy hospitalizačních případů, které budou sloužit k třídění jednotlivých hospitalizací do definovaných skupin, což zjednoduší popis často klinicky různorodého souboru hospitalizačních případů, umožní srovnání produkce jednotlivých poskytovatelů zdravotních služeb a vytvoří podklad pro úhradu péče.
Ministerstvo zdravotnictví přitom upozorňuje na to, že bez odpovídajících dat do budoucna těžko přizpůsobíme síť aktuálním potřebám. To bude důležité také vzhledem k tomu, že nemocných bude vzhledem ke stárnutí populace přibývat a lepší výsledky léčby se projeví také tak, že lidé budou žít déle a mít tedy prostor na vyvinutí dalších chorob. Vlastní data by tak poskytla šanci na prevenci a plánovitý rozvoj kapacity zdravotní péče.
Michaela Koubová









