Nejen špatné zprávy, ale i ty dobré si včera vyslechlo ministerstvo zdravotnictví spolu se zástupci psychiatrické společnosti od odborníků, kteří navštívili Česko v souvislosti s konáním kulatého stolu k reformě péče o duševní zdraví s názvem Mysli na duši. Na jednu stranu je sice financování psychiatrie v Česku mizerné a kvalita péče, jejíž těžiště leží v zastaralých léčebnách, nevalná, na stranu druhou ale bodujeme v přípravách změn. Zahraniční experti ocenili koncepci reformy a nyní dali také požehnání jednotlivým projektům. Teď už nám tedy nezbývá než doufat, že klapnou i v reálu.
Dobrou zprávou je, že jsme jednou z osmi zemí, která na poli psychiatrie pracuje na změně. „Další jsou ve fázi příprav a pak jsou země, které nedělají vůbec nic,“ říká šéf Psychiatrické společnosti ČLS JEP Martin Anders. Tou nejlepší zprávou je ale to, že se přípravy v Česku povedly na jedničku a oceňují je také zahraniční odborníci. „V přípravě koncepce nás dávají za příklad, takže nás prezentují Slovincům a dalším zemím. Chystáme se i na Slovensko, kde chceme kolegům pomoci, protože tam také žádná struktura a nový způsob péče není. Když se nám tedy bude dařit, mělo by tu být sdílení informací, abychom se učili jeden od druhého,“ doplňuje docent Anders s tím, že česká reforma se inspiruje hlavně v Nizozemí či Španělsku.
Včerejšího jednání na ministerstvu zdravotnictví se zúčastnil také profesor Wolfgang Gaebel, bývalý prezident Evropské psychiatrické asociace, který provedl posouzení jednotlivých projektů psychiatrické reformy. „Dal k nim pozitivní stanovisko zastřešující organizace 47 psychiatrických společností,“ přibližuje Martin Anders.
Centra duševního zdraví čeká bedlivé měření efektivity
Tím ale dobré zprávy končí. „Česká republika je na tom velmi špatně, spadá do posledního kvadrantu zemí, co do financí, které jdou do přímé psychiatrické péče – jsou to tři až čtyři procenta na péči. Pokud ale vycházíme ze studie, která byla provedena v České republice, tak pokud do koláče zahrneme veškerá onemocnění týkající se mozku, tedy nejen psychiatrická, ale i neurologická, nádorová a vše, co se toho týká, je teoreticky spočítáno, že stojí až 180 miliard korun ročně, což je částka neuvěřitelná – jde až o pět procent HDP,“ poukazuje na ohromné náklady, které si choroby vyžádají, náměstek pro zdravotní péči Roman Prymula.
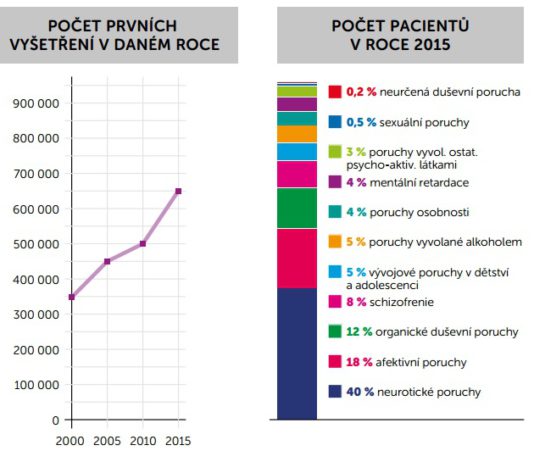
Pokud bychom se podívali jen na psychiatrická onemocnění, bylo v roce 2015 podle dat ÚZIS ošetřeno 650 566 pacientů, nejčastěji s neurotickými poruchami. Za posledních 15 let přitom stoupl počet pacientů o celých 80 procent. Spolu s tím roste také počet žadatelů o invalidní důchod právě z důvodu duševní choroby – dnes jde o jednoho z pěti žadatelů. Ročně jsou pak invalidní důchody kvůli duševním onemocněním přiznány 27 tisícům lidí, nezřídka v mladém věku. Právě reformování péče o duševní zdraví by ovšem mohlo pomoci zabránit nákladům, které vznikají v důsledku toho, že se choroba plně rozvine a pacient nedostává adekvátní péči.
Mohlo by vás zajímat
„Projekt musí mít politickou podporu. Psychiatrie je trochu stigmatizované téma a bez dramaticky silné politické podpory ze strany ministerstva zdravotnictví stigmatizované a popelkové zůstane. Pro nás je důležité, abychom využili maxima prostředků, a to jak ze zdravotního pojištění, tak státního rozpočtu a především evropských fondů, které už reformu odbrzdily a nasměrovaly ke konkrétním cílům,“ říká ministr zdravotnictví Miloslav Ludvík s tím, že aktuálním cílem ministerstva jsou centra duševního zdraví. Ta by se z papíru do reálu měla přesunout během letošního roku (více jsme psali zde či zde).
„Centra duševního zdraví jsou naprosto klíčová, protože umožní podchytit vývoj určitého psychiatrického onemocnění v počátku. Přiblíží diagnostiku i terapii reálnému začátku a minimalizují škody, které může dané onemocnění přinášet. O pacienty bude pečováno v komunitě, a to podstatně lépe než doposud, kdy musí směřovat do nemocničního prostředí, kde jsou za zdí a nesou si své stigma. Někteří argumentují tím, že takovýto model může vést k tomu, že se tu budou nebezpečné osoby pohybovat v populaci, já si ale myslím, že to bude přesně obráceně – budeme s nimi pracovat dříve tak, aby do terminální fáze onemocnění nedospěli,“ přibližuje Roman Prymula.
Finální podoba sítě CDZ by za 15 až 20 let měla být v ideálním případě taková, že v každém okrese bude jedno centrum duševního zdraví, hovoříme tedy zhruba o sto centrech v republice. Jejich zavádění by ale mělo probíhat po etapách, kdy bude center 15, 30, 70 a snad na konec zmíněných 100. Martin Anders k tomu dodává, že oné stovky center by mohlo být dosaženo v případě, pokud bude implementace zejména prvních 15 center probíhat zdárně. „Předpokládáme, že budeme důsledně měřit efektivitu center jak po stránce nákladové, tak po stránce přínosů zejména pro kvalitu života pacientů. To se dá dobře hodnotit – máme v plánu extenzivní sběr s Ústavem zdravotnických informací a statistiky, který pro tuto oblast vytváří projekt. Bude to klíčová záležitost, která pak ovlivní i celkový počet center,“ vysvětluje Anders.
Největší překážky: nedostatek financí a personálu
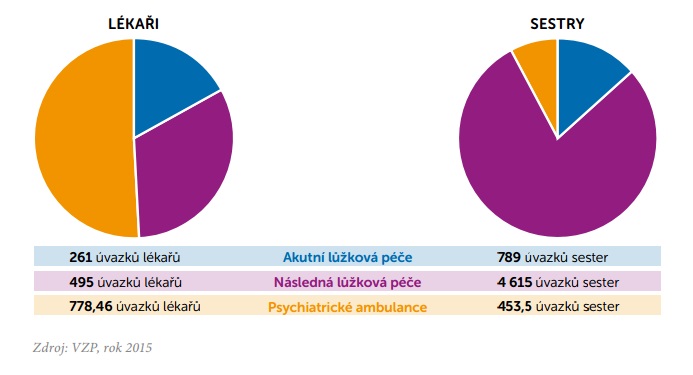
Limitací při vzniku center je však množství personálu, který máme v současné době dostupný – což je problém, na který při reformě narazili i v zahraničí. Pro začátek tak bude nutné využívat hlavně pracovníky psychiatrických nemocnic, které čítají kolem 8000 lůžek následné péče. Ta by se měla postupně redukovat a zaměstnanci se budou přesouvat do center duševního zdraví. „V prvních několika letech to bude v modelu, že budou v centrech částečně participovat,“ vysvětluje Prymula. „Budeme muset provést změny na vícevzdělání, ale já předpokládám, že pokud dojde k systémové změně, může se psychiatrie stát atraktivním oborem pro řadu začínajících lékařů nebo i sestřiček, které v ní najdou uplatnění. Už to nebude systém, který máme dnes. Když se setkávám se studenty, je zájem o nový komunitní přístup velký,“ doplňuje docent Anders.
Prymula také připomíná, že duševní choroby dnes začínají celosvětově dominovat (psali jsme také zde), čemuž by mělo odpovídat i financování – to se ale v Česku neděje. „Existují studie, kolik by u nás reálně měla psychiatrická péče stát, a jedním z kardinálních problémů, které v tuto chvíli řešíme, je, jak financovat psychiatrickou péči v novém modelu,“ uvádí Roman Prymula.
Co se týče zmíněných center duševního zdraví, zafinancování jejich týmů z měkkých peněz evropských fondů je podmíněno pětiletou udržitelností. Cílem ministerstva ale pochopitelně je centra udržet trvale. „Nyní se to řeší formou pilotních projektů. Zahájili jsme ale jednání s VZP a hledáme konsensus. VZP je nakloněna tomu, že by byly hrazeny psychiatrické sestry v centrech, a myslíme si, že model najdeme. To, co je zatím pro VZP nepřijatelné, je, že by tyto sestry byly financovány pro ně vágním modelem přes osobodny nebo osobohodiny. Dovedou si ale představit situaci, kdy budou hrazeny výkonově. Cestu tedy nalezneme, máme ale určitou obavu v iniciální fázi, kdy dojde k náběhu služeb, že by přes tyto výkony nebyly adekvátně zaplaceny. Budeme proto hledat přechodové řešení. Ve stabilizované fázi by ale výkonové financování mělo postačovat,“ dodává Prymula.
Snaha zaměřit se na psychiatrii ze strany zdravotních pojišťoven přitom bude podle ministra Ludvíka platit i pro příští rok – ovšem vzhledem k omezeným prostředkům jen v rámci možností. „Ve vyhlášce budou dvě priority – jedna se bude týkat hospicové péče, druhá psychiatrie. Nejdřív se ale musíme domluvit s pojišťovnami. Budeme muset vymyslet, jestli je dostatečný prostor, a bude to chtít i vstřícnost zdravotních pojišťoven – v nadvýběru nebo nových přínosech ze zdravotního pojištění v tuto chvíli prostor nevidím. Bude to tedy o využití toho, čím už dnes zdravotní pojišťovny disponují. V psychiatrii pořád ještě patříme na východ. Potřebujeme se dostat na západ, tedy do komunitní a ambulantní péče. Na to jsou třeba peníze, a dnes má jen ministerstvo sílu peníze na tyto účely dostat. Budeme se tedy už pro příští rok snažit dostat do úhradové vyhlášky něco, z čeho by se dalo vycházet,“ slibuje Ludvík.
Jak ale zdůrazňuje Martin Anders, bude změna nebude jednoduchá. „Proces se postupně bude korigovat, bude dlouhý a strastiplný. Všude je to na roky. Velká Británie reformuje 15, 20 let, a jsou země, kde to běží deset let a výsledky stále ještě nejsou úplně hmatatelné. Obecně se ovšem většina zemí potýká s tím, že chybí politická síla, peníze a není konsensus mezi stakeholdery. V určité fázi to tedy chce vzít trochu silou. Tady přitom bylo deklarováno, že si to ministerstvo bere za své – my totiž nejsme schopni ovlivňovat třeba ředitele nemocnic,“ dodává Anders. V tuto chvíli to tedy vypadá, že máme našlápnuto správnou nohou.
Michaela Koubová









