Diagnóza rakoviny slinivky břišní je stále, a zřejmě i během nadcházejících let zůstane, Černým Petrem na poli onkologie. Pětileté přežití pacientů setrvává na zhruba pěti procentech a vyhlídky se příliš nemění. I když ale nadějné léčebné postupy v posledních letech selhaly, terapie se pomalými kroky ubírá kupředu. Protože se nepodařilo výrazněji zlepšit prognózu pacientů s pokročilou chorobou, kterých je bohužel převážná část, upírá se pozornost hlavně na včasný záchyt, co nejrychlejší odoperování ve specializovaném centru a multidisciplinární spolupráci odborností včetně radiologa. Stěžejní úlohu při záchraně životů ovšem musí sehrát praktičtí lékaři, kteří by měli umět včas rozpoznat, že je s jejich pacientem něco v nepořádku. Problematice se věnovala konference Pancreas Cancer Academy, která proběhla 10. a 11. listopadu v Praze.
„Karcinom slinivky břišní je opomíjeným nádorem, protože jsme nezaznamenali žádné pokroky. Je to nádor, který má mezi všemi solidními nádory nejhorší výsledky ve všech stadiích onemocnění. Pětileté přežití je stále v Evropě i ve Spojených státech pouze pět procent, což se týká všech nemocných. Převažuje přitom metastazující onemocnění v době diagnózy – 60, někde 70 procent nemocných je zachyceno v pokročilém stadiu. Záchyt ve včasných stadiích je problém všude. Snažíme se s tím něco udělat, ale zatím poměrně bez úspěchu,“ popisuje neuspokojivou situaci přednosta Onkologické kliniky VFN a 1. LF profesor Luboš Petruželka.
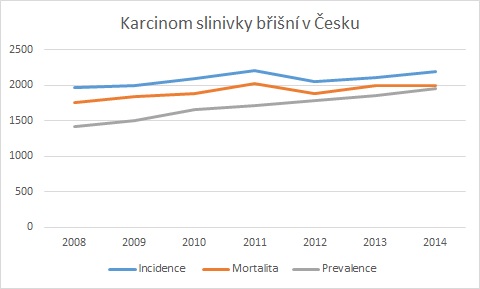
Problém totiž je, že se slinivka nachází v bezprostřední blízkosti důležitých struktur a orgánů, jako jsou aorta, játra, slezina či dvanáctník, do nichž může nádor volně prorůstat. Výsledkem je, že se křivky incidence a mortality bohužel do značné míry překrývají, což znamená, že vyléčitelnost je prakticky nulová. Počty nemocných navíc stále stoupají, a to je už nyní ČR podle čísel z roku 2016 v incidenci na prvním místě v Evropě. Česko se sice může pochlubit kvalitním registrem, kam se dostanou všichni nemocní, faktem ale zůstává, že jsme spolu se Slováky na předních příčkách výskytu. U nás je tak ročně zachyceno přes 2000 pacientů, většina v pozdním stadiu. Mezi roky 2010 a 2014 navíc incidence meziročně rostla průměrně o dvě procenta, úmrtnost o 1,7 procenta a prevalence o 5,4 procenta.
I do budoucna se přitom nejen u nás, ale v celosvětovém měřítku očekává, že na rozdíl od jiných onkologických chorob bude mortalita na rakovinu slinivky stoupat. V roce 2020 by tak mělo jít o druhou nejčastější příčinu úmrtí na zhoubné nádory, zatímco nyní je na příčce čtvrté za kolorektálním karcinomem, který zřejmě brzy předstihne. Chorobě nyní ročně ve světě podlehne 150 tisíc lidí, v Evropě je to 40 tisíc. Čtyři z pěti pacientů zemřou během prvního roku od diagnózy.
„Ukazuje se, že biologie karcinomu pankreatu je nesmírně složitá a není to jedno onemocnění, ale jde o chorobu, která se téměř pokaždé chová jinak. Prozkoumávají se signální cesty odpovědné za chování, ale zatím cílená léčba jako taková včetně imunoterapie neprokázala přínos v klinice. U metastazujících onemocnění jsme tedy ve slepé uličce. Trendem je proto spíše včasná diagnostika a zintenzivnění orgánové léčby včetně zařazení radioterapie. Onemocnění se začíná od začátku považovat za systémové, takže hlavním trendem je včasné nasazení systémové léčby. Problém ale je, že její účinnost se nijak výrazně nezlepšila,“ říká profesor Petruželka.
Mohlo by vás zajímat
Počet operovatelných pacientů je možno zvýšit
Christoph Zielinski, ředitel divize klinické onkologie a Komplexního onkologického centra na Lékařské univerzitě ve Vídni, ovšem konstatuje, že i když pokrok není výrazný a rychlý, není ani zcela nulový. To potvrzuje také docent David Feltl, ředitel onkologického centra VFN. „Z roku na rok je pokroků málo, ale když se podíváte deset let zpátky, vidíte je,“ poukazuje.
Díky nově zkoušeným postupům se například daří zvyšovat počet těch, u nichž je možno provést operaci, tedy jediný postup, který pro pacienty znamená určitou naději. Resekabilních je přitom deset, maximálně dvacet procent pacientů, u nichž je nádor omezen na slinivku či její bezprostřední okolí, takže je možné ho odstranit. Zejména pokud je nádor rozšířen v bezprostředním okolí, je nutná spolupráce s dalšími odborníky.
„Máme jisté procento pacientů, u kterých je díky chemoterapii a radioterapii možná operace. Ti pak mají lepší dlouhodobé přežití než ti, kdo zůstanou bez operace. Progres tu tedy je a musíme ho kombinovat s novými léky. Mortalita pomaličku oproti incidenci klesá. Před lety přitom byla mortalita stejná jako incidence,“ říká profesor Zielinski.
Na této vyhlídce je ale potřeba v Česku pracovat. „Bez širší spolupráce nemáme šanci situaci zlepšit,“ konstatuje profesor Zdeněk Krška, přednosta I. chirurgické kliniky – břišní, hrudní a úrazové chirurgie VFN a 1. LF.
Radioterapie nabývá na významu
Velkým tématem je přitom v současnosti zapojení radioterapeutů, které bylo ještě nedávno na tomto poli vesměs neznámé. „S tím, jak se léčba zářením zdokonaluje, zpřesňuje a je rafinovanější, přibývá účinnosti a ubývá toxicity, stává se čím dál více a častěji partnerem ostatních multioborových činností v onkologii. Léčba karcinomu pankreatu je kolektivním dílem chirurga, klinického a radiačního onkologa. Ne všichni se ale vždycky dostanou ke slovu,“ podotýká docent David Feltl.
Radioterapie u rakoviny slinivky přitom v některých případech umí zmenšit nádor tak, že umožní operaci. Dokáže také po zákroku zlikvidovat zbytky nádoru, případně může ozařování spolu se systémovou léčbou u neoperovatelných pacientů nebo příliš velkého rezidua prodloužit život či alespoň ulevit od bolesti. Dnes je naštěstí v Česku dostupnost radioterapie velmi dobrá, a to včetně speciálních technik typu tomoterapie, cyberknife či protonové léčby. „Klíčem k úspěchu ale není přístroj, ale včasná diagnóza a spolupráce odborníků různých specializací,“ podtrhuje znovu docent Feltl.
A co je třeba dále udělat pro to, aby se situace zlepšila? Na celosvětové úrovni je to zejména podpora výzkumu. Zároveň je nutné soustředit pacienty do specializovaných center. „Prvním bodem je centralizace chirurgie slinivky břišní. Jde o jednu z nejnáročnějších operací a není možno, aby byla rozptýlena do center s malou frekvencí výkonů,“ zdůrazňuje profesor Petruželka.
Základem úspěchu je praktik
Zásadní ovšem je, aby byl pacient diagnostikován včas ve stavu, kdy nádor nikam neprorůstá a nešíří se krevní či lymfatickou cestou. Ke včasnému záchytu by ale podle odborníků byli potřeba rodinní lékaři, kteří pacienta dlouhodobě sledují a znají i jeho rodinnou anamnézu. Bohužel se totiž zatím nepodařilo odhalit marker, který by uměl na chorobu včas spolehlivě upozornit.
„Chybí jasný preventivní marker, který by se nechal jednoduše vyšetřovat. Karcinom pankreatu ale bývá často asociován s diabetem mellitem II. typu. Pokud je diabetes mellitus II. typu v pokročilejším věku v krátké době spojen s prudkým hubnutím, je třeba na to myslet. Neznamená to, že je diabetes mellitus II. typu je jasně svázán s výskytem karcinomu, ale je to jeden z markerů a vyskytuje se relativně brzy. Kdybychom dokázali rozlišit diabetes mellitus II. typu a diabetes asociovaný s karcinomem, tak by to pacientům velmi pomohlo,“ říká děkan 1. Lékařské fakulty UK Aleksi Šedo s tím, že se problematice věnují i odborníci na 1. LF.
Bohužel ovšem zatím řada praktických lékařů neví o spojitosti s cukrovkou a mnohdy ani na rakovinu slinivky u pacienta nepomyslí. „U nás si nikdo nevšimne toho, když přijde rodina, že jim děda špatně chodí, hrušky nesklepal a ženské ho nezajímají. Řeknou, ať mu koupí železo a bude to dobré. Nikdo si nevšímá, že člověk jeví první známky malignity,“ poukazuje profesor Krška. Jak ale doplňuje David Feltl, jsou u nás mezi praktickými lékaři obrovské rozdíly. „Jsou praktici letargičtí a jsou praktici – zachránci života, kteří by zasloužili medaili. Je to totiž právě praktik, kdo zachraňuje životy – my jsme na konci řetězce, vidíme až referované pacienty. Proto praktici musí vědět, že roste incidence a je to problém,“ zdůrazňuje důležitost informovanosti mezi praktickými lékaři Feltl. Jeho slova potvrzuje i profesor Krška. „Máme pacienty od Plzně až po severní Čechy. Jsou regiony, kde platí hic sunt leones – nikdy jsme odsud neviděli pacienta, a regiony, kde jsou pacienti indikovaní perfektně a včas,“ doplňuje Krška. Právě rodinným lékařům, kteří si včas všimnou, že je s pacientem něco v nepořádku a pošlou ho okamžitě ke specialistům, vděčí za nadstandardní úspěšnost léčby v Heidelbergu.
Český fenomén: trofejní operace
Dalším krokem je, že nemocný musí být ihned odeslán do specializovaného centra, aby případně bylo možno okamžitě provést operaci. „Možnosti indikace se změnily, jenže my je v praxi nevyužíváme. Proto se za posledních dvacet, třicet let změna v přežívání pacientů napříč stadii počítá maximálně v týdnech,“ uvádí Krška.
Šanci přitom mají ti pacienti, které praktik do týdne od objevení příznaků pošle ke specialistovi. Ten musí ihned udělat CT a začne pacienta připravovat k operaci. Ta by měla proběhnout do čtyř týdnů od provedení CT, a to v centru, které provádí minimálně jednu velkou operaci týdně. „V žádném případně to nesmí být trofejní operace, kdy si to někdo někde odoperuje, protože to ještě nikdy nedělal. To je český fenomén,“ vysvětluje Krška, jehož pracoviště provádí ročně kolem 120 resekcí, což je zhruba čtvrtina zákroků v republice. Podle něj mají operaci provádět dva chirurgové a operační tým musí být sehraný. I VZP přitom dává na výkon 6,5 hodiny, takže jde o zákrok velmi náročný a vyžaduje psychickou kondici.
Pokud se resekci povede provést, je průměrné a kvalitní přežití 11 až 24 měsíců, zatímco bez ní jde o šest až devět měsíců. Úmrtnost při operaci v centrech se pohybuje mezi třemi až pěti procenty, komplikace se objevují v 36 až 52 procentech.
Problém, a to nejen u nás, však je, že mladí lékaři o obor nemají zájem. „Říkají tomu chirurgie smrti. U nás je to navíc nelukrativní medicína. Zkušení proto odcházejí do zahraničí, kde jsou operace na pankreatu společensky uznávané a jde o respektovaný výkon. Tady můžete čekat maximálně stížnost,“ dodává Krška s tím, že ve Spojených státech se počítá na pacienta s karcinomem pankreatu napříč stadii 150 tisíc dolarů.
Michaela Koubová