V poslední době slyšíme o očkování hlavně v souvislosti s epidemií spalniček. Lékaři ovšem upozorňují, že nesmíme zapomínat ani na další choroby, proti nimž se lze chránit vakcinací. V loňském roce totiž stoupl počet invazivních pneumokokových infekcí, které často končí smrtí – a letos vzhledem k dlouhé chřipkové sezóně, na níž často onemocnění nasedá, zřejmě nebude situace o nic moc lepší. I když očkování nedokáže zabránit všem těmto onemocněním, chrání před nejčastějšími sérotypy a výrazně tak snižuje riziko nákazy. Bohužel ovšem proočkovanost mezi dětmi rok od roku klesá.
Antibiotická rezistence připraví v roce 2050 o život více lidí než rakovina – pokud s problémem něco nezačneme dělat, varovala studie z roku 2014. Právě rezistence už roky předtím přiměla Spojené státy, aby začaly očkovat proti pneumokokům. Ukázalo se totiž, že některé pneumokokové bakterie přestávají být citlivé na penicilin. „Typy nejvíce odolné vůči antibiotické léčbě se zařadily do první vakcíny,“ říká docentka Vilma Marešová, členka výboru České vakcinologické společnosti, přednostka I. infekční kliniky 2. LF UK a Nemocnice Na Bulovce a vedoucí katedry infekčních nemocí IPVZ.
Dobrou zprávou pro Česko v tuto chvíli je, že problém s rezistencí u pneumokoků tu není tak palčivý. „U nás je citlivost k penicilinům velmi dobrá. Ale to, že v současné době máme antibiotika, se s cestováním po světě může změnit,“ zdůrazňuje Marešová. V rámci posledního Evropského antibiotického dne připadajícího na 18. listopad přitom odborníci odhadli, že rezistence pneumokoků na makrolidy se pohybuje kolem devíti procent.
Mohlo by vás zajímat
Problém je také to, že invazivní pneumokokové onemocnění probíhá velmi rychle a může vyvolat nevratné postižení orgánů dříve, než antibiotika stačí zafungovat. „Nejlepší prevencí pneumokokových nákaz je očkování, a to ve všech věkových kategoriích,“ zdůrazňuje Jana Kozáková, vedoucí Národní referenční laboratoře pro streptokokové nákazy.
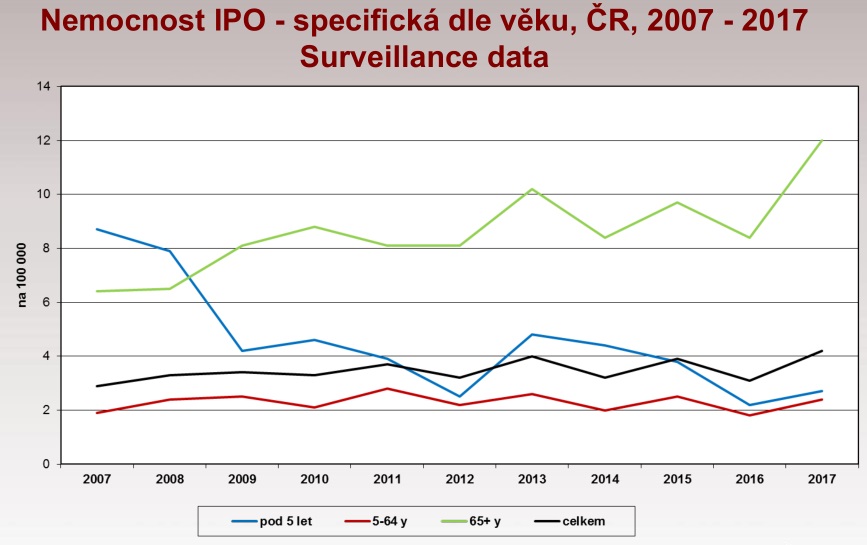
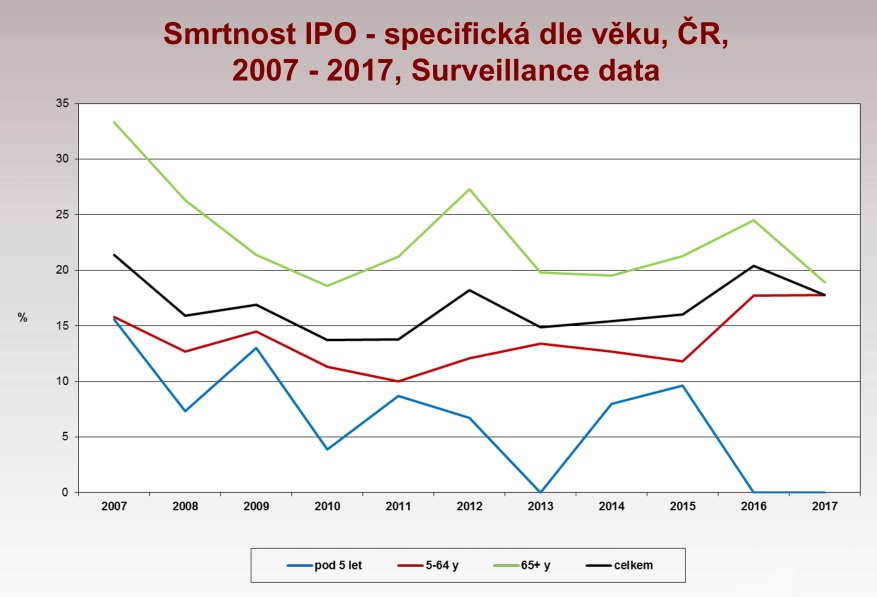
Podle ní za invazivní pneumokokové onemocnění (IPO) označujeme ty choroby, u nichž je pneumokok nalezen v primárně sterilním prostředí, jako je krevní řečiště nebo mozkomíšní mok. Taková infekce se projevuje sepsí, případně i pneumonií nebo zánětem mozkových blan. Špatnou zprávou je, že právě závažných forem pneumokokových nákaz loni značně přibylo. Celkem u nás bylo zaznamenáno 444 IPO, což je o 129 více než v roce 2016. V loňském roce navíc choroba zabila 79 pacientů, zatímco o rok dříve to bylo 66. Naštěstí v posledních letech nedošlo k žádnému úmrtí u malých dětí do pěti let, což je skupina, která je infekcí velmi ohrožena. Celkem v tomto věku onemocnělo 15 pacientů. Horší to je s druhou rizikovou skupinou, tedy se seniory nad 65 let. Právě oni tvoří většinu těch, kdo na invazivní pneumokokové onemocnění zemřeli – celkem šlo o 45 pacientů z 238 nemocných v této věkové skupině.
Otázka hodin
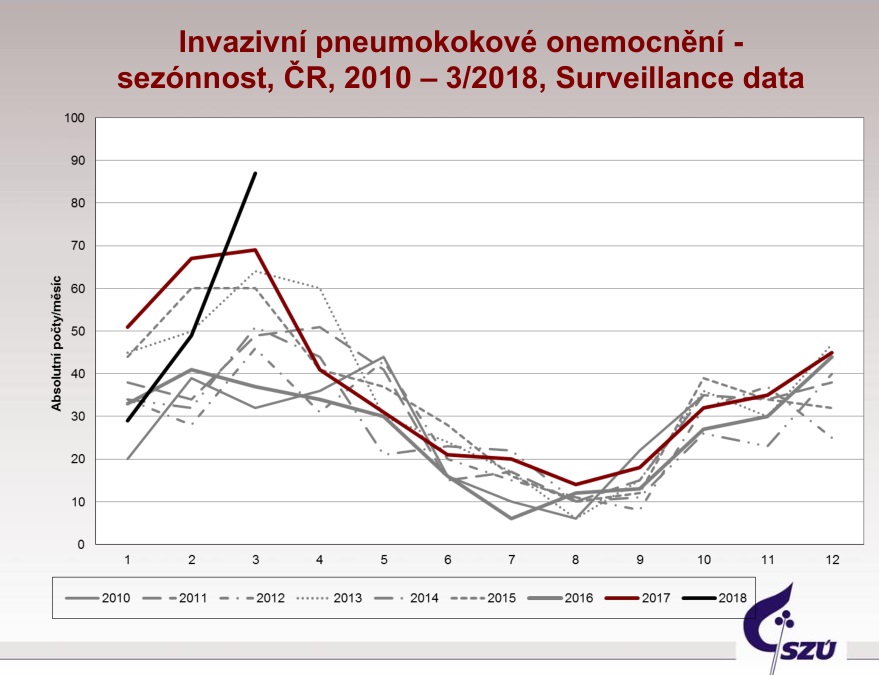
IPO je ovšem záludné ještě v jednom ohledu. „Infekce je nebezpečná tím, že se často rozjede nasedajíc na banální virózu. Pak je v řádu hodin, než se stav stane velmi závažným,“ říká Alena Šebková, předsedkyně Odborné společnosti praktických dětských lékařů ČLS JEP, která má vlastní zkušenost z doby před zavedením očkování, kdy její dítě skončilo kvůli pneumokokovi na osm dní v nemocnici na intravenózní terapii. Vedle lehkých nákaz se pak IPO přidávají také ke chřipce, což způsobilo strmý nárůst v prvním čtvrtletí tohoto roku. Právě v předjaří je přitom obecně výskyt IPO nejvyšší.
Inkubační doba onemocnění je jeden až tři dny a onemocnění propuká prudce vysokou horečkou, kašlem, bolestí na hrudi a dušností. Pokud se pak rozvine meningitida, hrozí i při vyléčení trvalé následky v podobě poškození zraku, sluchu, ochrnutí či poruchy mentálního vývoje. Bohužel je navíc u osmi procent dětí a 22 procent dospělých hnisavý zánět mozkových blan smrtelný.
Protože při podezření na IMO není času nazbyt, nabízí Národní referenční laboratoř lékařům možnost do několika hodin identifikovat z klinického materiálu původce infekce u pacientů, kteří jsou ve velmi vážném stavu. Díky tomu je možno zjistit, zda je pachatelem Streptococcus pneumoniae, Nisseria meningitis či Haemophilus influenzae, a lékař podle toho může nasadit cílenou antibiotickou léčbu.
U dětí proočkovanost klesá, u seniorů snad bude trend opačný
Invazivní pneumokokové onemocnění je choroba velmi nebezpečná, mnohem více pacientů ale potkají další, obvykle méně závažné problémy způsobené pneumokokem. „Daleko častější je sestava záněty středouší, dutin a plic,“ konstatuje docentka Marešová. Právě pneumokoky totiž vyvolávají zhruba polovinu všech zánětů středního ucha u novorozenců a celkově stojí za 30 až 50 procenty těchto onemocnění. I v tomto případě tak očkování snižuje riziko výskytu onemocnění. Co se týče zápalu plic, tím ročně v Česku onemocní 80 až 150 tisíc lidí a v případě nákazy v komunitě jsou jeho nejčastějším původcem bakterie, obvykle Streptococcus pneumoniae. Pět až deset procent pneumokokových zánětů plic bohužel končí smrtí pacienta, proto mají osoby nad 65 let očkování zdarma.
Ne všechny pneumokoky ovšem lidem škodí. Tyto kulovité bakterie velké asi dva mikrometry mají přes 90 sérotypů, jen část z nich je ale pro člověka nebezpečná. Streptococcus pneumoniae přitom běžně osidluje sliznici úst, nosu a horních cest dýchacích, když je však oslabena imunita, mohou bakterie proniknout dále do organizmu a způsobit závažnou infekci. V Česku byl loni vůbec nejčastějším původcem invazivního pneumokokového onemocnění sérotyp 3 (přes 80 případů, zároveň i nejčastější viník úmrtí), dále 19A (necelých 60 případů) a 22F (přes 30 případů). Ochrana proti prvním dvěma sérotypům je přitom součástí 13valentní vakcíny.
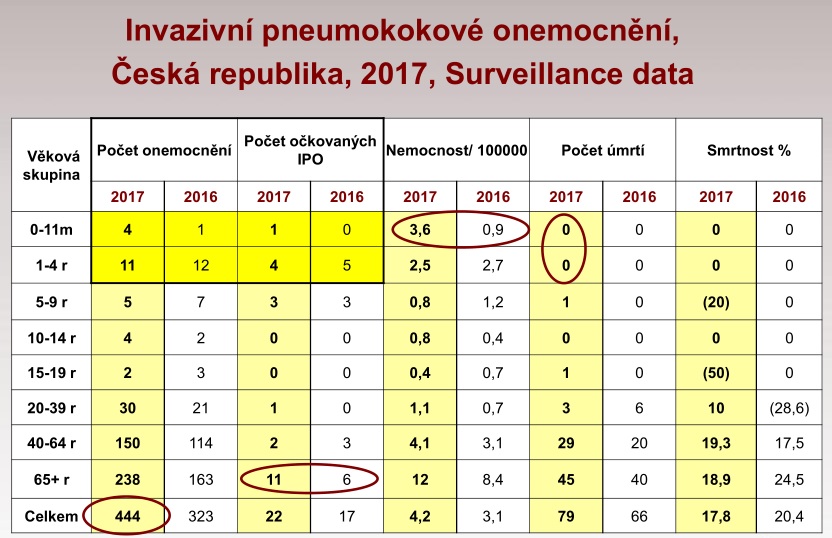
I když je ale u nás hrazené očkování pro děti k dispozici již osm let, spíše než aby se proočkovanost ruku v ruce s povědomím zvyšovala, děje se pravý opak. U dětí do jednoho roku pojištěných u VZP klesla od roku 2011 proočkovanost proti pneumokokovi z 81 procent na 70 procent v roce 2015. V roce 2013 pak bylo u všech pojišťoven očkováno 77 procent dětí, o rok později se číslo propadlo na 71 procent. V roce 2016 už bylo očkováno jen necelých 68 procent dětí. Pro srovnání: třeba v Austrálii je proočkovanost dětí na úrovni 93 procent.
U seniorů je situace odlišná. První hrazené očkování polysacharidovou vakcínou bylo k dispozici od září 2015, o dva roky později se úhrada rozšířila i na konjugovanou vakcínu. Od začátku letošního roku mají na úhradu ze zdravotního pojištění nárok další rizikové skupiny, jako jsou pacienti s poruchou imunity nebo ti, kdo už jednou IPO prodělali. Ještě před několika lety přitom byla proočkovanost u lidí nad 50 let prachmizerná – pohybovala se zhruba na úrovni tří procent (psali jsme zde). V tomto případě je ovšem naděje, že trend bude opačný než u dětí. Jak totiž uvedl vědecký sekretář České vakcinologické společnosti profesor Roman Chlíbek na nedávné tiskové konferenci věnované očkování dospělých, zájem o očkování proti pneumokokům ve vyšších věkových kategoriích stoupá. „Velký úspěch přineslo zajištění úhrady ze zdravotního pojištění,“ uvedl Chlíbek.
Očkování je možné provádět od dvou měsíců věku, pediatři ho obvykle dělají mezi třetím a pátým měsícem. Jak u dětí, tak dospělých je přitom vakcinace možná bez ohledu na roční období. „Děti jsou od letošního roku očkovány podle schématu 2+1, což znamená, že první dávka vakcíny se aplikuje od devátého týdne věku dítěte. Druhá dávka se aplikuje dva měsíce po první dávce, třetí dávka ve věku 11 až 15 měsíců,“ přibližuje Alena Šebková. Oproti tomu dospělí jsou očkováni jen jednou dávkou konjugované vakcíny. Trvanlivost ochrany u seniorů se počítá na pět let, u dětí je ale delší.
Protože ale nic není stoprocentní, je třeba uvést, že i v tomto případě se najdou výjimky, kde vakcína ochránit nemusí. Výjimečně se tak může stát, že pacient onemocní sérotypem, proti kterému byl očkován. Z loňských 444 případů invazivního pneumokokového onemocnění bylo očkovaných 22 pacientů, pěti z nich bylo do pěti let. V této skupince pěti malých pacientů pak došlo k selhání vakcíny a nákaze sérotypem, proti kterému dítě mělo být chráněno, ve třech případech. Podle kalifornské studie je ovšem proti sérotypům ve vakcíně chráněno více než devět z deseti očkovaných dětí.
Na stovky tisíc vakcín tisícovka nahlášených nežádoucích účinků
Zatímco očkování proti pneumokokům je hrazené, ale dobrovolné, a lze ho tak rodičům, seniorům i dalším pouze doporučit, zdůrazněme na tomto místě znovu potřebnost očkování povinného. Jak opětovně dokazuje i současná situace, nemoci, proti kterým se očkuje, nejsou minulostí. „Neznalost klasických infekčních dětských onemocnění mladými dětskými lékaři, kteří se s nimi nesetkali, ovšem i praktickými lékaři pro dospělé, kteří tyto nemoci neočekávají, umožňuje šíření. Díky očkování se totiž některé nemoci posunuly do vnímavé dospělé populace, pro kterou nebyly typické, takže se ne vždy rozpoznají včas. To může být zdrojem nákazy pro děti i další,“ přibližuje Vilma Marešová s tím, že mnozí dospělí navíc nevědí, proti čemu byli v dětství očkováni, případně jaké nemoci prodělali.
Protože však nemoci, proti kterým se očkuje, přestaly být tolik vidět, rodiče už se jich nebojí – na rozdíl od mnohdy zveličovaných nežádoucích účinků. Lékaři tak musí stále dokola vyvracet mýty o tom, že jsou očkovací látky nebezpečné. Nežádoucích účinků, které nejčastěji spočívají v bolestivém otoku místa vpichu či horečce, přitom byla podle hlášení podaných na SÚKL v roce 2016 zaznamenána necelá tisícovka – při množství 400 tisíc vyočkovaných hexavakcín (u kterých bylo nahlášeno 364 nežádoucích účinků) a 200 tisíc vakcín MMR (139 nahlášených nežádoucích účinků). „Nežádoucím účinkům se dává větší význam, než by si zasloužily,“ shrnuje Alena Šebková.
Častá je podle ní také obava z toho, že děti dostávají příliš mnoho injekcí (do věku dvou let jich může být až deset). Odborníci ovšem zdůrazňují, že pro dětský imunitní systém to žádná velká zátěž není. Hned po narození se totiž organizmus setkává s miliony antigenů, proti kterým je 140 antigenů ve vakcínách zanedbatelné množství. Rodiče navíc nyní může uklidnit i nově upravený očkovací kalendář platný od začátku tohoto roku, který mění schéma hexavakcíny i pneumokoků na 2+1, navíc se posouvá schéma MMR vakcíny.
„Rodiče měli obavu, že je v krátkém úseku očkování mnoho. Teď ale připomínka padla a my máme určitou volnost, takže doufáme, že nám to pomůže a rodiče se přestanou bát,“ komentuje změnu Šebková. Také v souvislosti s blížícími se dovolenými se ovšem pozastavuje nad paradoxy v přístupu mnoha dnešních rodičů. „Fascinuje mě, když se maminka bojí očkovat, ale nebojí se s dvou či tříměsíčním dítětem letět letadlem, které je semeniště čehokoliv, a vystavit ho tak riziku,“ uzavírá Alena Šebková.
Michaela Koubová