Pacienti s Parkinsonovou chorobou se od června či července dočkají plné úhrady tabletové formy léku obsahujícího levodopu spolu s inhibitorem dekarboxylázy, která je pro většinu z nich stěžejní léčbou. Většímu počtu nemocných by mohla být dostupná i operativní léčba, takzvaná hluboká mozková stimulace, která bude každým rokem růst o dvacet procent. Mozkovou stimulaci totiž využívá jen kolem dvou procent nemocných, ovšem potřebuje ji až sedmkrát víc lidí. V úterý to uvedli ředitel Všeobecné zdravotní pojišťovny (VZP) Zdeněk Kabátek a náměstek ministerstva zdravotnictví Roman Prymula v rámci Světového dne Parkinsonovy nemoci. Opatření se týká minimálně padesáti tisíc pacientů v naší zemi.
Parkinsonova choroba je neurodegenerativní onemocnění, při němž ze zatím neznámých důvodů dochází k odumírání buněk ve střední části mozku, které tvoří dopamin. Ten zajišťuje přenos signálů mezi nervovými buňkami a umožňuje koordinovanou činnost svalstva. Příznaky se obvykle objevují po zničení šedesáti až osmdesáti procent buněk produkujících dopamin.
Nemoc, při níž pacient velmi často přestává kontrolovat své pohyby, se léčí potlačováním příznaků a podáváním léků nahrazujících dopamin. Základním lékem, který se používá už téměř padesát let a je dosud považován za nejúčinnější, je levodopa ((L-DOPA), tedy látka, z níž vzniká chemickou přeměnou dopamin v mozkových buňkách. Levodopa výrazně zlepšuje kvalitu života nemocných a snižuje i úmrtnost na PN. Dále existuje celá řada novějších léků, především agonistů dopaminu, tedy látek stimulujících příslušné receptory. Mezi tyto nejmodernější formy patří například lék Duodopa, který se pumpou dodává přímo do zažívacího traktu a je tak přesně nadávkován.
Pacienti se ale podle náměstka Romana Prymuly brzy dočkají plné úhrady tabletové formy léku obsahující levodopu, která je pro většinu z nich stěžejní léčbou. Dosud na lék doplácejí až 200 korun.
Mohlo by vás zajímat
„Vedli jsme dlouhá jednání s držiteli registrace u léčivého přípravku, obsahujícího levodopu. Jednání se blíží ke konci a předpokládáme, že do konce května budeme mít uzavřenou dohodu s držitelem registrace tak, abychom odstranili doplatek, jenž se pohybuje mezi sto a dvě stě korunami, abychom pro naše klienty zajistili od pololetí tohoto roku péči bezdoplatkovou,“ řekl k tomu ředitel VZP Zdeněk Kabátek.
Nový kód umožní úhradu společné péče neurologů a psychiatrů
Léčebný postup je ovšem individuální – jiný je u starších pacientů (obvykle nemoc postihuje lidi ve věku 50 až 60 let), jiný u lidí mladších (deset procent onemocní před čtyřicítkou). „Parkinsonova nemoc je komplikované onemocnění v tom smyslu, že doposud přesně nevíme, jakým mechanismem vzniká, v současnosti se ale rozvíjejí metody, jimž by šlo nemoc léčit,“ připomněl v této souvislosti náměstek Prymula.
Parkinsonova nemoc není dle něj choroba úplně vzácná, potýká se s ní totiž až padesát tisíc pacientů. „To je samozřejmě vysoké číslo, s nímž musíme nějak pracovat,“ podotkl Prymula s tím, že Pracovní skupina na ministerstvu se momentálně zabývá mezioborovou spoluprací neurologů a psychiatrů, jelikož péče o nemocné by měla být rozšířena i na úroveň ambulantní. „Tato pracoviště by měla vznikat na určitém pomezí péče neurologické a psychiatrické tak, aby bylo možné tuto péči hradit. Proto byl připraven kód, který by umožňoval úhradu této péče,“ sdělil.
„Vnímáme jako zcela nezbytnou spolupráci mezi úzce provázanými obory – neurologií a psychiatrií. Podařilo se nám definovat a schválit sdílený zdravotní výkon pro mezioborovou spolupráci neurologie a psychiatrie, takže tato intenzivní spolupráce dvou odborností bude moci být v dohledné době finančně bonifikována,“ poznamenal k tomu také předseda České psychiatrické společnosti České lékařské společnosti Jana Evangelisty Purkyně Martin Anders.
Díky výše uvedenému budou pojišťovny současnou péči obou specialistů hradit, musí se ale nejprve vzdělat ve speciálním kurzu. Jeho obsah by měl být brzy schválen.
„Kromě toho je pro nás důležitá spolupráce i s praktickými lékaři. Potřebujeme, aby se praktici zapojili do péče o pacienty s Parkinsonovou nemocí a byli natolik kvalitně a aktuálně vzděláni, že rozpoznají potřebu poslat pacienta na specializované pracoviště, kde se mu dostane nejlepší dostupné péče,“ vysvětlil dále Anders. Podle šetření pacientské organizace Parkinson-Help totiž až 42 procent pacientů s prvními příznaky Parkinsonovy choroby není praktickými lékaři odesláno k odborníkům.
Mozkovou stimulaci provádějí pouze tři pracoviště
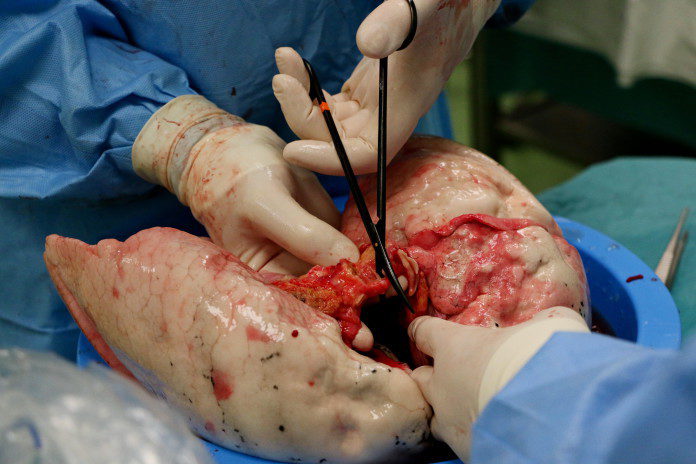
Jednou z účinných metod léčby je hluboká mozková stimulace (Deep Brain Stimulation, zkráceně DBS), což je neurochirurgický zákrok spočívající v zavedení elektrod do mozku, který dokáže významně zmírnit projevy tohoto onemocnění. Metoda se používá již přes dvacet let, ale problémem, je že ji v ČR provádějí pouze tři specializovaná pracoviště – v Praze, Brně a Olomouci.
„Ta ale nemají oficiální status tak, jak bychom potřebovali,“ zdůraznil Prymula s tím, že odborníci přemýšlejí o tom, zda by tato centra bylo možné „povýšit“ na úroveň specializovaných center pro jednotlivá onemocnění, která mají ze zákona přiznané například platby pojišťoven za některé výkony a léky, které jiné nemocnice nemohou předepisovat.
„V rámci Pacientské organizace jsme se dohodli, že do čtyř měsíců bude vyhlášená výzva, do níž se budou moci zájemci přihlásit. Předpokládáme, že to budou stávající centra v Praze, Brně a Olomouci. V Praze jsou to dvě nemocnice – Všeobecná fakultní nemocnice a nemocnice na Homolce – ta mezi sebou velmi úzce spolupracují a máme vizi, že na tomto půdorysu vznikne i superspecializovaná péče na úrovni, která bude odpovídat potřebám pacientů,“ řekl náměstek.
Počty operací by se měly navýšit o pětinu ročně
„V těchto centrech budeme moci schopni zabezpečit špičkovou péči, která bude zahrnovat i hlubokou mozkovou implantaci, jež se sice nehodí pro všechny pacienty, je to ale léčba nesmírně přínosná. Je i nákladná, ale VZP přislíbila zvýšení procesu úhrad,“ konstatoval náměstek.
Počet implantovaných pacientů je v ČR kolem dvou procent, přičemž léčbu by podle vedoucího Centra pro intervenční terapii motorických poruch při Neurologické klinice 1. lékařské fakulty Univerzity Karlovy a Všeobecné fakultní nemocnice v Praze Roberta Jecha vyžadovalo kolem deseti až patnácti procent nemocných.
„Problém je v tom, že v současné době je tento výkon včetně zdravotního materiálu hrazen v tzv. DRG režimu, ovšem my jsme se rozhodli, že podpoříme závěry Pracovní skupiny a budeme motivovat naše smluvní partnery – v tomto případě centra – k tomu, aby zvýšily proimplementovanost hluboké mozkové stimulace. VZP definuje v úhradovém poplatku k danému pracovišti, které bude mít statut centra, objem finančních prostředků, které pak budou moci být využity pro tuto metodu. Centrům bychom umožnili zhruba dvacetiprocentní růst výkonnosti ročně,“ vysvětlil ředitel VZP Zdeněk Kabátek.
„Elektrické pulzy dokážou nahradit chybějící dopamin a pacientovi pomoci do té míry, že vede kvalitní život,“ upozornil Martin Anders. Zlepšení po operaci zaznamená podle něj zhruba šedesát procent pacientů.
Posudkový lékař nebere ohled na vyjádření expertů
U pacientů s Parkinsonovou chorobou jde primárně o zmírnění příznaků, které takovému člověku komplikují či téměř znemožňují pracovní i soukromý život. Nemoc přitom nezřídka postihuje lidi už v produktivním věku. Čím dříve se odhalí, tím je podle neurologa Jecha úspěšnější i léčba. Jenže boj s postupující chorobou podle samotných parkinsoniků neusnadňují někteří posudkoví lékaři.
„Zkušenost pacientů s Parkinsonem je bohužel taková, že posudkový lékař mnohdy nebere v potaz vyjádření předních expertů neurologie a psychiatrie a posuzuje pacienta na základě momentálního dojmu před komisí či na základě toho, že absolvoval nejmodernější léčbu,“ uvedla před časem Romana Skála-Rosenbaum z pacientské organizace Parkinson-Help. Práceschopnost pacienta se musí podle ní posuzovat individuálně, a to bez ohledu na to, jakým způsobem je zrovna léčen. Roli pak hraje také to, v jaké denní fázi parkinsonik zrovna k lékaři přijde. U pacientů se totiž v rámci několika hodin střídají stavy dobré a špatné hybnosti.
Ti, kteří mají tu smůlu, onemocní brzy a v mladém věku, jsou často odkázáni na pomoc druhých, přitom ale postrádají uzpůsobená sociální zařízení. Buď nemocní putují předčasně do domova pro seniory, kam ale věkem nespadají, či do zařízení pro mentálně postižené. Ani jedno z nich ale parkinsonikům nevyhovuje a tak často bývají z této situace nešťastní.
Neobratnost, třes, ztuhlost, cupitání…
Podle odborníků patří k motorickým projevům Parkinsonovy choroby obtížné zahájení pohybu, celková zpomalenost a snížený rozsah pohybu spojený s neobratností, třesem a ztuhlostí, kdy se střídají tzv. stavy on a off, čili dobrá a špatná hybnost v průběhu dne. Mají také sehnuté držení trupu a šíje či potíže s udržením rovnováhy. Pacienty ovšem mohou trápit i nemotorické příznaky jako jsou deprese, úzkosti a další psychické změny, často mají bolesti, únavu, zácpu či se potí. Postupně se mohou objevit zásadní problémy s chůzí, řečí i každodenními úkony. Typickým příznakem je šouravá a cupitavá chůze, kdy jsou kroky krátké a chůze vypadá, jakoby lidé „dobíhali své těžiště.“
„Vrchní polovina těla je rychlejší než nohy, které neposlouchají,“ sdělil k tomu pacient, který nemocí trpí od svých 42 let. „Včera jsem začal cupitat na návštěvě u našich přátel. Abych nespadl, zachytil jsem se jejich skleněné vitríny, která spadla a rozbila se,“ uvedl tento nemocný v rámci výstavy fotografií, jež je k vidění ve vstupní hale ministerstva zdravotnictví, která na nemoc upozorňuje. Zde se postižení svěřili s nejrůznějšími svými problémy. Například zdůraznili, že mimovolní pohyby, jež nemohou nijak koordinovat, jsou výsledkem vedlejších účinků léků a má je téměř polovina nemocných po pěti nebo deseti letech užívání léčiv: „Jsou to nepravidelné pohyby připomínající trochu tanec, někdy jsou trhavé a mohou se objevit na kterékoliv části těla.“
U některých postižených se dokonce podle psychiatričky Terezy Uhrové (Neurologická klinika 1. LF UK a VFN) projevuje zvýšená sexualita či patologické hráčství.
„V důsledku léčby vzroste u některých pacientů riziko impulzivních poruch, kdy může převažovat impulzivita, takové to zbrklé jednání, ale problémem je, pokud se rozvine porucha typu gamblerství, hypersexuality, kompulzivního nakupování nebo přejídání. Tyto poruchy pak mají velmi devastující ráz, jsou i pacienty, kteří se zadlužili a pak skončí doživotně v exekucích. Vyzvedávání placených služeb například v sexuální oblasti může i u dříve asketického jedince vést k útratám celoživotních úspor a je to něco, o čem se pacienti dost často stydí mluvit,“ dodala Uhrová s tím, že i z tohoto se ovšem nemocný může nakonec zkompenzovat a to dokonce bez odvykací léčby.
Stoupají počty nemocných i výdaje pojišťovny
Každý desátý nemocný uslyší tuto diagnózu už před svým čtyřicátým rokem věku, postihuje ale nejčastěji muže než ženy a starší padesáti let. U mladších pacientů je potvrzena souvislost s mutacemi genů. Odborníci uvádějí, že je sice v Česku padesát tisíc léčených pacientů, ovšem mnozí další o své nemoci ani nevědí. Každý rok diagnostikují lékaři v ČR tisíc až 1500 nových případů, přičemž každoročně se počet nově nemocných zvyšuje. Uvádí se, že až o více než tři procenta.
Za celkem 16 272 svých klientů s Parkinsonovou chorobou v roce 2015 VZP zaplatila až 408 milionů korun, což byl do té doby rekord, jenže o rok později VZP vydala už více než 455 milionů korun. „Z toho 55,6 milionu stál nejmodernější léčivý přípravek Duodopa. Jde o takzvanou poslední linii léčby, určenou pro pacienty v pokročilém stavu nemoci. Náklady na tento přípravek stouply jen za poslední tři roky o více než 41 procent procent,“ uvedla VZP na svých webových stránkách.
Olga Böhmová