IKEM, ÚHKT, MOÚ, ÚPMD, CKTCH, RÚ, NNH. Sedm zkratek, které kódují vysokou kvalitu výjimečné špičkové péče, zachráněné lidské životy, pýchu českého zdravotnictví, ale také logicky vysoké náklady. Mluví se o nich jako o centrech, přesnější je ale spíše označení „ústavy superspecializované péče“. Co s jejich financováním udělá nové DRG a jeho překlopení na úhrady? Může se stát, že by tato superspecializovaná centra najednou přišla o 40 procent svých peněz? Na tyto otázky se zaměřil Kulatý stůl Zdravotnického deníku.
Projekt DRG Restart se aktuálně opírá o spolupráci se 45 nemocnicemi v referenční síti. Ty poskytují kvalitní data, která postupně vykreslují reálný obrázek akutní lůžkové péče. Nyní probíhá třetí plošný sběr dat za rok 2018. Data posbíraná z referenční sítě umožnila kategorizovat nemocnice a péči do několika typů:
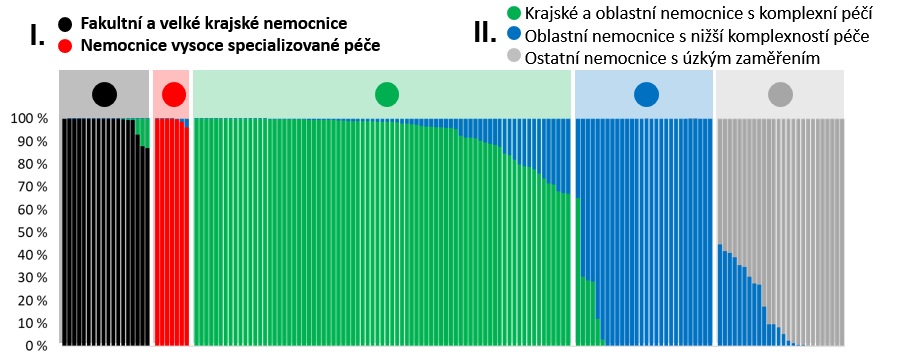
Vysoce specializovanou péči samozřejmě poskytují také fakultní a velké krajské nemocnice (černé sloupečky), ale tam je součástí širokého (kompletního) rozsahu péče. Kulatý stůl Zdravotnického deníku se zaměřil na ta zdravotnická zařízení, kde je poskytována pouze vysoce specializovaná péče (červené sloupečky). Takových zařízení (ústavů, center) je v Česku sedm. Lidé, kteří v nich pracují, se s obavami dívají na nový systém DRG a zejména pak na jeho dopady při překlopení do úhrad zdravotní péče. Někteří z nich si totiž udělali první simulace dopadů a vyšla jim poněkud znepokojivá čísla. U Kulatého stolu Zdravotnického deníku experti popsali současný stav přípravy DRG a představy, jak by se měl tento klasifikační systém implementovat do způsobu hrazení zdravotní péče. Zástupci pojišťoven, ministerstva i parlamentu se snažili rozptýlit zmíněné obavy s ujištěním, že hlavní prioritou je stabilita systému, který nikdo nechce neuváženými kroky rozkolísat. Nicméně projekt DRG je už v tak pokročilém stadiu, že letos umožní jednotlivým nemocnicím, a nejen těm, které jsou referenční a od nichž se čerpala data, aby si samy mohly simulovat dopady na své financování. Samotná debata o úhradách je teprve na začátku a jisté je, že půjde o postupný proces v řádu několika let.

Zdravotnická zařízení („centra“, ústavy) superspecializované péče:
Praha
IKEM – Institut klinické a experimentální medicíny
ÚHKT – Ústav hematologie a krevní transfuze
ÚPMD – Ústav pro péči o matku a dítě
RÚ – Revmatologický ústav
NNH – Nemocnice na Homolce
Brno
MOÚ – Masarykův onkologický ústav
CKTCH – Centrum kardiovaskulární a transplantační chirurgie
„Péče těchto center je zaklasifikovatelná, není vymyšlená a lze jí popsat, dokonce kolikrát lépe než tu běžnou. Lze ji jistě ocenit dle platné metodiky. Dokonce je to péče, která je nevíce svázána protokoly a standardy takže její ocenění je relativně snazší, než u péče, kde je velký podíl například variability v terénu,“ uvedl v úvodu diskuse profesor Ladislav Dušek, ředitel Ústavu zdravotnických informací a statistiky (ÚZIS), tedy instituce, která je odpovědná za projekt DRG Restart. Podle profesora Duška je samozřejmě možné uvažovat o různých modelech úhrad superspecializované péče, včetně globálního paušálu. Pokud se například ví, že se ročně provádí 500 transplantací, lze na ně naplánovat objednávku. DRG k tomu poskytuje data, ale zda a jak se nějak centra vyčlení z hlediska úhrad, již není podle profesora Duška jeho úkol, ale ministerstva zdravotnictví a zdravotních pojišťoven.

ÚZIS může připravit simulace dopadů. „Například ÚHKT má 70 procent casemixu tvořeno DRG skupinami, které jsou unikátní, jsou jenom tam, nebo v centrech. Těm určitě nehrozí, že by jim to někam ulítlo do boku a bude tedy relativně jednoduché nasimulovat dopad,“ řekl profesor Dušek, který by viděl problém spíše u fakultních a velkých krajských nemocnic, tedy tam, kde je péče, kterou „nelze vyskladnit nikam dál“ a kde je samozřejmě také určitý podíl superspecializované péče. V těchto zařízeních, kde jsou různé typy péče, vykrývají nedostatečné náklady jednoho typu historicky zvýšenými platbami u jiného typu. Nastavení plateb, které by těmto zařízením některou ze „zdrojových“ typů péče „vyseklo“ by je mohlo skutečně ohrozit. „Dosbíráme data za rok 2018 a pro každou nemocnic uděláme simulační model. Lidé z nemocnic si musejí být schopni sami kalkulovat dopady, aby nebyli závislí na ÚZIS. Případně si někoho najmou,“ nastínil ředitel ÚZIS další postup, a dodal: „Nikdo si nemůže dovolit nechat padnout nemocnice, jejichž pád, by znamenal okamžitý nárůst mortality. Je ale špatné dávat globální pardon, tedy, že by centra nemusela péči vlastně ani klasifikovat a dostávala by nějaký obolus peněz. To chvíli vydrží, než někoho napadne, že by ty peníze mohly být jinak. A ublíží centrům více, než opačný postup,“ míní ředitel ÚZIS.
Nedopustíme rozkolísání systému

„Důležité je, že máme kvalitní česká data, že to nejsou data přejatá od jiných, byť důvěryhodných institucí a to, že tam máme hodnoty, které jsou reálné a pravdivé,“ pochválila dosavadní snažení ÚZIS a nemocnic v referenční síti profesorka Věra Adámková, předsedkyně sněmovního Výboru pro zdravotnictví. Také zdůraznila, že neplatí, že všichni umí všechno. „Opravdu specializované výkony umí jenom ten tým, který je dělá. Ne proto, že by ti ostatní o tom nikdy nečetli, ale prostě to neumí. Já jsem také kdysi dělala nějaké ortopedické operace a opravdu vás velmi varuji – nechtějte ode mne výměnu kyčle, nedopadlo by to dobře,“ odlehčila téma profesorka. Péče podle ní musí být rozvrstvená. „Není důvod, aby centra dělala bezproblémové výkony, bezproblémové hospitalizace. Okresní nemocnice bez problémů zvládnou nekomplikovanou pneumonii, nekomplikovanou apendicitidu a není třeba, aby byli pacienti převáženi do Brna nebo Prahy, to je nesmysl. Na druhou stranu svázat centra, která mají vysoce specializovanou péči, do jakéhosi průměru, je předem odsouzeno k nezdaru a bylo by to k neprospěchu našich pacientů,“ uvedla předsedkyně sněmovního výboru, přičemž vyzdvihla, že společnost, která je vyspělá, musí mít sociální cítění a dokázat zpřístupňovat i drahou péči velmi vážně nemocným pacientům. „Tuto péči chceme poskytovat, máme centra, která jí poskytovat umějí a musíme jim pro to vytvořit podmínky. Musíme se domluvit tak, aby systém zůstal stabilní, protože rozkolísat se nám ho podaří za týden, ovšem zpátky bychom ho dávali hodně dlouho dohromady,“ varovala.

Náměstkyně ministerstva zdravotnictví Helena Rögnerová připomněla, že srovnávání, které přináší DRG Restart v českém zdravotnictví chybělo. „Teď je otázka, co s tím dál. Potácíme se od názoru – pojďme všechno spustit zítra, je to přeci krásné řešení pro všechny problémy našeho zdravotnictví, které se tu nahromadily. Druhý názor říká, abychom to nespouštěli nikdy, protože dojde ke katastrofě a rozladění celého systému. Ani jeden extrém není správný,“ uvedla náměstkyně. Z jejích slov vyplynulo, že se ministerstvo nechystá k žádnému skoku, nebo revoluční změně úhrad, která by systém rozkolísala. „DRG není k tomu, aby někdo skončil z roku na rok na 60 procentech. Rozhodně ne. Bude to postupný nejednoduchý proces,“ zdůraznila. Helena Rögnerová nevidí problém vyčlenit unikátní péči, jako jsou transplantace, prováděné na dvou místech v republice, ty lze skutečně dobře popsat a udělat na ně úhradové balíčky. „Pak se ale dostaneme do té péče, která je specializovaná, ale už není ve dvou, ale je minimálně v deseti – patnácti kardiocentrech, která se nacházejí jak ve velkých, tak i menších nemocnicích. Tuto debatu máme před sebou. Nemocnice jsou rozdílné. Budeme těžko obhajovat, že péče, která je prakticky stejně nazvaná a popsaná, jenom proto, že se poskytuje někde jinde, tak by měla být jinak hrazena. Budeme muset stejně přispět nějakým zohledněním,“ upozorňuje náměstkyně s tím, že Česko aktuálně čelí žalobě, kterou k Evropské komisi podali ambulantní specialisté a k níž se přidaly laboratoře, a to za různou platbu výkonu v ambulancích při nemocniční péči a mimo nemocniční péči. „Vypadá to velmi špatně, možná poprvé s námi Evropská komise zahájí řízení,“ upozornila.
Pojišťovny: K úhradám dojdeme postupně

Náměstek VZP David Šmehlík potvrdil, že i pojišťovny vítají, že je nyní k dispozici klasifikační systém hospitalizačních případů, kde jsou k jednotlivým skupinám přiřazeny náklady a že je také zřejmé, že jsou tyto náklady rozdílné. „Má to být evoluce, ne revoluce. Říkáme, že k ohrožení center superspecializované péče nejen, že nemůže, ale že k němu nesmí dojít. Nemůžeme si dovolit, aby síť, kde se léčí naši vážně nemocní pojištěnci byla destabilizovaná,“ zdůraznil náměstek. Podle něj nemají pojišťovny problém s tím, aby pokud je homogenizovaný případ, který je řešen pouze v IKEM, nebo pouze v ÚHKT a je dobře úhradově popsán, jít cestou úhradových balíčků. „Síť specializovaných center s osvědčila. Koncentrují se tam peníze, ale také kompetence a znalosti lidí. Nemáme neomezený počet špičkových odborníků, kteří by tuto péči mohli poskytovat kdekoliv,“ poukázal na další důležitý aspekt David Šmehlík. Domnívá se, že není možné si vystačit s jednoduchou větou, že za stejnou péči má být stejná úhrada, protože data prokázala, že ona péče stejná není. Data, nasbíraná v síti referenčních nemocnic a oponovaná zdravotními pojišťovnami, jsou dnes považována za důvěryhodná. Na tom existuje shoda. „V další fázi kultivujeme a evolučně posouvejme systém vpřed. Vývoj CZ-DRG bude pokračovat. Máme data za rok 2016, 2017, do konce léta dodá profesor Dušek do zdravotních pojišťoven data za rok 2018. Rok 2019 byl určen k simulaci dopadů. Tempo je přiměřené tomu, o jak vážnou věc se jedná,“ řekl náměstek VZP.

Ředitel Vojenské zdravotní pojišťovny Josef Diessl nepřipouští, že by zavádění výsledků DRG mělo způsobit, že by centra superspecializované péče byla hrazena méně, než jsou nyní. „Nikdy to tak nebylo a nevidím důvod, proč by se to mělo najednou změnit,“ zdůraznil. Ředitel také vítá ocenění nákladů hospitalizačních případů „jako úžasnou věc“ a pozornost obrací i na data zdravotních pojišťoven. „Ocenění nákladů ještě neznamená úhrady. Máme obrovskou diskrepanci mezi tím, kolik nemocnicím platíme a jaké jsou ve skutečnosti doložené náklady. Proto se navrhuje, aby se od příštího roku začalo správně vykazovat. To, co je nasbíráno, to co ÚZIS prezentuje, není úplně přesný stav ve zdravotních pojišťovnách. Ve zdravotních pojišťovnách máme dat hodně, ale abychom z toho zpracovali nějakou informaci, to je ještě daleko do reality. UZIS a celý projekt DRG je v tomto velmi daleko proti nám. Proto musíme v pojišťovně od roku 2020 do roku 2021, kdy má projekt mít jednu z finálních hodnotících fází, najít poměr mezi úhradou a oceněním nákladů hospitalizačních případů,“ vysvětlil Josef Diessl.
Centra: Jsme ve střehu
„Kde se vzala věta, že se někdo cítí ohrožen a to dokonce tak, že by mu úhrady slítly na 60 procent?“ položil otázku profesor Dušek a rozproudil tak další debatu.

„Možná se nebojím, ale jsem velmi ve střehu, protože první simulace nám přinesla ztrátu v řádu několika desítek miliónů, druhá simulace v řádu vyšších stovek miliónů,“ ujal se odpovědi Michal Stiborek, ředitel IKEM a pokračoval: „V celkovém odhadu je to někde kolem 3,2 miliardy korun zdravotního pojištění, což není úplně malé číslo a při ziskovosti nemocnic, která je, jaká je, si s tím nikdo neporadíme, minimálně v krátkém časovém horizontu.“ Ředitel IKEM prozradil, že již o tom mluvili s profesorem Duškem, což jejich obavy do jisté míry zmenšilo, ale neodstranilo. “Jestli obavy zmizí nebo nezmizí, nám bude jasno až po simulaci na základě dat odevzdaných ke konci května, pak to sečteme a fakticky uvidíme, na čem reálně jsme. Zatím to pro nás dobré není,“ řekl a obrátil pozornost k nacenění jednotlivých typů péče. „V principu se nelze bránit tomu, aby za srovnatelnou práci byla srovnatelná, nikoliv stejná odměna. Proč nikoliv stejná? Protože – to je asi případ vícero superspecializovaných center – některé druhy chorob nebo onemocnění vyžadují mimořádně nákladné přístrojové vybavení a budov. Nejsme ve stavu, abychom měli jeden nebo dva operační sály jen pro superdrahé pacienty a jeden, když to řeknu zjednodušeně, pro slepé střevo. Takže jenom náklady, které jsou dány přístrojovým vybavením a budovami, posunou ne tak náročnou operaci nebo výkon někde jinde, než je řekněme nemocnice typu II, to je objektivní věc. V superspecializovaných centrech byla roky akumulována lidská znalost a nadšení, technologie a peníze. Z toho vzniká erudice, s níž musíme rozumně zacházet. Chápu, že může dojít k přerozdělení struktury péče tak, že výkony, které nebude úplně nezbytné dělat v centrech, během nějakého časového intervalu zmizí. Centra jsou schopna se přizpůsobit, ale jsou jako velký ledoborec, který nezahne hned na jedno otočení kolem, ale až po nějaké době,“ vysvětil ředitel IKEM.
„Chápeme, že superspecializovaná centra, která jsou výjimečná, by byla ohrožena i tím, kdy by jen klesla na průměr skupiny a nějakým způsobem se k tomu budeme muset postavit. Nejsem zastánce toho, aby se jednoduše přelévaly peníze,“ reagovala náměstkyně MZ Helena Rögnerová a přidala příklad porodů, kde se vedla debata o tom, za je vyčlenit jako banální věc a hradit je odděleně. Jenže otázkou je, zda je dobré „vytáhnout“ porody z fakultních do okresních nemocnic. Pokud je těhotenství rizikové, jdou budoucí matky do center, resp. fakultních nemocnic. V těchto zařízeních ale probíhá velké procento porodů, jejichž průběh je normální, avšak poskytují jistotu, že pokud dojde ke komplikacím, jsou k dispozici odborná pracoviště jako je neonatologie, kardiologie, JIP… „Je tam neuvěřitelné vybavení, zázemí a jestli je tam i tým lékařů a kapacita, tak nemá žádnou logiku, abychom nějakým ekonomickým nástrojem tyto porody vyvedly do okresních nemocnic, a to se jich nechci nijak dotknout. Zároveň ale není možné očekávat, že tady bude jedna jednoduchá sazba pro všechny poskytovatele napříč republikou,“ uvedla náměstkyně.
Mohlo by vás zajímat
Outlierům je třeba přizpůsobit úhrady

Na ředitele IKEM navázal profesor Petr Cetkovský, ředitel Ústavu hematologie a krevní transfuze. „Vy jste se ptal, kdo má strach, tak já ho trochu mám,“ sdělil profesoru Duškovi. Poukázal na skutečnost, že nemocnice poskytují data, ale nejsou zatím známy analýzy dopadů. „DRG je 40 let starý systém, který tady teď objevujeme a kultivujeme. V roce 1998, tedy před 25 lety, začaly ve světě řešit outliery a doporučili, že buď se pro ně má vyvinout speciální klasifikační systém, nebo je nehradit přes DRG. Proto se ptám, je u nás zadáním mít 100 procent DRG, ano, nebo ne?“ požil otázku profesor Cetkovský. Připomeňme, že v DRG se pobyt „běžného“ pacienta popisuje v určitých mezích, a pokud je konkrétní případ překračuje, například proto, že je léčba nákladná a hospitalizace dlouhá, hovoří se se o tzv. outlierovi (resp. pokud je doba hospitalizace kratší než je obvyklé, je to tzv. dolní, či krátký outlier, pokud naopak delší, je to horní, či dlouhý outlier). Případ, který se vejde do vytýčeného rozmezí, je inlier, na ten pak lze aplikovat nějaký vzorec úhrady, třeba úhrada jako součin relativní váhy DRG skupiny a základní sazby. Úhrada outliera nad případový paušál pro dané DRG je zpravidla předmětem individuálního kontraktu mezi plátcem a zdravotním zařízením.
Podle profesora Duška může být v realizaci úhradového mechanismu jakýkoliv excentrický hospitalizační případ (nebo nákladová položka) následně hrazena nějakým jiným mechanismem. „Úhradové mechanismy, když se tady dívám na tabulku, vidím minimálně tři. Podstatné je, že jsme se od začátku snažili dostat do klasifikace a do ocenění všechno. Máme tam tedy i hemofiliky s inhibitorem, kteří se prakticky nedají predikovat, protože, když někdo z nich havaruje na kole, tak to může vyvolat náklady posunuté o jednu i dvě nuly někam jinam. Jak s tím nyní bude pracováno a jestli v uvozovkách excentrické příklady – outlieři – v dané skupině, nebo bázi, budou třeba hrazeni, když řeknu to šeredné slovo výkonově, nebo případovým paušálem, to je všechno k diskusi. Je to jiná dimenze,“ řekl profesor Dušek, který je pyšný nejvíce na to, že se jim podařilo klasifikovat a ocenit i psychiatrii. „S psychiatrickou společností jsme se ve spoustě interakcí dohodli, že jsme schopni najít markery zejména tzv. den intenzivní psychiatrické péče, které se dají doložit, že proběhly. Jestli tak bude psychiatrie i hrazena, to se musí vyjednat u stolu, kde já ani nemám co být,“ upřesnil.

Ředitel ÚZIS ujišťuje, že není důvod k obavám a přislíbil lokální simulaci, která musí být u poskytovatelů superspecializované péče „do Ježíška na stole“. „Když se uvidí, že když nominálně – řekněme primitivně – sečteme reálné ocenění nákladů, které jste do toho systému dali vy a ono by to dokonce nedosáhlo na stávající úhrady, musíme si nad tím sednout, protože pak je otázkou, co se tam nahlásilo. Spíše bych však čekal, že náklady, které nasčítáme v nějakém modelu, převýší stávající úhrady. Potom je třeba, aby u toho stolu seděly i pojišťovny. Efektivita je ještě třetí dimense, taková vyšší dívčí. Západní mocnosti tomu čelí tím, že mají klinické doporučené postupy, kterými definují minimální lege artis jednotlivých skupin. Ten, kdo pacienta třeba 16krát vyfotí, protože má pocit, že lépe svítí, tak si těch 15 snímků dá na sebe, protože je to nad rámec definovaného klinického postupu. My tyto postupy, takto algoritmicky zatím bohužel definovány nemáme, to znamená, že náš systém v sobě nenese ani náznak nějakého hodnocení efektivity,“ uvedl profesor Dušek.
„DRG je klasifikační systém. Úhrady jsou jiná disciplína,“ znovu připomněl náměstek VZP David Šmehlík a pokračoval: „Bavíme se o tom, zda na základě klasifikace došlo k ocenění hospitalizačních případů, zda existují zdůvodnitelné rozdíly v prokazatelných nákladech. Úhradově to ale řeší dohodovací řízení. Bylo by nesmyslnou ambicí pokusit se všechno spojit do jednoho kroku a myslet si, že z toho vznikne něco dobrého. Máme korektně popsán systém a další fáze je jeho kultivace. Musíme si říci například, jakou péči má dělat jenom Masarykův onkologický ústav a jaká bude ve všech KOCech (komplexní onkologická centra – pozn. redakce), jaké jsou tam vynaloženy náklady, jaká jsou tam kritéria, zda je tam třeba spojení s kardiocentrem, jaké jsou nároky na personál i jaký chceme, aby byl zajištěný přístup pacientů k péči. Jdeme po krocích. Ambiciózní progresivisté nebudou vždycky dost spokojeni, konzervativní kolegové zase budou mít pocit, že se jsme se posunuli příliš moc dopředu. Další práce už nebude tak rychlá, vyžádá si delší období.“
Národní ústavy? Kolegové nás sežerou
Profesor Dušek u Kulatého stolu ZD navrhl, aby byla současná centra (resp. oněch 7 zdravotnických zařízení, o nichž tu celou dobu mluvíme) vyhlášeny národními ústavy. „Nikomu jinému neubyde ani euro. Může to znamenat i lepší přístup ke grantovým penězům na edukaci a klinické studie… chce to jen odvahu napsat to do něčeho jako je vyhláška,“ prohlásil profesor Dušek a dokonce nastínil, jak by mohl znít příslušný paragraf: „Ministerstvo zdravotnictví zřizuje národní ústavy vysoce specializované péče pro oblast léčby solidních nádorů dospělých, hematoonkologických onemocnění…. s následujícími parametry a tímto výčtem. Následuje věta, že zřizuje páteřní síť nemocnic akutní lůžkové péče, naplňující následující kritéria, která jsou nezpochybnitelná a jednoznačně doložitelná a to s těmito a těmito dopady do úhrad…“ K myšlence vzniku národních ústavů vede ředitele ÚZIS fakt, že ve všech 15 modelech, které v ÚZIS zpracovali, vychází IKEM, ÚHKT, MOÚ a další jako „excentrici“. „To není vtip, opravdu 15 modelů, nalejete různé parametry a vždycky vám vyjdou tato zařízení. Kdybych byl náčelník generálního štábu armády, jste vyhlášeni zítra.“

Touto cestou by se ovšem nevydal profesor Jan Žaloudík, senátor a exředitel Masarykova onkologického ústavu. Spíše by se přimlouval za nasazení reálných ceny, i když připouští, že to by ukázalo, že chybí desítky miliard korun. „Nejděme cestou exkluzivizace, protože kromě toho, že nás sežerou kolegové, tak to neustojíme a zas se kolem toho rozproudí politické rvačky… Protože, když jsme jenom naznačili, že bychom něco takového mohli vytvářet, tak se vzpříčili od Vsetína až po Chomutov a říkali, že oni jsou taky ‚národní‘. Pojišťovny se musí pochlapit a říci, jestli určité zákroky mají být placeny ve 168 nemocnicích, nebo v deseti nebo ve dvou. Je to dějinný zvrat, jakási reforma, ale je to reforma od paušálů k naceňování. Pak je úplně jedno ve kterém špitále to je, jestli v superspecializovaném centru nebo v Hustopečích. Možná by prostě stačilo, kdyby se normálně zohlednily náklady…,“ řekl profesor Žaloudík. Svůj pohled na toto téma senátor také popsal v glose pro Zdravotnický deník pod názvem Vydohadovaný paušál nebo vykalkulované náklady?
Vítězové a poražení

Z jiného úhlu se na překlopení DRG na úhrady podíval v diskusi auditoria Kulatého stolu ZD ředitel Nemocnice Na Bulovce Jan Kvaček. Podle něj nemocnice, kterou řídí, je ve většině oborů vysoce nákladově efektivní, jedna z nejlevnějších nemocnic svého typu. Přitom je ve velké ztrátě, což Jan Kvaček vysvětluje mj. tím, že historicky je každá nemocnice placena od každé ze sedmi pojišťoven jinak. Podrobněji to později popsal ve svém komentáři pro Zdravotnický deník pod názvem Antitržní prostředí – podporují veřejné zdravotní pojišťovny neefektivitu? „V momentě, kdy se vezme balík peněz a začneme ho natvrdo rozpočítávat podle nového klíče – a je jedno, zda podle jedné sazby pro všechny, nebo dvou sazeb, nebo pěti sazeb – vždycky tam budou vítězové a poražení. Vždycky tam budou tak silní vítězové, že půjdou o pět či deset procent nahoru a určitě symetricky někdo o tolik přijde. Je otázka, co s tím potom ministerstvo bude dělat, protože sebrat peníze z roku na rok těm ztrátovým nemůže. Může říci – dobře vy máte za úkol během pěti, sedmi let ušetřit, ale znamená to pro tuto nemocnici recesi a krizový management po mnoho let, což je neskutečně obtížný úkol. A když se neseberou peníze těm, co jsou příliš nahoře, tak se nikdy nepřidá těm, kdo jsou příliš dole. Můžeme mít sebelepší klasifikaci i sebelepší nacenění, ale pokud nakonec nevyřešíme tento jednoduchý praktický problém, tak se z toho nikdy nevymotáme. Pokud nebudeme ochotni nikoho pustit ze shora dolů, pak ti, co jsou dnes dole, se nahoru nikdy nedostanou. Nechceme natvrdo přiznat, že se to bude muset nakonec nějak srovnat. Neexistuje ani nástin cesty, jak to srovnání bude probíhat,“ shrnul ředitel Bulovky u Kulatého stolu ZD.
Náměstkyně Rögnerová téma nadnesené ředitelem Kvačkem vidí na velkou debatu, která není úplně nová. „Buď si řekneme, že vynaložíme nějakou částku peněz na nějaké vyrovnání, tedy půjdeme zespodu nahoru anebo platí to, co říkal pan ředitel Kvaček, že by tady byl vždycky vítěz a poražený. Rozkolísání celého systému si ale nemůže vzít na triko žádný ministr zdravotnictví,“ zdůraznila. V žádné zemi podle náměstkyně neprobíhají úhrady jenom podle DRG. Vyčleňují se určité části, nebo i celé odbornosti. Je ale dobře, že máme data, s nimiž lze dál pracovat, že tedy klasifikováno je všechno, třeba i zmíněné léky pro pacienty s hemofilií.

Zatím velká variabilita, je třeba provést simulace
Profesor Dušek poukázal na variabilitu, která je někde dána právě outliery, „vrškem péče, kterou ty národní ústavy nadhazuje ještě nad ten jejich typ“. Proto by tam měly být aplikovány minimálně dva mechanismy úhrad. „Někde je ale variabilita dána bůhvíčím. To ale žádný klasifikační systém ani Dušek, ani Leonardo na Vinci, nevyřeší, to se musí začít rozpitvávat a analyzovat. Variabilitu máme zatím opravdu velikou. Veřejně to přiznávám a nevidím to jako ostudu,“ uvedl.
Závěrem ředitel ÚZIS ocenil, že vývoj DRG není a od začátku nebyl ideologicky nebo politicky nikým ovlivňován. „Veškeré pokusy se rozbíjejí o čísla,“ dodal a učinil několik slibů: V raném podzimu – říjen – budou čísla na webu, natvrdo, ať si říká, kdo chce, co chce, a dostaneme vynadáno, protože v detailu je zakopán pes. Rozkliknete si a můžete si začít hrát. Národní konference k DRG bude v druhé polovině listopadu a v tu dobu už musejí mít centra simulační nástroje a s klíčovými lidmi v centrech, kde máme své partnery, kolegy, už musí probíhat simulace. Na národní konferenci proběhne samostatný blog na téma, co si centra spočítala, což může být dobrou formou kritické diskuse.“
A nakonec si profesor Dušek odpověděl i na otázku, kterou v diskusi sám položil: Kdo se tady bojí? „Nejvíce se ze všech lidí tady bojím já,“ uzavřel s úsměvem.
Tomáš Cikrt
Foto: Martin Kovář
Kulatý stůl se uskutečnil za laskavé podpory Zdravotní pojišťovny ministerstva vnitra ČR a Vojenské zdravotní pojišťovny ČR.










