Ze zavedení jednodenní chirurgie mohou benefitovat jak pacienti, kteří nebudou muset zbytečně pobývat v nemocnici, ale zotaví se v pohodlí domova, tak plátci, kteří ušetří, a poskytovatelé, protože nebudou potřebovat tolik ošetřovatelského personálu. Přesto se v Česku, na rozdíl od velké části evropských zemí, zatím jednodenní péči nedaří prosazovat, a to navzdory tomu, že už deset let máme od České chirurgické společnosti vytipované výkony, které jsou pro tuto formu vhodné. Důvodem je zejména nastavení úhrad, které od poskytování jednodenní chirurgie odrazuje. Tomu, jakým způsobem při bychom měli při zavádění této péče postupovat, se na Kulatém stole ZD s názvem Jak dál s jednodenní péčí v úhradových mechanismech, který se konal 21. července v Praze, věnoval člen Národní ekonomické rady vlády Pavel Hroboň.
Využívání jednodenní chirurgie může přinést snížení jednotkových nákladů na operační výkony, snížení potřeby personálu, zvýšení produktivity ve smyslu efektivnějšího využití sálů či lůžek, zkrácení čekacích dob a rychlejší, pohodlnější zotavení pacienta v domácím prostředí.
Typickými výkony, které jsou vhodné pro jednodenní chirurgii, jsou operace katarakty, artroskopie, operace karpálního tunelu či hemoroidů, tříselná kýla, odstranění varixů, laparoskopická cholecystektomie, apendektomie, tonsilektomie, resekce prsní žlázy či transuretrální resekce prostaty – jsou to zkrátka zákroky malého rozsahu chirurgického poranění, kdy dochází jen k malým krevním ztrátám, postoperační analgezie se podává pouze perorálně a vlastní výkon trvá krátce (méně než dvě hodiny.

Aby ale jednodenní chirurgie skutečně přinášela kýžené benefity, je třeba splnit několik podmínek. „Tou základní je oddělení plánovaných a akutních případů – jakmile se objeví akutní případ, rozbilo by to běžící nastavení. Jednodenní chirurgie pak zvyšuje kvalitu a efektivitu díky snížení počtu zejména sesterského personálu v důsledku zásadního zkrácení pobytu pacienta ve zdravotnickém zařízení a dále díky snížení počtu komplikací díky pečlivé přípravě pacienta a omezení nosokomiálních infekcí. Je ale třeba standardizace péče, protože když se zavádí nová forma péče, je dobré od začátku nastavit jasná pravidla a postupy. Zároveň je třeba systematická podpora pacienta před výkonem i po něm,“ vypočítává Pavel Hroboň.
Po využívání jednodenní chirurgie už sáhla většina evropských zemí, i když je pravda, že střední Evropa byla v tomto ohledu trochu pomalejší. Přesto v posledních letech došlo rozvoji této formy péče i v Německu a Rakousku.
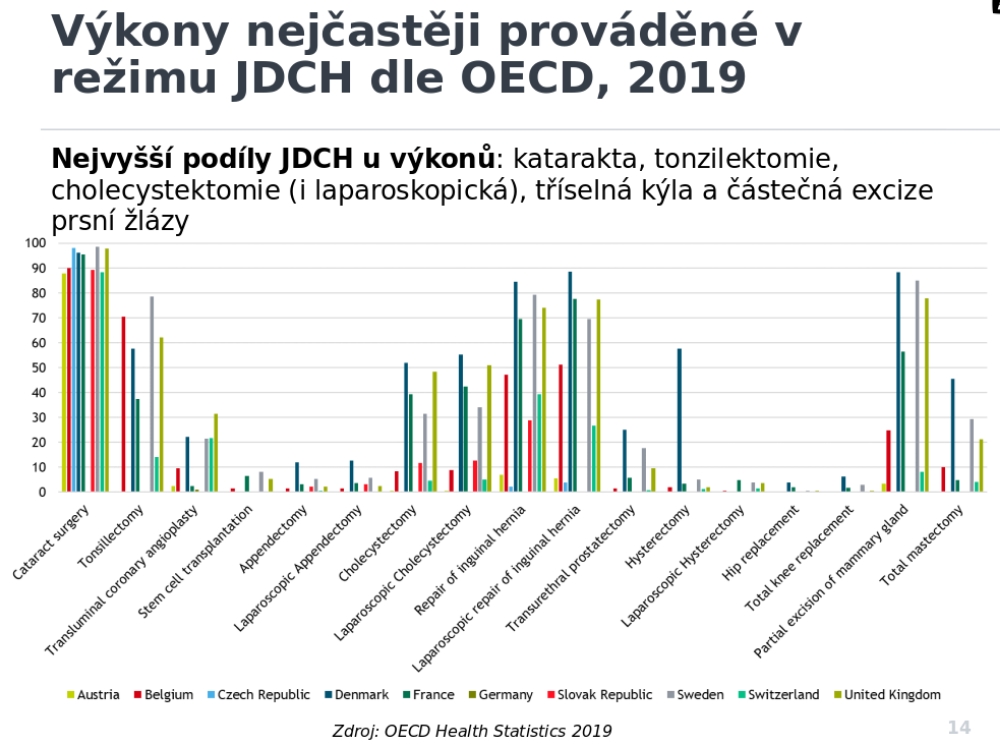
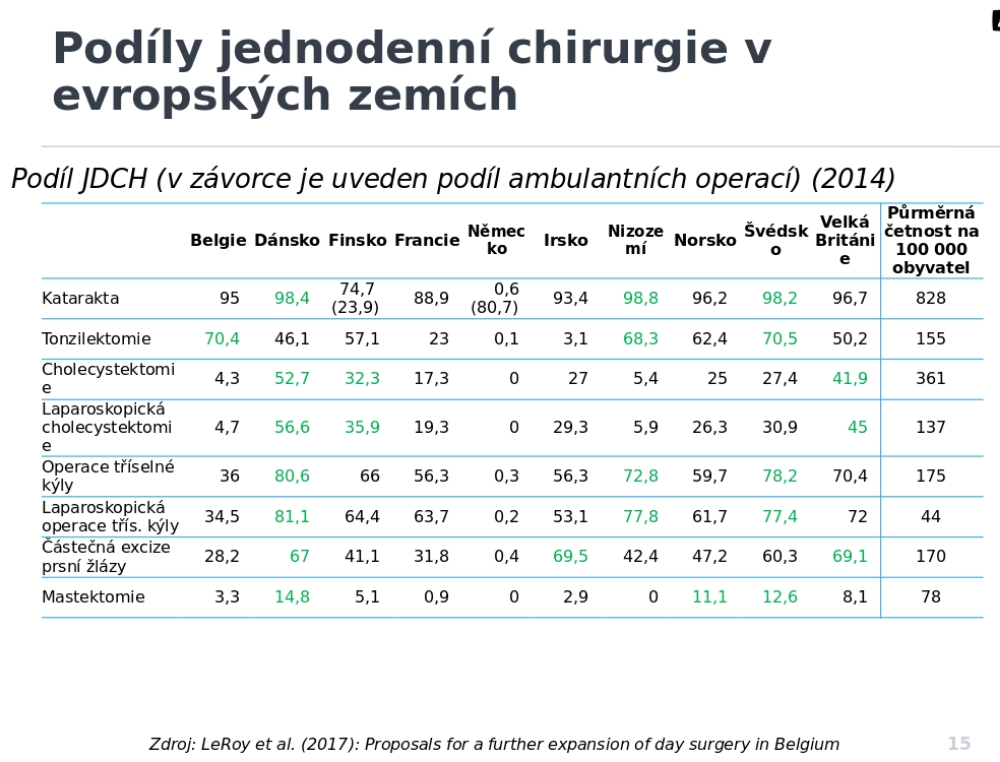
Ovšem například Anglii začali na rozvoji jednodenní chirurgie pracovat už v roce 1985, kdy pro ni tamní odborníci vytvořili doporučení. Cílem přitom bylo převést polovinu plánovaných výkonů do režimu jednodenní chirurgie (v roce 2000 byl cíl zvýšen na 75 procent). Původně začínali s dvacítkou výkonů, dnes jich už ale mají více než dvě stovky. Výsledkem bylo, že nárůst jednodenní chirurgie mezi lety 1998 a 2013 dokázal ušetřit 18 procent nákladů, což jen v roce 2013 činilo dvě miliardy liber. Vedle toho došlo ke zlepšení v organizaci péče, významnému snížení počtu zrušených operací, zlepšení výběru pacientů pro tento druh péče, zlepšení informovanosti pacientů i managementu procesů. Pokud by tak zůstal zachován růst podílu jednodenní chirurgie, bude to v roce 2023/2024 znamenat o 22 procent více plánovaných operací bez navýšení celkového rozpočtu.

Přínosy jednodenní chirurgie zachycuje také metaanalýza z roku 2008, která porovnává výsledky jednodenní chirurgie oproti standardní hospitalizaci v oblasti laparoskopické cholecystektomie. Ukázalo se přitom, že nebyl pozorován významný rozdíl v míře opětovných přijetí a ukazatele kvality života zůstaly podobné, zvýšila se ale celková spokojenost pacientů (průměrné skóre spokojenosti bylo 82 procent vs. 64,4 procent u hospitalizace). Nákladová efektivita pak byla výrazně lepší v případě jednodenní chirurgie, zejména z důvodu kratší průměrné doby hospitalizace – průměrné náklady operačního zákroku totiž byly 1 507 EUR v režimu jednodenní chirurgie vs. 1 900 EUR za hospitalizace, což znamená 21 procentní úsporu. Zvýšila se i kvalita péče, kdy došlo ke zkrácení doby návratu do normálního životního režimu u jednodenní chirurgie průměrně za 11,5 dní oproti 13,2 dní u hospitalizovaných.
Úspory 1,2 miliardy
U nás je ale jednodenní chirurgie stále v plenkách, a to přesto, že kroky k jejímu rozvoji byly učiněny už před deseti lety. V roce 2012 totiž Česká chirurgická společnost vybrala 31 výkonů, které se pro tento druh péče hodí, a zároveň určila základní předpoklady jejich poskytování v jednodenním režimu.
„Bohužel jsme to nedokázali využít a naplnit další stránky, které jsou tam potřeba, zejména financování, ale i zdůraznění významu ve smyslu strategického cíle pro zdravotnictví, dostatečného množství poskytovatelů a přenastavení procesů. Z medicínského pohledu je však situace jasná a vyřešená,“ poukazuje Hroboň.
Mohlo by vás zajímat
Přínosy využívání jednodenní chirurgie v Česku zachytil model, který zahrnoval výběr nejčastějších výkonů z doporučení České chirurgické společnosti doplněný o rutinně prováděné výkony v zahraničí. Tyto výkony se přes seznam výkonů namapovaly na CZ-DRG skupiny (v případě rozdělení dle komplikací byly zvoleny jen skupiny bez nebo s minimem komplikací). K tomu byla na základě údajů z ÚZIS zohledněna průměrná délka hospitalizace plus počty pacientů a na základě zahraničních zkušeností byl odhadnut dosažitelný podíl výkonů v režimu jednodenní chirurgie.
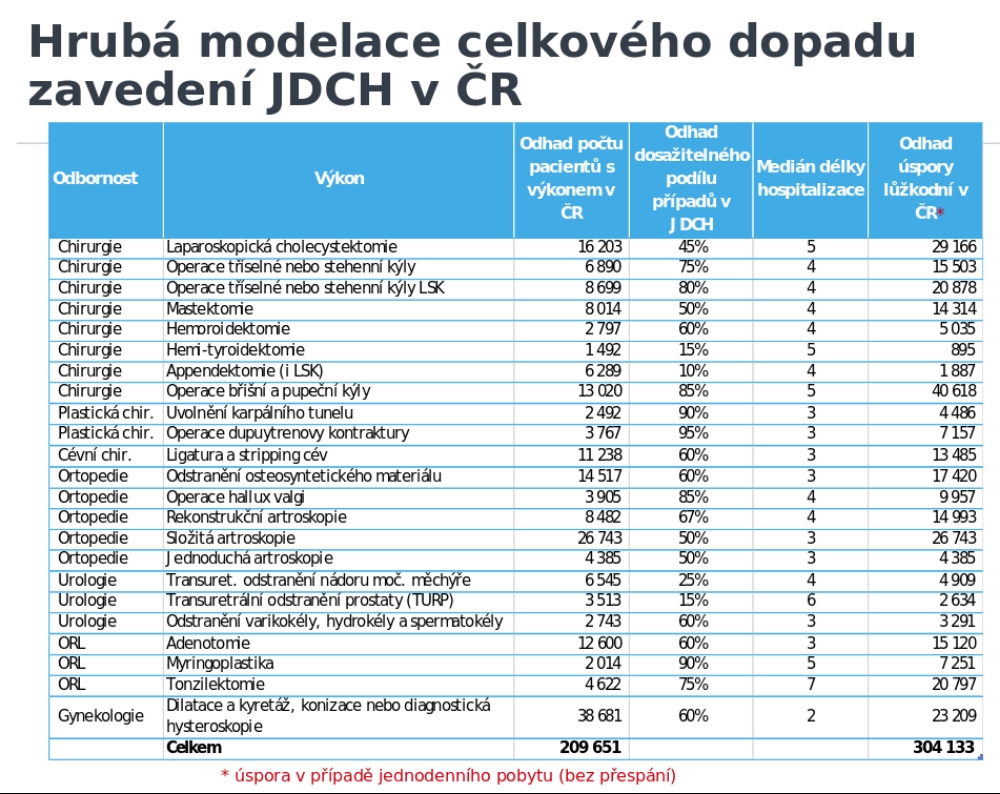
Ukázalo se, že by jednodenní chirurgie teoreticky přinesla 300 000 ušetřených lůžkodní, což při 60 procentní obložnosti odpovídá 1 500 akutních lůžek (cca 50 lůžkových stanic o 30 lůžkách). To by pak vzhledem k personálu znamenalo při zrušení víkendových směn až 40 procentní snížení potřeby sesterského a ošetřovatelského personálu, a při zrušení nočních a víkendových směn až 60 procentní snížení potřeby sesterského a ošetřovatelského personálu. Zároveň by tak vznikla možnost poskytnout se stávajícími lidskými a peněžními zdroji o 20 procent elektivních výkonů více a významně tak zkrátit čekací doby.
I při zohlednění toho, že by pacienti nešli domů okamžitě, ale strávili by v nemocnici jednu noc, by snížení nákladů zajištění operativy o 18 procent odpovídalo u vybraných výkonů úsporu 1,2 miliardy korun. „Dosažitelné úspory jsou ale potenciálně ještě vyšší,“ doplňuje Pavel Hroboň s tím, že modelace je založena na 23 nejčastějších výkonech, zatímco v rámci jednodenní chirurgie je možno provádět okolo 200 výkonů a dosahovat u nich vyššího podílu tohoto typu péče.
Musíme odstranit kontraproduktivní motivace
K tomu, aby se u nás mohla jednodenní chirurgie rozvinout, je ale třeba zajistit podmínky. Těmi nejdůležitějšími jsou úhrady a měření kvality péče. Na začátek by tak bylo na místě stanovení strategie a cílů, což by měla být role ministerstva zdravotnictví. Na to by měla navázat finanční motivace pro poskytovatele.
„Důležitou věcí je uvědomit si, že se na začátku bavíme o investici, a to poměrně významné. Jde o investici jak ve smyslu materiálním, tak do přeškolení personálu a přenastavení procesů, kdy všichni víme, jak konzervativním prostředím je oblast poskytování zdravotních služeb. Jinými slovy, práce na straně managementu jak se sehnáním peněz, tak s přesvědčením lidí a přenastavením péče, není jednoduchá,“ konstatuje Pavel Hroboň s připomínkou, že je také třeba oddělit plánovaný a akutní provoz. Právě dočasná podpora investic se přitom v zahraničí ukázala při rozvoji jednodenní chirurgie jako klíčová.
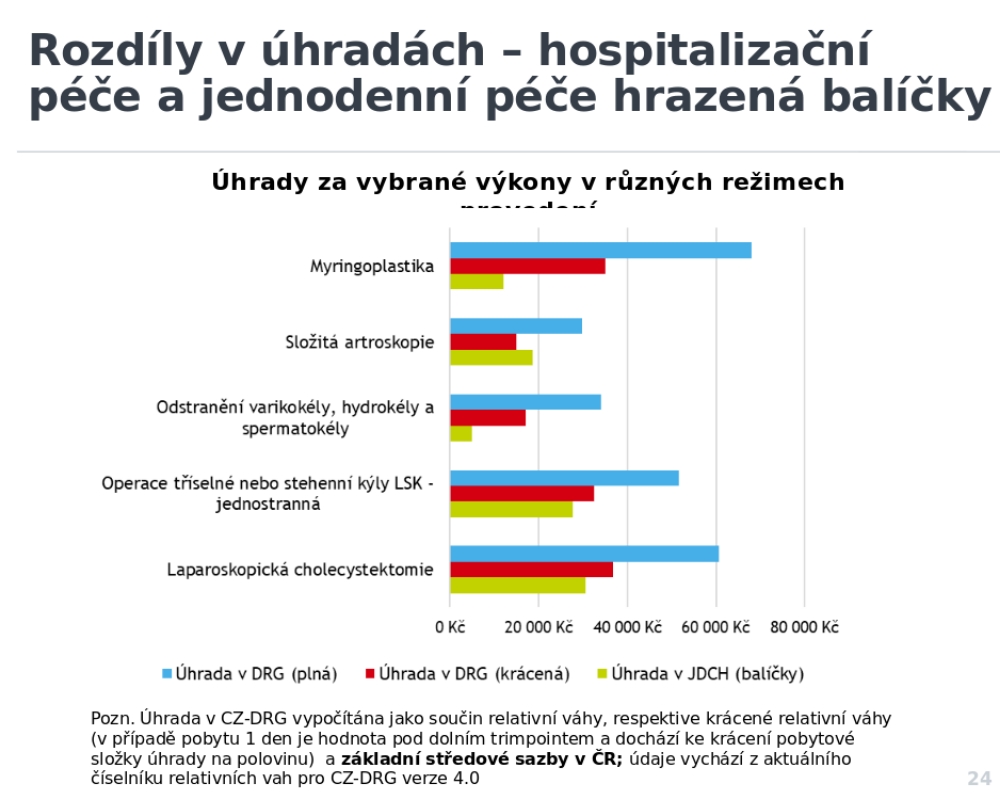
Dlouhodobě pak je třeba nastavit reálné úhrady v odpovídající proporci k úhradám hospitalizačních případů, což řada zemí vyřešila podkapitolou klasifikace DRG. Zároveň je třeba odstranit kontraproduktivní motivace v současných úhradách, jako je dolní trim point na dvou dnech hospitalizace – tedy pokud zákrok není spojen alespoň se dvěma dny hospitalizace, snižuje se u něj úhrada.
Rozvoj jednodenní péče akceleruje také posílení konkurence a dostupnosti cestou vpuštění ambulantních poskytovatelů na trh. „Budou existovat nemocnice, které se po nápravě dnešní situace s financováním pustí do poskytování jednodenní chirurgie, ale nedá se spoléhat na to, že to bude masivní záležitost. Velké fakultní nemocnice obvykle mají zájem o jiné případy, než je rutinní poskytování elektivní péče, a většina menších nemocnic má významný problém s personálním zajištěním, takže není prakticky možné, aby významným způsobem dokázaly posílit další provoz,“ vysvětluje Hroboň.
V neposlední řadě pak je třeba měřit (a ideálně i bonifikovat) kvalitu péče a nastavit základní pravidla pro výběr pacientů vhodných pro jednodenní chirurgii plus zajistit podporu zejména z organizačního hlediska.
Inspirací v úhradách může být Rakousko
Pokud se podíváme na současný stav, nemáme problém z hlediska pojišťoven, které už vědí, jak nasmlouvávat jednodenní péči. Kámen úrazu je ale podle Pavla Hroboně zmiňovaná úhrada, která u nás probíhá formou balíčků a vznikala nesystematicky. Při srovnání s úhradou dle DRG tak je patrný velký rozdíl, což nemocnice od poskytování jednodenní chirurgie odrazuje. V některých případech jde rozdíl tak daleko, že pokud provede ambulantní poskytovatel zákrok v režimu jednodenní chirurgie, dostane 20 procent toho, co nemocnice, která zákrok (zbytečně) doprovodí hospitalizací.
Inspirací pro to, jak by u nás šlo úhrady nastavit, by mohlo být sousední Rakousko. To přistoupilo k rozdělení platby za hospitalizaci do dvou komponentů. První se vztahuje k délce pobytu, zatímco druhý k nákladům na samotný zákrok. Výkony jednodenní chirurgie ze seznamu schválených výkonů jsou pak hrazené stejně jako jednodenní hospitalizace. Takovéto rozdělení dává prostor na férovější ocenění jednotlivých fází případu, pokud ovšem dojde k jednodenní péči mimo seznam schválených výkonů, dochází ke krácení úhrady, aby byla zajištěna ochrana před předčasným propouštěním pacientů.
I u nás je tak potřeba vytvořit kvalitní selekční kritéria pro výběr pacientů, kteří se pro tento typ péče hodí. Zároveň je potřeba, abychom měli systém péče a informační podpory před přijetím pacienta, ale hlavně sledování po jeho propuštění. Je také třeba klást důraz na zmírnění úzkosti a stresu pacienta, zavést zvláštní komunikační protokoly a předávání informací po propuštění pacienta, zajistit management péče o ránu a management bolesti a v neposlední řadě vyhodnocovat parametry kvality a incidenci opětovného přijetí k hospitalizaci.

Michaela Koubová