Větší peníze, nové technologie ani imigrace problémy českého zdravotnictví nevyřeší. Je potřeba investovat skutečně efektivně, říká Jakub Hlávka z University of Southern California, který v pondělí 17. dubna na sympoziu Zdravotnického deníku na téma Koncept systémových změn pro udržitelné zdravotnictví 2030+ představil vize své iniciativy zaměřené právě na zefektivnění zdravotnictví. Zde mimo jiné ilustroval, jak si Česká republika vede v porovnání s ostatními státy včetně USA a vytyčil místa, kde vidí prostor pro zlepšení.
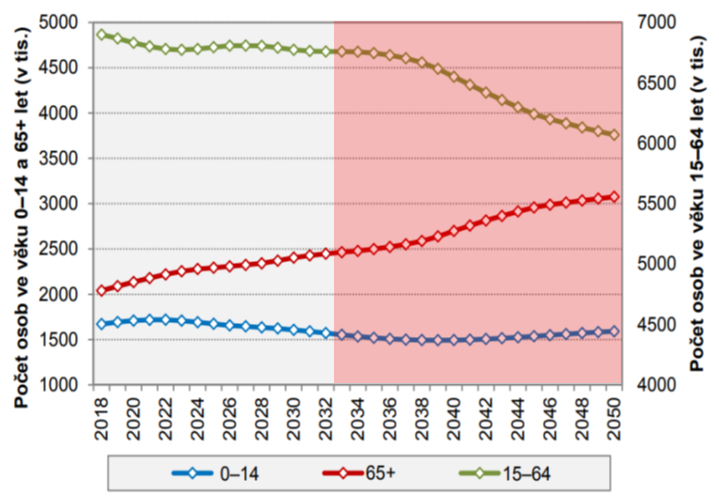
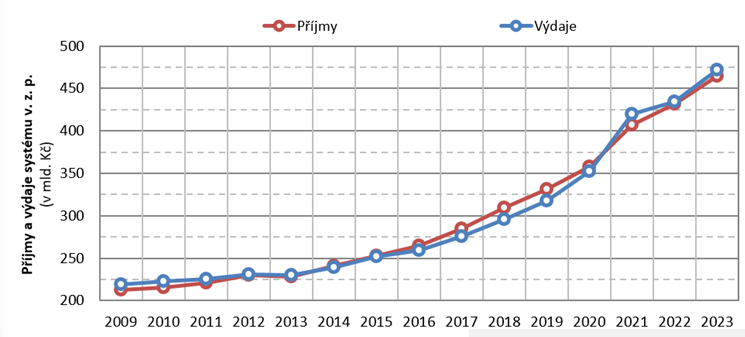
„Pokud ten systém bude vypadat tak, jak vypadá teď, tak deficit veřejného zdravotního pojištění bude narůstat,“ konstatoval s ohledem na graf, z něhož je patrný do budoucna se zvyšující počet důchodců v české společnosti. S tím je spojený i očekávaný růst výdajů systému veřejného zdravotního pojištění, který dosud stoupal spolu s příjmy.
Co se týče stavu českého zdravotnictví, ten Hlávka ohodnotil spíše negativně. „V rámci vyspělého světa jsme na tom ve výkonu zdravotního systému spíše hůře, s výjimkou dostupnosti péče. Tam opravdu patříme mezi země, které si nemohou na nic stěžovat,“ uvedl, ale zároveň varoval, že přestože současný systém dosud ve většině případů vypadá jako funkční, v odlehlejších českých regionech jsou již náznaky úpadku. „Nějak to funguje, ale všichni se bojíme, kdy to přestane fungovat,“ uvedl Hlávka.
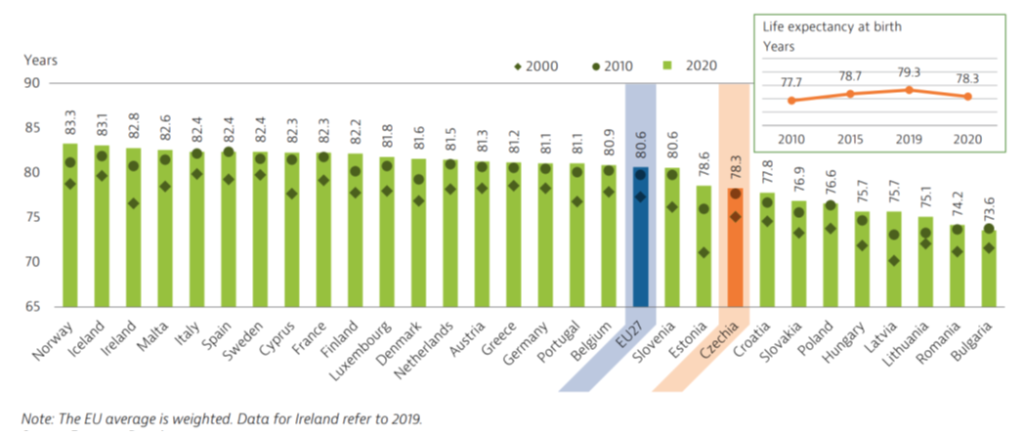
Jako příklad oblasti, v níž Česká republika propadá, Hlávka zmínil průměrnou délku dožití, která je v tuzemsku o dva roky nižší, než činí evropský průměr. „Jsme na chvostu Evropy,“ konstatoval kriticky. A lépe si Česko nestojí ani v počtu preventabilních úmrtí, obezitě, počtech kuřáků a pravidelných konzumentů alkoholu. „Máme mnoho prostoru ke zlepšení,“ zhodnotil Hlávka.
V patách Americe
V další části své přednášky Hlávka přiblížil náročnost problematiky vyhodnocování efektivity zdravotnictví. Podle něj ji nelze posuzovat pouze na základě objektivních klinických či ekonomických dopadů, jako jsou počty vyléčených a hospitalizovaných pacientů, náklady na péči, vyčíslitelné úspory aj., nýbrž i podle subjektivních dopadů na pacienta a společnost celkově.
„Jako vyspělá společnost bychom se měli snažit o to, abychom sledovali, jaké jsou dopady toho systému,“ míní Hlávka. Mezi subjektivní dopady na pacienta řadí například kvalitu jeho života, ale i jeho blízkých, která zejména u závažných onemocnění rovněž trpí. „Ty se prakticky neměří,“ uvedl. Do segmentu společenských dopadů pak Hlávka zařadil nerovnosti v příležitostech a problém ilustroval na Spojených státech, kde 11 let žil. „Amerika je docela odstrašující příklad v tom, kdy vidíme, jak se ekonomické a sociální nůžky rozevírají a jak to vede k ohrožení demokracie,“ vyjádřil obavy s tím, že to, co USA řeší nyní, můžeme v České republice řešit za 10 až 15 let.
Lékařům ubrat administrativy
Hlávka také zpochybnil často opakovanou tezi, že navýšení objemu vynaložených prostředků do zdravotnictví automaticky povede k lepším výsledkům. Důležité je podle něj sledovat efektivitu těchto prostředků a pečlivě vyhodnocovat, co funguje a co ne, jinak jde téměř o vyhozené peníze. Stejně tak se vyslovil proti snaze navýšit příjmy do systému a snížit objem nadbytečné péče tím, že se zvýší spoluúčast pacientů na péči. Problém vidí zejména v tom, že pacient často nemá úplné informace. „Vždycky se najde část společnosti, která na to doplatí,“ obává se Hlávka. „Pokud se nám podaří nastavit systém pro toho nejchudšího a nejzranitelnějšího pacienta nejlépe, domnívám se, že bude fungovat pro drtivou většinu populace efektivně,“ doplnil.

Nejen tyto dva údajné mýty Hlávka ve své prezentaci napadl. Další z často opakovaných, ale podle něj nepravdivých tezí je například vyřešení personálních nedostatků zvýšením kapacit na lékařských fakultách a imigrací ze zahraničí. „Stavět to na lidských kapacitách, na mladých doktorech, kteří jsou přepracovaní a dojíždí do různých nemocnic po vlastní primární službě, se mi zdá, že není udržitelné,“ konstatoval. Daleko větší prostor pro efektivnější využití personálních kapacit vidí ve snížení administrativní zátěže, která dnes z velké části spadá právě na lékaře. Zde by hledal cesty, jak do procesu více zapojit nelékařské specialisty, zdravotní sestry a farmaceuty.
Zachování kvality si žádá usilovnější práci
Zvlášť se Hlávka věnoval také využití telemedicíny a jiných technologií, do nichž mnozí často vkládají velké naděje na úsporu času, energie a peněz. „Selektivní implementace může pomoci malé skupině pacientů, návratnost některých investic ale bude velmi dlouhodobá,“ krotil přehnanou důvěru v rychlé výsledky nových technologií. Pozastavil se též nad analýzami dat, v nichž je prý třeba zohlednit organizační, etické, sociologické a politické faktory. Rovněž varoval před řízením se pouze na základě dat od Ústavu zdravotnických informací a statistiky (ÚZIS) a pojišťoven, které podle Hlávky mohou – pokud nebudou doplněny daty od nezávislých expertů – čelit možnému zkreslení.

Hlávka je přesvědčen, že aby si Česká republika udržela současnou dostupnost a kvalitu zdravotní péče i v dalších 20 letech, bude třeba s ohledem na demografický vývoj zvýšit efektivitu systému o 34 až 45 procent. A pokud budeme chtít systém ještě vylepšit, pak je třeba na plyn šlápnout silněji, a každoročně usilovat o 2 až 2,5 procentní zlepšení efektivity – to v horizontu 20 let může znamenat až 64 procentní nárůst. Podle Hlávky je však třeba jednat rychle. „Každý rok, který ztratíme, každý rok, který budeme čekat na politickou shodu, ztrácíme příležitost budovat lepší systém,“ dodal na závěr.
Filip Krumphanzl