Paradoxní a nesystémový – tak lze shrnout přístup státu k domácí péči v kontextu posilování jednodenní medicíny. Bez zajištění domácí péče totiž jen těžko budeme těžit ze všech výhod jednodenní medicíny, jako je snížení nozokomiálních infekcí a úspora nákladů. Zatímco však jednodenní péče dostala už podruhé v úhradové vyhlášce zelenou, domácí péče dlouhodobě stagnuje a navzdory stárnutí populace se stará o stále stejné množství pacientů. A i když by byl zájem jak ze strany poskytovatelů, tak nemocných, nové kapacity se nenasmlouvávají.
„Systémovým zapojením sester do péče bychom mohli mimo jiné zkrátit dobu pacienta ve zdravotnictví. V současné době se pohybujeme jako v prostředí země Oz. Všichni podporují jednodenní výkony, ať je to gynekologie, ortopedie či chirurgie. Kdo se ale pak o pacienty postará? Každý nebydlí v Praze nebo v Brně – řada lidí žije na vesnici a nemá možnost někam dojet. Ocitáme se ve schizmatu – v současné době je totiž úplně utlumen segment domácí péče. Od metodičky na ministerstvu zdravotnictví jsem se dozvěděla, že je údajně stop stav na rozšiřování této péče. Zeptala jsem se profesora Válka, ten mi ale zase řekl, že to není pravda. A tak jsem se dotazovala na pojišťovně, kde jsem se dozvěděla, že se segment bude hodnotit, ale je vidět, že si s tím úplně nevědí rady. Tento segment ale potřebuje podpořit – jestliže chceme jednodenní péči, což snižuje riziko nozokomiálních nákaz či stresových situací, musíme mít následně zajištěnou domácí péči,“ uvedla na semináři Bez sester to nejde – největší problémy a hledání řešení, který se konal 30. ledna v poslanecké sněmovně, poslankyně a místopředsedkyně správní rady VZP Věra Adámková.
„Kapacity domácí péče zamrzly a kapacita přijímat klienty se zastavila někdy v roce 2016 či 2017. Od té doby se nijak dramaticky nezvedá, protože tento velmi potřebný segment narazil na personální, možná i úhradové limity,“ potvrdil její slova ředitel ÚZIS Ladislav Dušek.
Nedostatečné pokrytí
Dnes přitom máme podle čísel ÚZIS 4016 sester odbornosti 625 (tedy v domácí péči), z nichž 508 je přes 60 let. Podle analýzy ÚZIS z poloviny roku 2021 u nás mezi lety 2007 a 2020 počet pacientů v domácí péči stagnoval kolem 140 tisíc.
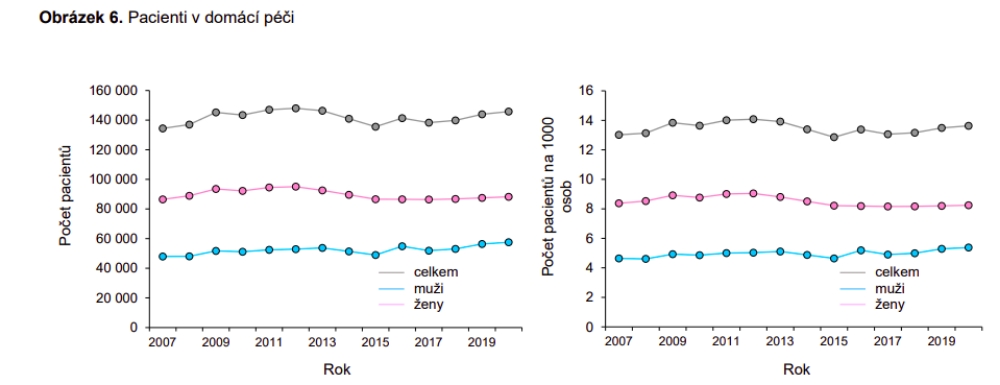
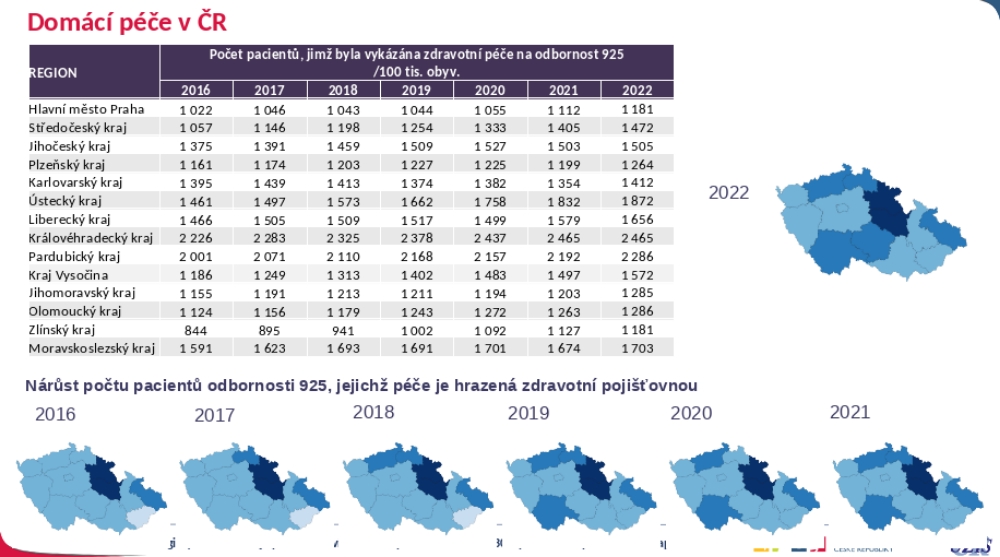
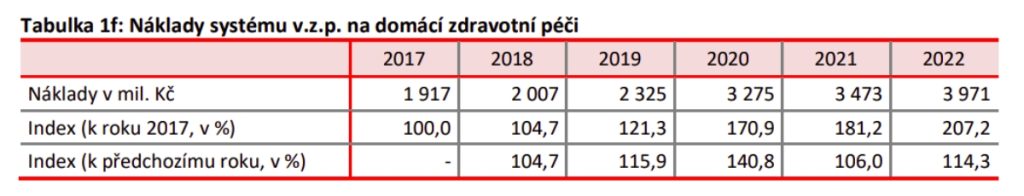
Co se pak týče financování, v roce 2022 šly do segmentu necelé čtyři miliardy korun ze 420 miliardového rozpočtu. Jde sice o dvojnásobek oproti roku 2017, ovšem nutno připomenout, že v roce 2018 si domácí péče začala hlasitě stěžovat na neudržitelnost úhrad a velký rozdíl v odměňování oproti sestrám v nemocnicích. Postupně navyšované finance tak šly z velké části na řešení podfinancovanosti segmentu, než na nové kapacity. Nedostatečně pokryta je například Vysočina, Karlovarský či Jihočeský kraj.
„Jak vím od svých pacientů, jsou tu regiony, které péči zajištěnou nemají. Papírově sice ano, ale v praxi ne. S tím je třeba něco udělat, protože z toho čeští občané určitě neprofitují,“ konstatuje Věra Adámková.
Z vlastní zkušenosti uvádí profesorka Adámková případ mladé pacientky po mrtvici, která pochází z malé vesnice a potřebovala tři dny píchat nízkomolekulární heparin. Protože nebyla dostupná domácí péče, tři dny pro ní jezdila sanita a vozila ji do okresní nemocnice, kde jí lék píchli.
Defraudace peněz
Na to, že systém není vhodně nastaven, ukazuje i fakt, že skoro třetina lidí, kteří očekávaně zemřeli, byla během půl roku před úmrtím tři a vícekrát akutně hospitalizována. „To je jednak strašná defraudace peněz, a hlavně, jak upozorňují kolegové z paliativní medicíny, ani pro daného člověka to není žádný komfort. To je další výzva k posílení komunitní ošetřovatelské péče,“ podtrhává Ladislav Dušek.
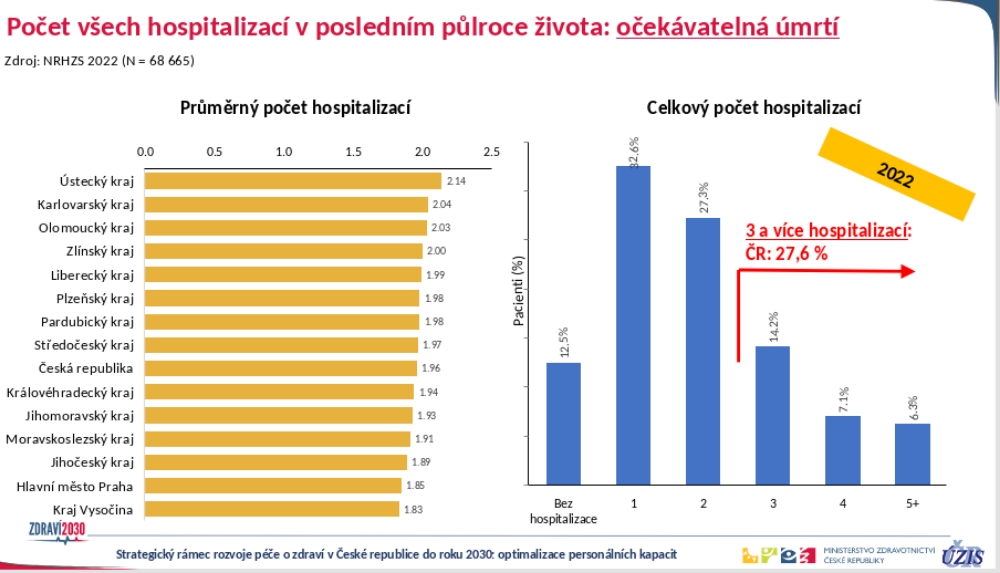
Pro porovnání – den pobytu pacienta v nemocnici stojí cca sedm tisíc korun (a více), za den v péči sestry odbornosti 925 dá pojišťovna maximálně 2500 korun. A například podle loni publikované studie provedené v Izraeli jsou náklady na následnou péči v nemocnici 2,3krát vyšší než v domácím prostředí. Pokud bychom tak šli, podobně jako například severské státy, cestou podpory domácí péče, ušetřili bychom nemalé prostředky vynakládané na pobyt pacienta v nemocnici, které bychom pak mohli dát na samotnou diagnosticko-léčebnou péči.
Přestože by o domácí péči nepochybně byl zájem, zdravotní pojišťovny nové smlouvy vesměs neuzavírají. Podle informací ZD například ve Středočeském kraji a Praze žádalo o smlouvu v posledním půl roce zhruba pět uchazečů, nikdo ale neuspěl.
Mohlo by vás zajímat
„V tuto chvíli žádné větší novinky neplánujeme. Síť poskytovatelů doplňujeme průběžně, s ohledem na zajištění optimální kapacity této zdravotní péče,“ říká k tomu náměstek VZP Jan Bodnár (Svaz zdravotních pojišťoven na dotaz ZD ohledně podpory domácí péče nereagoval).
Posílení domácí péče by přitom mohlo uspořit prostředky, které jdou na péči v nemocnicích – což bylo v roce 2022 více než 221 miliard korun, tedy více než polovina zdravotnického rozpočtu. Oproti tomu domácí péče dostala necelé procento. Přitom asi jen málokterý pacient by dal přednost „tradičnímu“ českému modelu poležet si po nekomplikovaném zákroku několik dní v nemocnici, místo aby ho podstoupil v rámci jednodenní medicíny a pak ho přišly sestřičky z domácí péče několikrát zkontrolovat a ošetřit domů. Dokud tak nepřestaneme nutit pacienty k pobytu v nemocnici, jen těžko můžeme hovořit o tom, že je české zdravotnictví efektivní a uživatelsky vstřícné.
Michaela Koubová









