Místo prázdných lůžek péče, kterou pacienti skutečně potřebují – takové je jedno z hesel, jimiž se řídí Všeobecná zdravotní pojišťovna (VZP) při jednáních o rámcových smlouvách na dalších pět let. Vedle dostupnosti akcentuje také bezpečnost a efektivitu. V místech s dostatečně hustou sítí tak je na místě debatovat o transformaci oddělení s malým počtem výkonů, kde již vyvstávají velké otazníky kolem bezpečnosti, na jinou, například na následnou péči, která v Česku velmi schází. Principy jednání o transformaci sítě včera představilo vedení největší české zdravotní pojišťovny spolu se zástupci velkých i malých nemocnic.
„Zaznívají slova jako rušení nemocnic, diktát a nesystémové řešení. Nic tak strašného se ale neděje. Naopak s našimi partnery pracujeme velmi systematicky a konsenzuálně, bavíme se s majiteli, zřizovateli i managementy nemocnic. Jediným cílem je zájem klienta, tedy dostupnost zdravotních služeb, reflektování vývoje medicíny i demografie a v neposlední řadě zvýšení efektivity tak, aby náš klient do budoucna nebyl ohrožen kvůli nedostatku finančních zdrojů,“ uvádí ředitel VZP Zdeněk Kabátek.
VZP i v návaznosti na debatu ohledně přesčasové práce lékařů v závěru uplynulého roku zahájila v rámci obnovení rámcových smluv jednání s jednotlivými nemocnicemi, kdy je řeč o restrukturalizaci lůžkového fondu tak, aby odpovídal současným potřebám. „Na konci loňského roku při debatách o dostupnosti lůžkové péče došlo k jasnému konsenzu, který je dnes bohužel některými z účastníků zpochybňován. Jasně zaznělo, a je to i v zápisech, že určitá restrukturalizace je nutná,“ doplňuje Kabátek.
Rámcové smlouvy končí v závěru tohoto roku a platí na dobu pěti let plus rok automatické prolongace. Vstupní analýzy za jednotlivé kraje byly zpracovány už v loni tak, aby do jednání měla pojišťovna v ruce jasná data.
„Nepracujeme na tom sami – nejde o aktivitu, která by vycházela jen z představ VZP. Řešíme ji i ve spolupráci se Svazem zdravotních pojišťoven a náš náhled je ve shodě, takže podobně bychom chtěli realizovat i výstupy,“ poukazuje ředitel Kabátek.
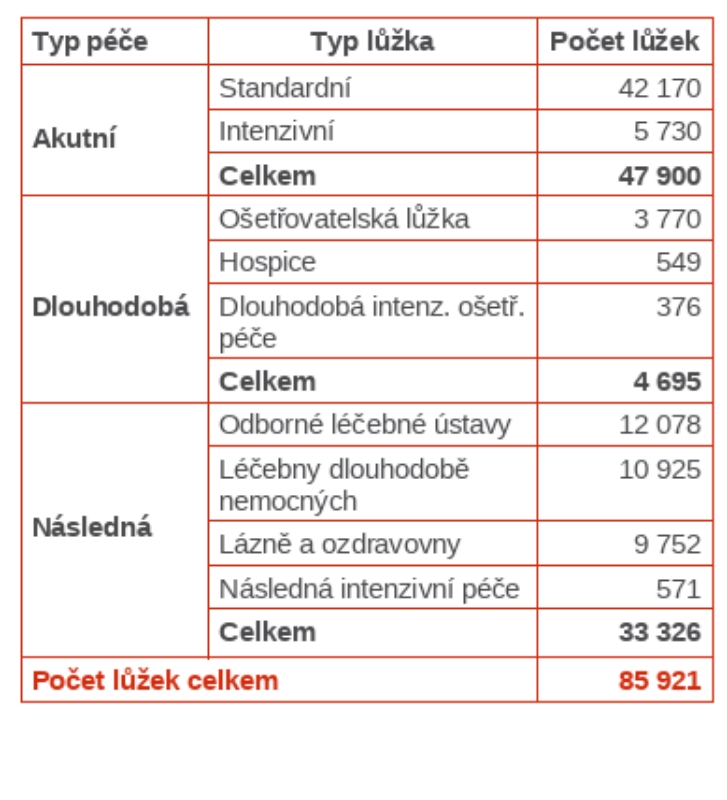
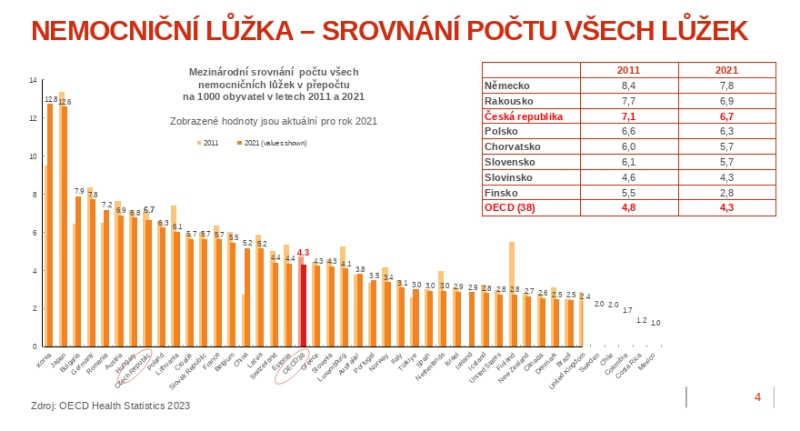
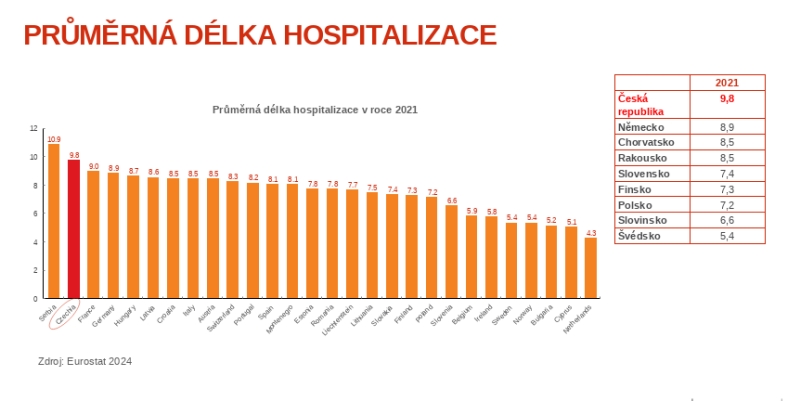
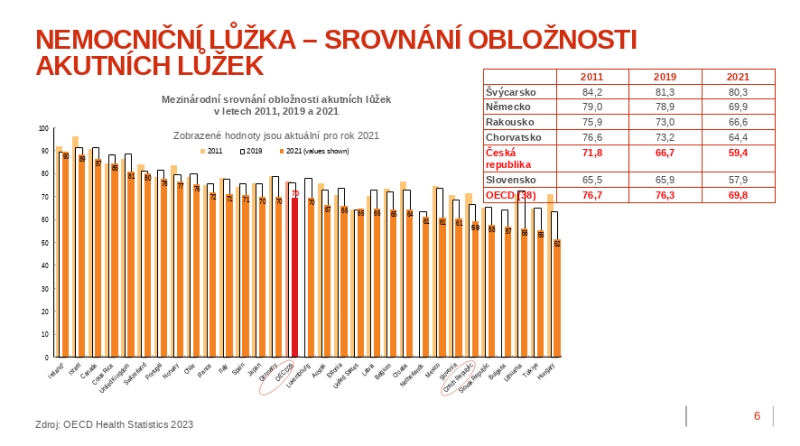
Pojišťovna vychází z toho, že v Česku máme nadprůměrné množství akutních lůžek, téměř 48 tisíc, zatímco v následné péči je tomu naopak – dohromady jde o 38 tisíc lůžek, což nestačí. V délce hospitalizace jsme na špičce Evropy hned za Srbskem, což je podle Zdeňka Kabátka dáno jednak nevhodně nastavenými úhradovými mechanizmy, jednak právě strukturou sítě. Na druhou stranu ale máme obložnost akutních lůžek jen 59 procent, tedy pod průměrem OECD.
Mohlo by vás zajímat
„Máme tu celou řadu lůžek, která vykazují obložnost v nižších desítkách procent, například v oblasti dermatologie či oftalmologie, ale ani na dětských odděleních není výjimkou, že se bavíme o obložnosti 10 či 15 procent. Je ale nutno zdůraznit, že i při desetiprocentní obložnosti musí oddělení splnit požadavky na personální a technické vybavení. Máme tedy jasný prostor pro debatu o efektivitě,“ konstatuje Zdeněk Kabátek, podle kterého přichází u oddělení s nízkou obložností přeměna na dětské či interní stacionáře.
Na druhou stranu je už nyní vzhledem ke stárnutí populace vidět stoupající potřeba následných a dlouhodobých lůžek, která navíc s demografickým vývojem dále poroste. Zoufale u nás scházejí také například dětská psychiatrická lůžka. Proto VZP plánuje tuto péči posilovat.
„Cílem není plošné škrtání a jednoduchá, obecná rovnice, kterou bychom vyřešili síť českého zdravotnictví. Cílem je zajistit vysokou kvalitu a dostupnost péče pro naše klienty a pacienty, připravit se na demografický vývoj, který nás nemine, a optimalizovat portfolio zdravotních služeb v rámci jednotlivých, konkrétních nemocnic,“ shrnuje ředitel Kabátek. Dodává k tomu, že nemocnice nebudou nuceny k transformaci za každou cenu – pokud mají portfolium poskytované péče přizpůsobené aktuálním potřebám pacientů a vývoji medicíny, mohou dál pokračovat ve stávajícím režimu.
Interna často plní roli následné péče
Debata o restrukturalizaci by měla reflektovat vývoj v medicíně, kdy v posledních deseti letech prudce roste centrová léčba a přibývá nákladných terapií, které je třeba poskytovat ve specializovaných centrech. Zároveň u některých výkonů data jasně ukazují, že se stoupajícím počtem provedených zákroků na daném pracovišti roste bezpečnost, ubývají komplikace a klesá mortalita.
„Dobře se o vás postarají tam, kde dělají medicínu dnes a denně. Nepostarají se o vás dobře tam, kde vidí infarkt jednou za tři neděle nebo rodí dítě jednou za týden. Medicína je řemeslo jako každé jiné, a nejlepší odborníci se vypracovali tak, že stáli u operačního stolu a operovali jednoho pacienta za druhým. Pokud v nemocnici sedí doktor, který tři neděle nerodil a možná další tři neděle rodit nebude, je velké riziko, že se mu něco nepovede a nastane komplikace, na níž pracoviště není zvyklé. Jestli porodnost bude dále klesat, je třeba porodnice koncentrovat. Tady nejde o to, jestli to bude stát více či méně peněz, ale o to, že se pak může stát, že mamince dítě v průběhu porodu umře, protože tým nebude připraven řešit krize,“ vysvětluje hejtman Jihočeského kraje Martin Kuba.
Zároveň posiluje trend jednodenní medicíny a zkracujících se hospitalizací, na což by měla zareagovat i síť poskytovaných služeb. K tomu se samozřejmě přidávají omezené personální kapacity a nutnost naplňovat zákoník práce.
„Je tu také celá řada akutních provozů zatížených sociálními a dlouhodobými hospitalizacemi. Často debatuji s lékaři z nemocnic, kteří poukazují, že interna mnohdy plní roli následné péče,“ načrtává Zdeněk Kabátek.
Na druhou stranu chce VZP k věci přistupovat opatrně. Například co se týče porodnic, doporučení odborné společnosti zní, že by minimem vzhledem k bezpečnosti poskytované péče mělo být 600 porodů ročně. To by ale v tuto chvíli podle šéfa největší české zdravotní pojišťovny znamenalo uzavřít skoro 30 procent porodnic – což VZP rozhodně neplánuje.
„Takto nepostupujeme. Debata musí zahrnovat, zda je zajištěna dostupnost dle nařízení vlády a také kvalita. V případě, že je tam nižší počet porodů, debatujeme o tom, jak je eliminováno riziko z toho plynoucí a zda oddělení může být substituováno někým jiným,“ popisuje Zdeněk Kabátek s tím, že nejsou stanovena žádná čísla či limity, co se škrtne a co by naopak mělo vzniknout nově – vše vyplyne až z diskuze s jednotlivými nemocnicemi.
Transformace běží i ve fakultních nemocnicích
Jak taková transformace může vypadat? Například pražská VFN začala přemýšlet nad tím, jak svůj lůžkový fond uspořádat efektivněji, už na konci covidové pandemie. Výsledkem je, že během tohoto roku zavře 105 lůžek, z čehož je polovina interní a dvě desítky intenzivní péče.
„Šli jsme po obložnosti a efektivitě, kdy jsme dospěli k tomu, že těchto 105 lůžek můžeme postrádat. To nám částečně pomůže řešit i přesčasovou práci, protože se nám zhustí služby – od dubna máme ve službě každou noc o osm lékařů méně,“ říká ředitel VFN David Feltl.
Naopak posílit plánuje VFN s požehnáním plátců péči onkologickou, neurologickou (zejména v podobě péče o pacienty s neurodegenerativními chorobami), psychiatrickou včetně dětské psychiatrie a posílena bude i adiktologie nebo paliativní péče.
Že VZP o restrukturalizaci se svými smluvními partnery konstruktivně a koncepčně debatuje, potvrzuje i člen představenstva nemocniční sítě Vamed Mediterra Karel Kantor. „Vždy je na prvním místě pacient a dostupnost péče, a to nejen na kilometry, ale také ve smyslu profesionality a centralizace. My jsme se tak v loňském roce rozhodli sloučit dvě porodnice – mělnickou a neratovickou. Díky tomu regionu nabízíme krásnou velkou moderní porodnici v Mělníku, čímž jdeme naproti efektivitě a kvalitě. Stejně tak jsme rozhodli o sloučení obou dvou nemocnic, mělnické a neratovické, od začátku příštího roku. Díky tomu budeme moci nabídnout kvalitní a dostupnou péči, a to jak akutní, tak i následnou,“ shrnuje Karel Kantor.
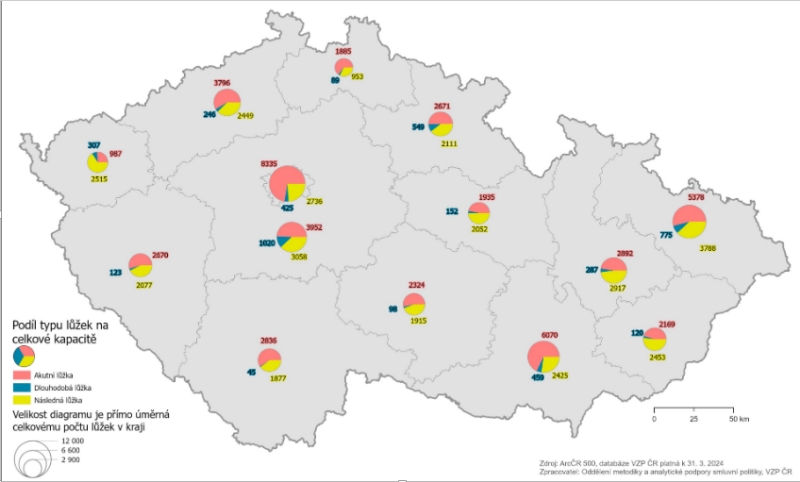
Dohodnout už se VZP podařilo například také s městskou nemocnicí v Sušici, kde se akutní péče bude transformovat na následnou, jednodenní a ambulantní. Ve Šternberku zase bude dětské oddělení přeměněno na dětský stacionář. V Jihočeském kraji, kde všech osm nemocnic spadá pod krajskou společnost Jihočeské nemocnice, by již nyní měla být domluva se šesti zařízeními.
Pojišťovna zohledňuje také to, pokud je některá malá nemocnice nerentabilní, ale nachází se v oblasti, kde je její přítomnost nezbytná. V takovém případě se domlouvají individuální dohody s bonifikací na jedno lůžko základního oboru (gynekologie a porodnictví, dětské lékařství, chirurgie a vnitřní lékařství) splňující podmínky „ohrožené oblasti“ ve výši 17 000 Kč za rok. To se týká například nemocnice v Jeseníku a zhruba pěti dalších zařízení.
V tuto chvíli už má VZP několik desítek předdohod, nepočítá ovšem, že by stoprocentní konsenzus našla do konce roku se všemi nemocnicemi. V těchto případech bude smlouva individuálně domluvena na rok nebo dva s tím, že během této doby budou pokračovat jednání. Ředitel Kabátek zároveň doufá, že tato zařízení uvidí, že ti, kdo s pojišťovnou našli společnou řeč, na tom nejsou biti, ale právě naopak – což snad zbylé nemocnice přesvědčí, že tudy cesta opravdu vede.
Grafy zdroj: VZP
Michaela Koubová