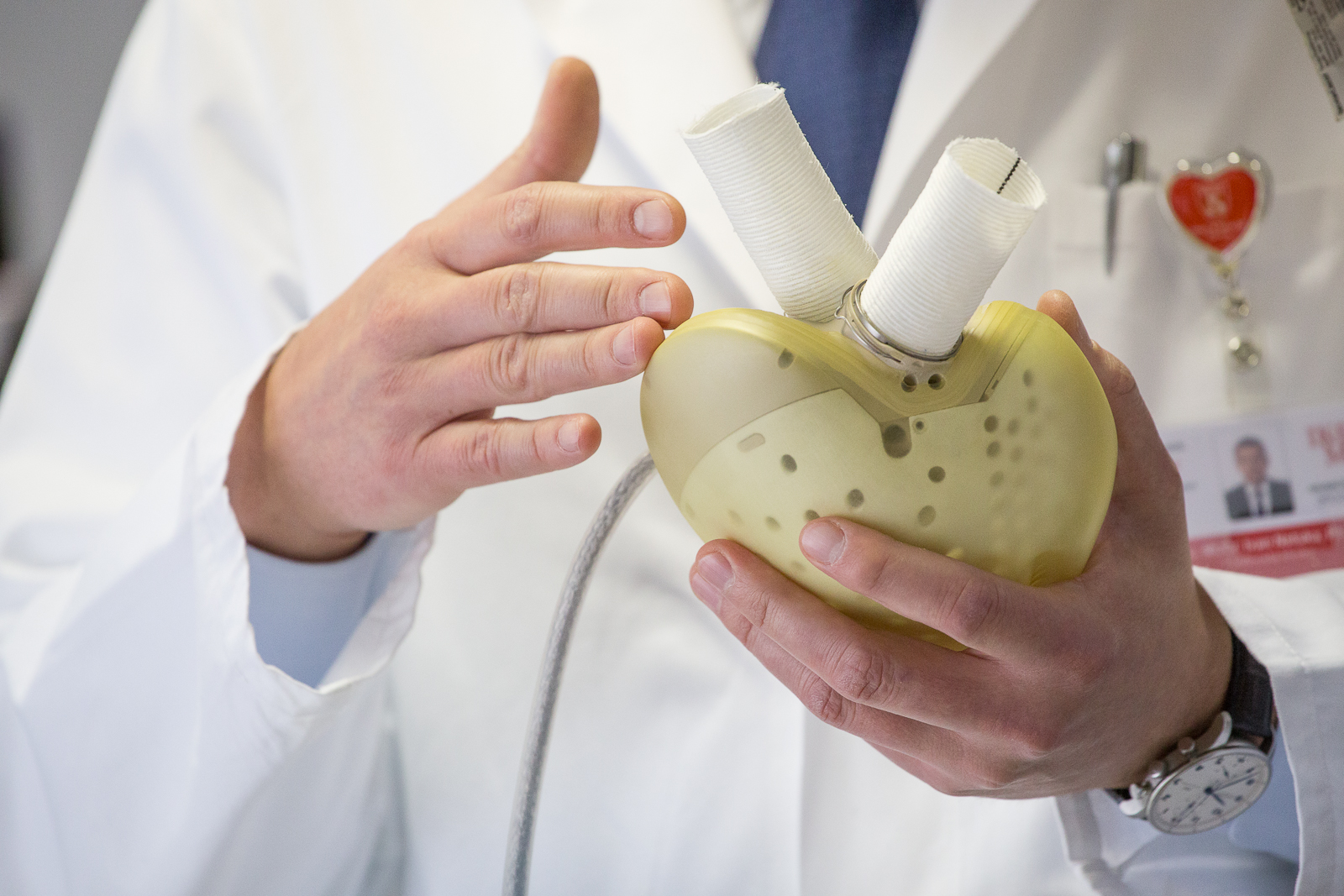
Lékaři mu implantovali dva kardiostimulátory, přesto to ale ještě před několika měsíci vypadalo, že před sebou má Karel Soukup poslední dny života. Když však dnes vejde do místnosti, působí jako normální 68letý senior, kterého netrápí žádné vážnější zdravotní problémy. Asi nikoho by nenapadlo, že v tašce přes rameno, která připomíná brašnu na fotoaparát, nese baterii pohánějící jeho umělé srdce. „Předtím už jsem pořádně nemohl dýchat. Teď se to nedá srovnat, můj život je prakticky normální,“ říká Karel Soukup, který se zapojil do studie v pražském IKEM a díky tomu dostal šanci žít.
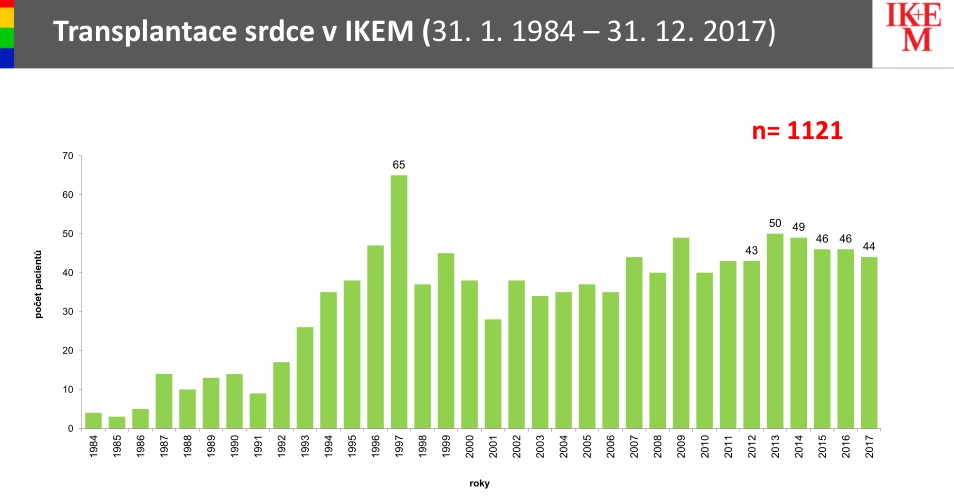
Chronickým srdečním selháním trpí zhruba dvě až tři procenta dospělé populace, což v Česku znamená kolem 250 tisíc lidí. Bohužel jde o onemocnění, které bývá často smrtelné – pokud bychom vedle něj postavili nejčastější druhy rakoviny, horší pětileté přežití mají jen pacienti s nádorem plic. Pět let od první hospitalizace totiž žije jen každý druhý nemocný. Pacientům s pokročilým onemocněním, kteří již vyzkoušeli všechny ostatní možnosti léčby, přitom zbývá jediné: transplantace. Té se ale dřív celá třetina pacientů na čekací listině nedožila – počet transplantací totiž stagnuje mezi 45 a 50 ročně kvůli stárnutí dárců.
Změna začala před 15 lety, konkrétně 3. dubna 2003, kdy v pražském IKEM poprvé voperovali pacientovi mechanickou srdeční podporu. Žádný komfort to tehdy nebyl – samotný přístroj měl pacient venku před sebou, takže musel do transplantace vydržet v nemocnici. Přesto to znamenalo velký krok vpřed: lidí, kteří se nedočkali srdce od dárce, ubylo o 17 procent, a dnes se díky srdečním podporám může zachránit kolem 80 procent pacientů, kteří se tak dočkají transplantace srdce.
„Vedli jsme dlouhá jednání s VZP, která k tomu přistoupila velmi konstruktivně a řekla, že se tato drahá zařízení mohou začít používat jako most k transplantaci. Hned v prvním roce, kdy jsme zavedli mechanické srdeční podpory, klesla úmrtnost na 12 procent a v současné době je pod deseti procenty,“ vysvětluje přednosta Kardiocentra IKEM profesor Jan Pirk.
Mohlo by vás zajímat
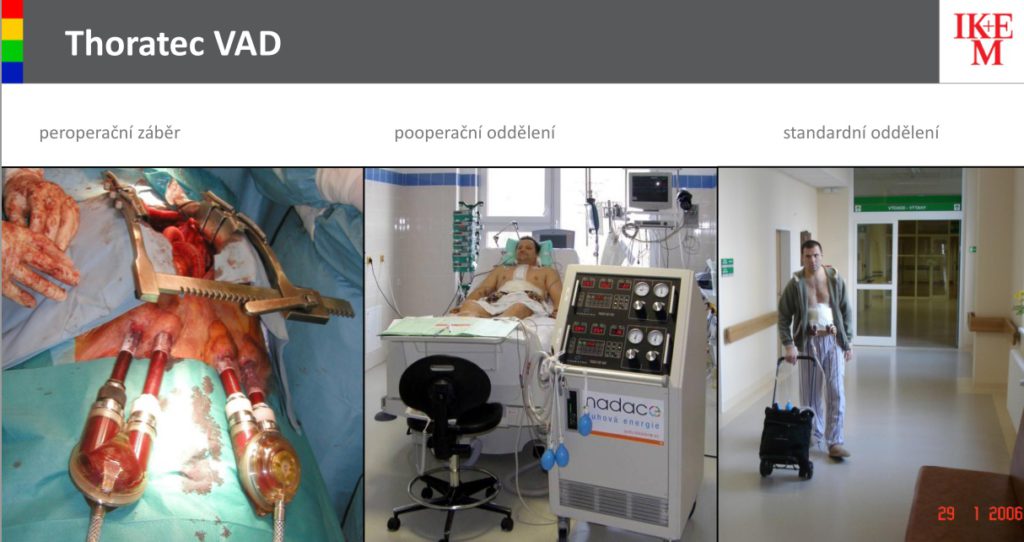
První generaci srdečních podpor, systém Thoratec, dostalo v IKEM celkem 53 pacientů, z nichž nejdelší implantace trvala 229 dní. 16 pacientů na této podpoře se transplantace nedočkalo.
V roce 2006 začali v IKEM používat dokonalejší čerpadlo Heart Mate II, které již bylo zašito v pacientovi a venku byla pouze baterie s řídící jednotkou. Tento přístroj do konce loňska dostalo 215 lidí, z nichž nejdelší implantace trvala 2392 dní (tj. 6,5 roku). 123 pacientů se dočkalo transplantace, 48 na podpoře zemřelo, 26 lidí ji dosud má a šest šťastlivců se dokonce zotavilo.

Dnes se v IKEM používá ještě dokonalejší model Heart Mate III (v letošním roce má plně nahradit Heart Mate II), na jehož vývoji se dokonce zdejší odborníci podíleli. Jeho unikum spočívá v tom, že rotor je umístěn v magnetických polštářcích, takže se nikde nedotýká a mnohem méně tak krev poškozuje. Čerpadlo je také menší a snáze se implantuje, takže se šance pacientů na dlouhodobé přežití několikanásobně zvyšuje. Tento přístroj dostalo od roku 2014 81 pacientů, nejdelší doba implantace je 1270 dní (3,5 roku). Osm lidí se díky němu dočkalo transplantace, dvacet s ním zemřelo a 52 lidí ho stále užívá. Pro řadu z nich tak není přístroj přechodným řešením při čekání na transplantaci, ale trvalou léčbou.
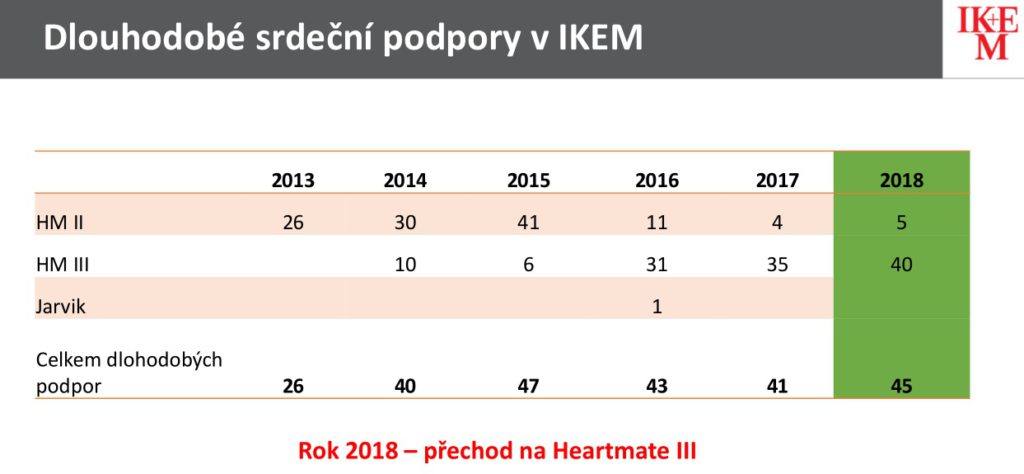
Podtrženo, sečteno: do konce loňska v IKEM voperovali 351 mechanických srdečních podpor, u poloviny pacientů (168) se pak přístroj povedlo vyměnit za srdce od dárce. 84 pacientů na podpoře zemřelo a 80 ji dodnes užívá. Pro rok 2018 pak je předběžná dohoda s pojišťovnami na implantaci 45 přístrojů.
Systém, který sám reaguje na zátěž
Jak ale ilustruje příběh Karla Soukupa, mechanickými srdečními podporami vývoj nekončí. IKEM se stal jedním z mála světových pracovišť, které dostalo možnost zapojit se do klinické studie biokompatibilního umělého srdce Carmat. To bylo vyvinuto ve Francii a první pacient na světě ho dostal v roce 2013.
„Srdeční podpory se našívají do srdečních oddílů pacienta a slouží jako pasivní rezervoár přečerpávání do systémového oběhu. Když ale mluvíme o umělém srdci, dochází k vystřižení srdce pacienta jako u transplantace a do pozice je našita celková srdeční náhrada, která se vyznačuje několika rysy. Jedním je biokompatibilita – celá vnitřní cesta je vystlána plně biologickým materiálem, který zajišťuje jednosměrný proud krve. Dalším rysem je, že je pumpa osazena řadou tlakových senzorů, takže umožňuje aktuální reakci přístroje na potřeby pacienta a na zátěž. Třetím zásadním rysem je, že všechny části jsou navrženy tak, aby umožňovaly volný pohyb a maximální komfort pro pacienta,“ přibližuje přednosta Kliniky kardiovaskulární chirurgie IKEM docent Ivan Netuka.
První zkušenost s implantací biokompatibilního srdce získal IKEM na konci loňského roku, kdy po téměř osmihodinovém zákroku provedeného 14členným týmem získal umělé srdce první český pacient. V tuto chvíli mají lékaři k dispozici jednu velikost přístroje, který váží 800 gramů, a mohou ji použít u pacientů s nejpokročilejším srdečním selháním obou komor. Před zákrokem se provádí počítačová 3D vizualizace pozice přístroje a následně se dělá vyhodnocení finální pozice pro srovnání předpokladů s výsledkem. Některým pacientům může přitom přístroj pomoci překlenout dobu do transplantace, zatímco pro jiné je finální variantou.
Nejčastější příčina hospitalizace
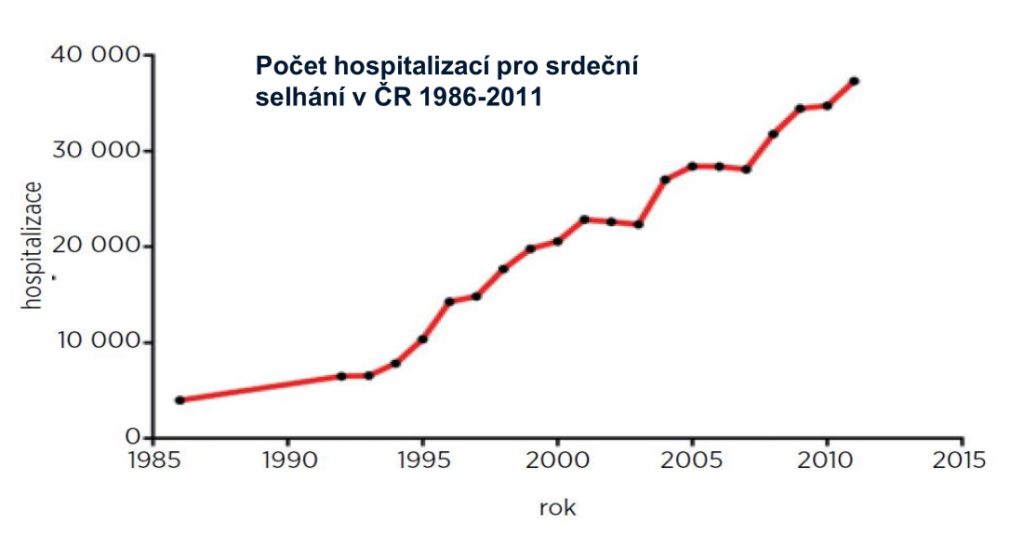
Chronické srdeční selhání samo o sobě je onemocnění velmi nákladné. Projevuje se totiž epizodickými zhoršeními stavu, takže je nejčastější příčinou hospitalizace vůbec – v roce 2015 kvůli němu skončilo v nemocnici 32,3 tisíce lidí a počty u nás stabilně rostou. Zvláště nákladní jsou pak pacienti s pokročilým srdečním selháním, kterých je sice jen 15 procent, ale stojí za polovinou hospitalizací pro chronické srdeční selhání. Cílem léčby tak je zpomalení progrese, zabránění rehospitalizacím a oddálení pokročilé fáze choroby.
Pokud se tento postup nepodaří, může přijít na řadu transplantace, eventuálně srdeční pumpa. To jsou pochopitelně postupy ještě finančně náročnější. Podle ředitele IKEM Aleše Hermana jsou pumpy plně hrazeny, a to buď výkonovým způsobem, nebo se do výkonové ceny dopočítají. „Některé pojišťovny nám dávají finanční limit nebo limit na počet kusů, ani jeden z parametrů ale není zásadní a limitní – v případě, že je potřeba pacienta implantovat, vždycky dospějeme k dohodě,“ konstatuje Herman s tím, že zařízení stojí skoro 2,5 milionu, celý hospitalizační případ podle složitosti se pak pohybuje mezi třemi a 3,5 miliony.
Jinak je tomu s biokompatibilním srdcem, které se implantuje v rámci klinické studie schválené etickou komisí a SÚKL. Pořízení přístroje tak nestojí nic, hrazena je jen péče okolo.
Výskyt srdečního selhání v Evropě trvale narůstá – zatímco v roce 2010 bylo v EU kolem 14 milionů pacientů, v roce 2020 by jich mělo být 30 milionů. Důvodem je to, že prevalence onemocnění závisí na věku – a populace stárne. Ve věku nad 70 let tak chronické srdeční selhání postihuje až deset procent lidí. Vedle toho je růst zapříčiněn i úspěchy medicíny, protože přežívají lidé, kteří dříve zemřeli při prvním infarktu. Rizikovými faktory jsou ischemická choroba srdeční, diabetes, obezita a nedostatek pohybu.
Michaela Koubová