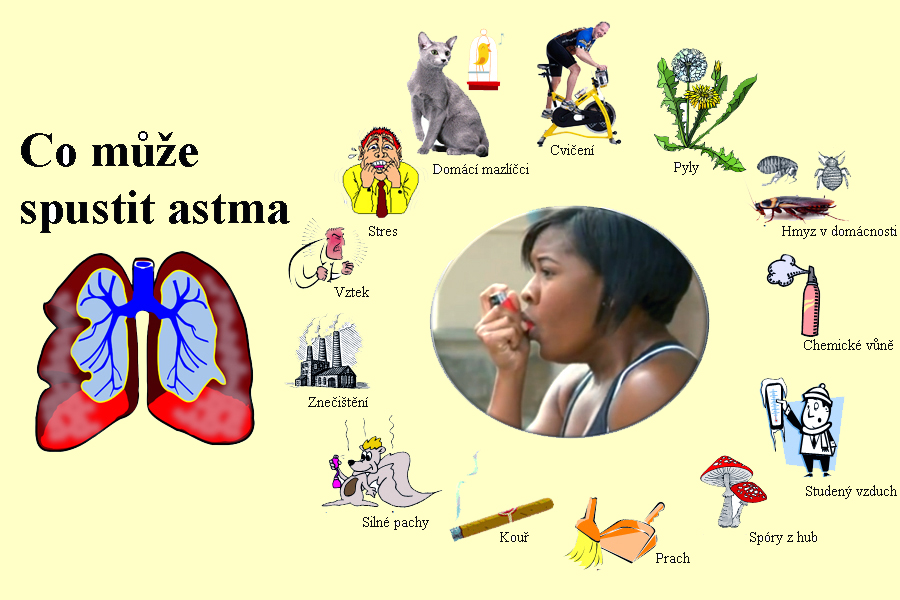
Astmatem trpí ve světě 300 miliónů lidí a odhaduje se, že během příštích třiceti let vzroste jejich počet na 400 miliónů. Ani čísla za Českou republiku nejsou nijak potěšující – prevalence nemocných astmatem je na úrovni osmi procent populace, což je zhruba 800 tisíc nemocných, dvě třetiny z nich jsou ženy, a až 220 tisíc děti. Nemocným může v těch nejtěžších případech pomoci biologická léčba, která je již k dispozici přibližně deset let. „Je to specializovaná, nadstavbová léčba pro nejtěžší formy nemoci, ale určitě by bylo prima, kdybychom ji mohli používat i u méně závažnějších forem astmatu, ale je to především v současné době otázka cenová. Léky jsou drahé a limitovány na centra,“ sdělil v této souvislosti Zdravotnickému deníku profesor Petr Pohunek z Pediatrické kliniky 2. lékařské fakulty Univerzity Karlovy a Fakulní nemocnice v Motole. Nemocní záchvatovitým stavům ohrožujícím život mohou předcházet tím, že budou užívat preventivní inhalační kortikosteroidy, jenže na ty často zapomínají a užívají jen léky na úlevu.
Astma je závažné chronické zánětlivé onemocnění, které postihuje dýchací cesty osob všech věkových kategorií a člověk si jej nemusí dlouho všimnout. Potíže s dýcháním totiž často přisuzuje znečištěnému prostředí nebo špatné fyzické kondici. Nejčastěji vzniká v dětství, méně často se objeví až v dospělosti. Astma u dospělých je často spojováno s alergiemi a může být doprovázeno i jinými alergickými stavy, jako je například senná rýma.
Příznaky astmatu jsou zúžení průdušek provázené pískotem při dýchání či kašlem, zejména při zátěži. Pacienti se také budí v noci kvůli potížím s dechem a kašlání. Bez léčby mívají záchvaty těžké dušnosti, které je mohou i ohrožovat na životě. Předcházet jim lze preventivními léky, které pacienti inhalují jednou či dvakrát denně. Čím dříve se začne s léčbou, tím snadněji se stav optimalizuje.
Léky užívané v léčbě astmatu dělíme na preventivní (kontrolující) a úlevové. Hlavními preventivními léky s vysoce protizánětlivými účinky jsou v současné době kortikosteroidy, v případě astmatu se podařilo vyvinout jejich typy, které se dají podávat v inhalační formě. To je pro nemocné s astmatem obrovskou výhodou, protože se tak tyto léky mohou podávat v minimálních dávkách a přímo do průdušek. Je třeba je užívat dlouhodobě a každodenně k udržení klinické kontroly nad astmatem.
Mohlo by vás zajímat
Zúžení průdušek lze ovlivnit i podáním léků, které uvolní křeč svaloviny ve stěně průdušek a tím znovu zvětší průchodnost dýchacích cest. Tuto skupinu léků proto nazýváme jako léky „záchranné“, „úlevové“ nebo „uvolňující“. Cílem léčby astmatu je ale vždy dosažení a dlouhodobé udržení takového stavu, který označujeme jako „astma pod kontrolou“.
Až polovina pacientů s astmatem ale podle odborníků zapomíná na preventivní inhalační kortikosteroidy, které musí brát denně, a užívají jen léky na úlevu. Upozornil na to Milan Teřl z Kliniky pneumologie a ftizeologie Lékařské fakulty a Fakultní nemocnice v Plzni. Podle Teřla úlevové léky při záchvatu sice pomohou, ale nikdy nenahradí preventivní, které záchvatům předcházejí.
„Záchvaty pak vyplývají z toho, že pacienti a někdy i jejich lékaři podceňují potřebu léčby,“ upozornil Teřl s tím, že záchvaty trpí až polovina nemocných, přitom si mnohdy neuvědomují, že pokud preventivní léky neberou, pak další záchvaty mohou být pro ně na ohrožující. Každým záchvatem se totiž zhoršuje činnost pacientových plic.
Exacerbace (akutní zhoršení bronchiálního astmatu) začíná působením spouštěče, poté se rozvíjí generalizovaná bronchokonstrikce, klinicky se projevující dušností, pískáním při dechu, kašlem a tíhou na hrudi. Pacienty s těžkou exacerbací je nutné hospitalizovat. Základní léčba zahrnuje podání vysokých dávek inhalačních beta2-agonistů, systémově kortikosteroidů a kyslíku.
„Dobře léčený astmatik by měl pravidelně jednou až dvakrát denně užívat preventivní lék a zcela výjimečně lék úlevový. Tyto léky by měl dobře rozeznávat a racionálně používat. Každodenní potřeba úlevového léku signalizuje nedostatečnou základní, tedy preventivní léčbu,“ poznamenal v této souvislosti Teřl.
Podle dat, která předložil, mezi astmatiky na celém světě převažují nemocní s potenciálně „lehce“ léčitelným astmatem, tj. intermitentní, tedy lehkou a středně těžkou formou nemoci. Těch je asi polovina (15 procent nemocných má intermitentní formu nemoci, 35 procent lehkou formu). Čtyřicet procent nemocných trpí středně těžkou formou, osm procent těžkou a dvě procenta podléhají těžké rezistentní formě.
Syndrom kouřící babičky…
Za nemocí podle odborníků mnohdy stojí genetické predispozice, které bývají podpořeny vnějšími vlivy, jako je kouření či alergie. Někdy ovšem dojde ke kombinaci a pak jde o tzv. syndrom kouřící babičky, kdy se její geny modifikují a pak se přenesou na další generaci.
„Nemoc se může objevit v každém věku, záleží na jednotlivých dispozicích. Dokonce známe případy rodin, kde onemocní astmatem dítě, poté se nemoc objeví u rodičů a najednou se po pár letech objeví i nemocná babička, takže tady jde o takový obrácený systém. Čili dispozice v rodinách bývá, ale může to být i tak, že astma vznikne v dospělosti u člověka, který dříve žádné jiné problémy neměl, tedy ani dispozice k nemoci. Nedá se to úplně dobře předvídat. Na druhou stranu v rodinách, kde je jednoznačná alergická dispozice a již se v nich lidé s astmatem vyskytují, je potřeba na astma aktivně myslet a pokud se objeví u kohokoliv potíže, které by ho mohly připomenout, tak je nutné včas provést vyšetření,“ uvedl pro Zdravotnický deník v této souvislosti profesor Petr Pohunek, který je zároveň ředitelem České iniciativy pro astma (ČIPA).
Biologická léčba se používá již deset let
Pro deset procent nemocných, kteří trpí nejtěžší formou astmatu, je podle Pohunka k dispozici biologická léčba.
„Používají se při ní léky drahé, které jsou limitovány na centra. Pacient by měl být velmi podrobně vyšetřen, aby bylo jasné, že je skutečně pro tuto léčbu vhodný a indikovaný, jelikož je hrazena z veřejného zdravotního pojištění na základě zvláštních smluv s příslušným zdravotnickým zařízením. Její efektivita se podrobně monitoruje tak, aby bylo jasné, že je účinná. Pokud by účinná nebyla, pak se přerušuje a hledají se jiné možnosti,“ uvedl v této souvislosti pro Zdravotnický deník Pohunek.
„Léčba je k dispozici přibližně deset let a pořád se vyvíjí nové molekuly, takže ty nejnovější typy jsou právě nyní uváděny na trh. A připravují se další molekuly,“ řekl dále.
Podle něj je v této chvíli v České republice asi dvanáct center, která biologickou léčbu astmatikům zprostředkovávají, a ta jsou většinou vázána na nemocnice vyššího typu. (Specializovaná pracoviště pro léčbu astmatu jsou uvedená na webové stránce VZP zde.)
Zatímco v Evropě mají léčbu běžně na starosti praktici, u nás jsou tzv. guidelines pro léčbu astmatu určeny pneumologům a alergologům. „O této léčbě rozhodují alergolog a pneumolog – oba k ní připravují indikaci a ručí i za kvalitu léčby,“ podotkl k tomu Pohunek a vysvětlil, že biologická léčba je zaměřená především na některé z hlavních mediátorů, které astma vyvolává:
„To znamená především na tzv. imunoglobulin E (Imunoglobulin E je jednou ze tříd imunoglobulinů vyskytujících se v lidském séru. Jeho fyziologická funkce je v oblasti protiparazitární imunity. Klinické aplikace: Zvýšené hladiny IgE jsou spojeny s časnou přecitlivělostí jako je alergické astma, alergické záněty nosní sliznice, atopií a také parazitárními infekcemi, pozn. red.), což je hlavní alergická protilátka. Ovšem dnes už jsou k dispozici i nové léky, které postihují jiné typy astmatu, jako například tzv. astma eozinofilní, kde se účastní více alergické buňky a méně protilátky. Tato léčba je skvělá, je dostupná a určitě by bylo prima, kdybychom ji mohli používat i u méně závažnějších forem astmatu už o něco dříve, ale je to především v současné době otázka cenová. Pravděpodobně ale tyto léky budou do budoucna levnější, takže budou více dostupné a bude se tak moci rozšířit spektrum pacientů, kteří ji budou moci využívat.“
VZP: Předloni nás stála biologická léčba téměř 41 miliónů
Náklady Všeobecné zdravotní pojišťovny (VZP), jejímiž klienty jsou asi tři pětiny obyvatel, na biologickou léčbu nemocných s astmatem každoročně stoupají. Podle tiskového mluvčího VZP Oldřicha Tichého pojišťovna předloni na tuto léčbu vydala téměř 41 miliónů korun, o rok dříve téměř 36 miliónů. (Rok 2017 – 40 812 000 Kč, rok 2016 – 35 650 000 Kč, rok 2015 – 31 611 000 Kč, rok 2014 – 19 287 000 Kč).
„V prvním pololetí roku 2018 to bylo 21 191 000 Kč, nicméně ve druhém pololetí obvykle bývají náklady o něco vyšší,“ dodal pro Zdravotnický deník Tichý.
Částka vydaná za běžné léky klesla
Náklady ale pojišťovnám stoupají i v souvislosti s běžnou léčbou alergiků a astmatiků. Tak třeba VZP vydala na péči lékařů o alergiky a astmatiky v roce 2011 asi 452 milionů korun, o šest let později to byla částka téměř 579 milionů korun za stejný počet léčených. Naopak klesla částka vydaná na léky. V roce 2011 stály asi 352 milionů korun, loni 195 milionů. Část těchto léků si ale pacienti hradí sami.
„Za posledních pětadvacet let se výrazně zlepšila kvalita jednotlivých látek v lécích, především u inhalačních léků, a zlepšily se i formy inhalačních systémů,“ zdůraznil v této souvislosti profesor Pohunek.
Zcela běžně se dle jeho slov dnes kombinují léky rozšiřující průdušky spolu s léky preventivními, takže pacient má obojí podáváno zároveň, což zvyšuje účinnost.
„V dnešní době je možné pro pacienta zvolit léčbu na míru podle toho, co mu nejlépe vyhovuje. Existují jak sprejové formy, tedy rozprašovače, tak i formy práškové, kde se vdechuje velice jemný prášek. Vždy se dá pro pacienta najít ta varianta, která je pro něj nejpohodlnější a nejvíc vyhovující tak, aby se on sám ochotně léčil,“ doplnil profesor Pohunek.
Nulová tolerance k astmatickým příznakům
Výskyt astmatu v populaci razantně stoupl v 80. a 90. letech, v současné době se podle Pohunka zpomalil, ale neklesá. U dětí bylo podle odborníků vypozorováno, že postupně s věkem se astma zmírní nebo může vyhasnout. Zatím se ale nedá nijak určit, proč tomu tak je a u kterého pacienta k tomu dojde.
Informace o správné léčbě získají lidé na webu Astma Zero České iniciativy pro astma (ČIPA). Kampaň Astma Zero si dává za cíl vymýtit u nemocných záchvaty zhoršující jejich stav. Součástí projektu jsou i webové stránky www.astma-zero.cz, v nichž nechybí ani informace o tom, že s astmatem je zcela reálný i plnohodnotný život. „Nemusíte se vzdávat ani svého oblíbeného sportu. Naopak! Možný je i vrcholový sport. Dokazují to výkony českých špičkových sportovců, kteří se s touto chorobou dlouhodobě léčí,“ uvádí se zde.
Má astma a sportuje
Lékaři úspěšnost léčby dokazují na příkladu výkonů vrcholové plavkyně, dvojnásobné mistryně Evropy, mnohonásobné české rekordmanky a účastnice olympijských her Petry Chocové. Ta začala pociťovat problémy s dechem v době dospívání při fyzické námaze. Okolo dvacátého roku začala dvoufázově trénovat a výkon jí ztěžovalo špatné dýchání a kašel. Sama se nechala vyšetřit alergologem, při zátěžovém testu pak vyšlo najevo, že trpí astmatem.
Nejdříve užívala zejména úlevovou léčbu, kterou se snažila minimalizovat příznaky. K silným astmatickým záchvatům sice u ní nedocházelo, ale při nejsilnějších zátěžových situacích zhruba třikrát do měsíce měla někdy silné potíže s dýcháním. Po nasazení protizánětlivé léčby se jí již trénuje mnohem lépe. V tuto chvíli je téměř bez příznaků, úlevovou léčbu s sebou prý vozí na závody „jen pro jistotu“.
Olga Böhmová