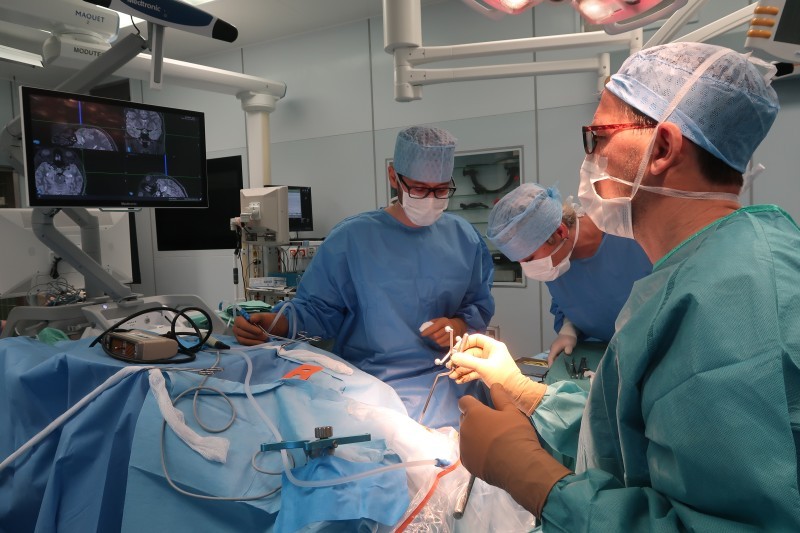
Záchvaty téměř na denní bázi, řada omezení v běžném životě i neustálý strach, že záchvat přijde v tu nejnevhodnější chvíli – takový bývá život pacienta s epilepsií způsobenou takzvanou hipokampální sklerózou. Řadě nemocných pomohou léky, avšak někteří se ani po opakované změně medikace nedočkají úlevy. Právě jim přitom může pomoci epileptochirurgický výkon, během něhož se z mozku vyjme tkáň způsobující záchvaty. Přistoupit k tomuto zákroku se rozhodli lékaři z Nemocnice Na Homolce také u 21leté ženy, která trpěla záchvaty obden. Jak měl Zdravotnický deník možnost se na vlastní oči přesvědčit, jde o operaci velmi náročnou – během skoro čtyřhodinového zákroku byl z mozku vyňat hipokampus (řecky mořský koník) a také většina amygdaly. Výsledek ovšem stojí za to – většina pacientů se díky operaci záchvatů zcela zbaví.
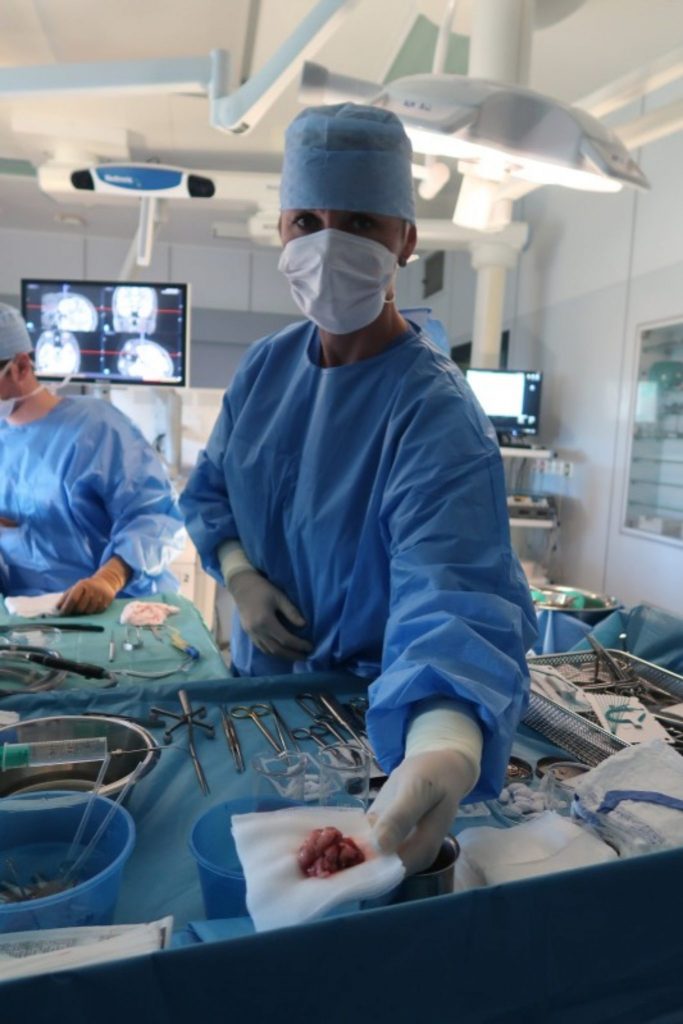
Drobná, mladá pacientka leží na zádech na operačním stole a hlavu má upevněnou v rámu. Celé tělo má zarouškované, takže jediné, co je z ní vidět, je místo nad pravým uchem, kde má načrtnutý řez. Právě tudy bude neurochirurg Jan Šroubek odstraňovat tkáň, která pacientce způsobuje epileptické záchvaty. Příčinou problémů je nemoc zvaná hipokampální skleróza.
„Jako hipokampální sklerózu označujeme zánik některých buněk v hipokampu, tedy struktuře, která se nachází na nejvnitřnější části spánkového laloku, a vznik gliální jizvy, tedy jizvy z podpůrných buněk mozku,“ vysvětluje epileptolog z Nemocnice Na Homolce Zdeněk Vojtěch, který také indikoval zákrok u mladé pacientky.
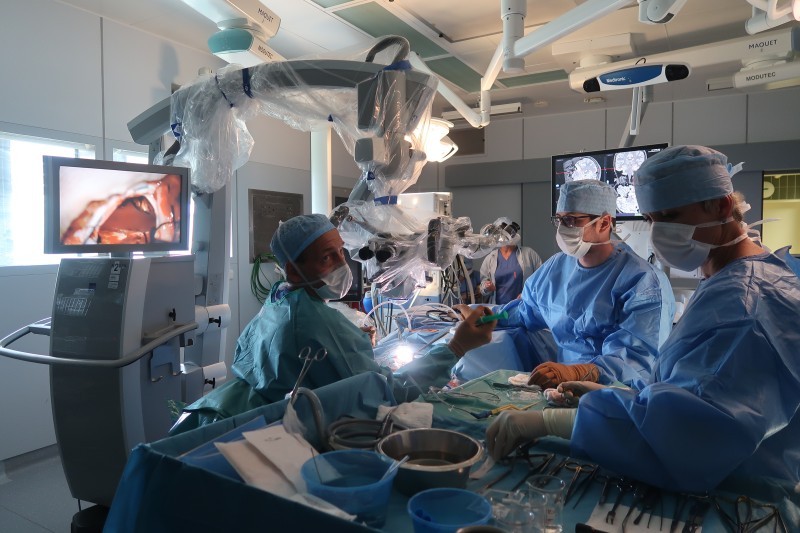 Ta doposud trpěla záchvaty každý druhý den. Nejtypičtějším projevem hipokampální sklerózy totiž je takzvaná meziotemporální epilepsie, při které pacienti obvykle trpí záchvaty začínající aurou (nejčastěji tzv. epigastrickou aurou se zvláštním pocitem v oblasti žaludku), již následuje porucha vědomí se zahleděním nebo hybnými příznaky, jako je olizování či žvýkání. Ty pak může následovat křečový stav, po záchvatech se navíc často vyskytuje zmatenost. „Nemusí se vždy jednat o křečový stav, ale přesto nad sebou při těchto záchvatech ztrácíte kontrolu. A v případě vzniku záchvatu při řízení automobilu můžete způsobit havárii,“ popisuje doktor Šroubek.
Ta doposud trpěla záchvaty každý druhý den. Nejtypičtějším projevem hipokampální sklerózy totiž je takzvaná meziotemporální epilepsie, při které pacienti obvykle trpí záchvaty začínající aurou (nejčastěji tzv. epigastrickou aurou se zvláštním pocitem v oblasti žaludku), již následuje porucha vědomí se zahleděním nebo hybnými příznaky, jako je olizování či žvýkání. Ty pak může následovat křečový stav, po záchvatech se navíc často vyskytuje zmatenost. „Nemusí se vždy jednat o křečový stav, ale přesto nad sebou při těchto záchvatech ztrácíte kontrolu. A v případě vzniku záchvatu při řízení automobilu můžete způsobit havárii,“ popisuje doktor Šroubek.
Mohlo by vás zajímat
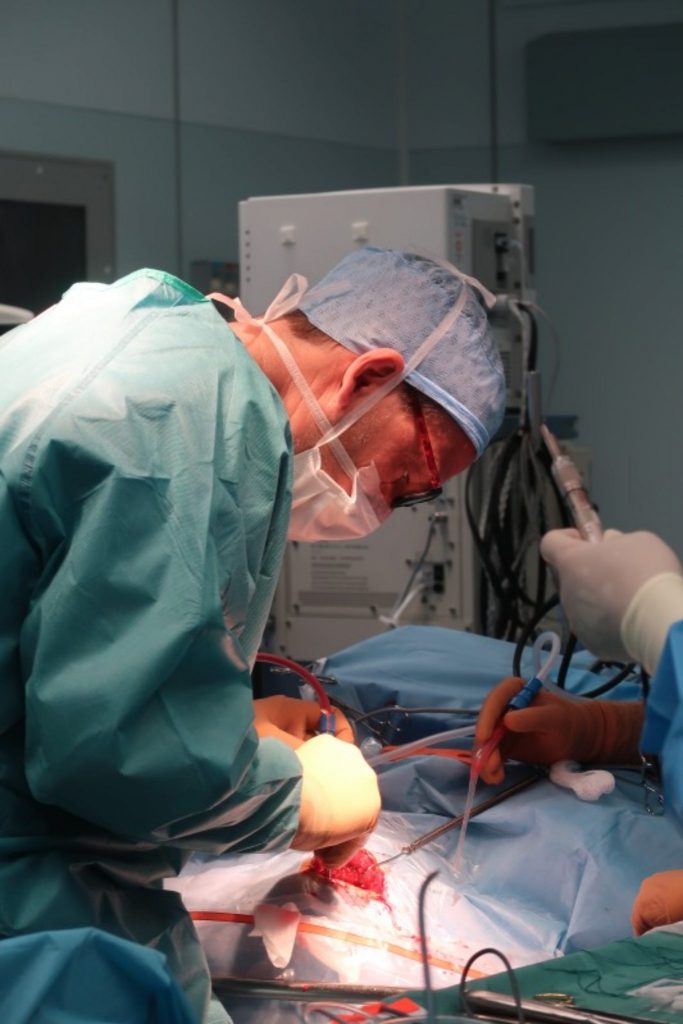 Lékaři pochopitelně vždy musí zvažovat všechny plusy a minusy, protože epileptochirurgický zákrok není bez rizik. K nejčastějším neurologickým komplikacím patří výpadek horní části druhostranného zorného pole, který ale pacienti ani nemusí zaznamenat. Hrozí však také přetrvávající neurologické komplikace, jako je porucha řeči či hybnosti (obvykle se vyskytují u necelých dvou procent operovaných), asi stejně časté jsou pak chirurgické komplikace typu krvácení a zánětů.
Lékaři pochopitelně vždy musí zvažovat všechny plusy a minusy, protože epileptochirurgický zákrok není bez rizik. K nejčastějším neurologickým komplikacím patří výpadek horní části druhostranného zorného pole, který ale pacienti ani nemusí zaznamenat. Hrozí však také přetrvávající neurologické komplikace, jako je porucha řeči či hybnosti (obvykle se vyskytují u necelých dvou procent operovaných), asi stejně časté jsou pak chirurgické komplikace typu krvácení a zánětů.
„Nejobávanější neuropsychologickou komplikací je zhoršení paměti, zejména po operacích na řečově dominantním spánkovém laloku. Jejich pravděpodobnost lze předoperačně do jisté míry odhadnout a diskutovat s pacientem,“ vysvětluje docent Vojtěch.
Jenže přínosy pro pacienta mnohdy rizika dalece přesáhnou. „Epileptochirurgické zákroky na spánkovém laloku jsou velmi efektivní a asi 70 procent pacientů, kteří před operací žili v permanentním strachu, kdy dostanou záchvat, se záchvatů po operaci zbaví. Další záležitost, kterou bych chtěl podtrhnout, je, že nemocné neohrožují jen záchvaty s jejich důsledky, například úrazy, ale i náhlé nevysvětlitelné úmrtí. A protože hipokampus je struktura důležitá pro paměť, jsou ohroženi i jejím horšením,“ popisuje dopady choroby Zdeněk Vojtěch.
Možná budoucnost? Lepší rozlišení i nová metoda operování
U mladé ženy, která má život před sebou, tak výhody zákroku lehce předčí rizika. Hipokampální skleróza totiž vzniká v dětství, obvykle před čtvrtým rokem věku, v důsledku úrazu, zánětu mozku nebo záchvatu při horečnatém onemocnění. Poté většinou následuje několikaleté období bez záchvatů – ty se začínají objevovat v pozdním dětství či adolescenci. U pacientky, kterou nyní čeká operace, je přitom pravý hipokampus velmi malý, což na snímku z magnetické rezonance rozpozná i oko laika. Žena je pravačka, tudíž dominantní je její levý hipokampus – postižený je ale ten pravý,
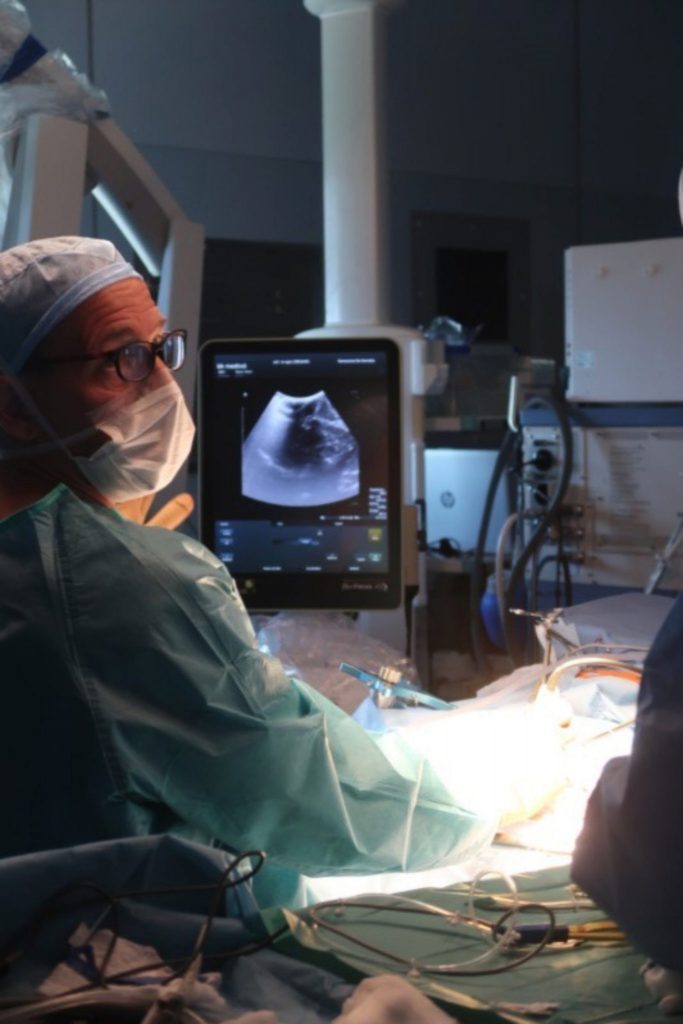
který tak je možno bez problémů vyoperovat. U lidí, kteří mají postižen dominantní hipokampus, je situace složitější, protože v některých případech je nutno za zbavení se záchvatů zaplatit lehkým kognitivním zhoršením.
„Nyní ale děláme výzkum v laboratoři kadaverech a zkoušíme metodu, kterou zatím prezentovala pouze dvě světová pracoviště. Ta spočívá v tom, že se hipokampus neresekuje – nevyndavá, ale jen se napříč protíná. Díky tomu by měla být u lidí, kteří mají postižen dominantní hipokampus, zachována paměť, ale zmizely by záchvaty,“ popisuje Jan Šroubek.
U některých pacientů je situace složitější, protože zobrazovací metody neukazují žádnou zjevnou anomálii (tzv. nelézionální epilepsie). Pomoci by do budoucna mohla dokonalejší sedmiteslová magnetická rezonance, kterou na Homolce plánují pořídit. „Pomocí této silnější magnetické rezonance bychom měli být schopni odhalit i postižení mozku, která na té slabší vidět nebyly,“ konstatuje Jan Šroubek.
Pokud zobrazovací metody neodhalí problém nebo není zcela jasno, zmonitoruje se pacient prostřednictvím povrchově nebo hluboko zanořených elektrod. Člověk s elektrodami v hlavě tak leží tři nebo čtyři dny na oddělení a sleduje se, odkud záchvaty vycházejí. Na základě toho je pak možno identifikovat část mozku, jejíž vyjmutí při operaci by mělo vést k eliminaci záchvatů, případně je možno pokusit se prostřednictvím elektrod postižené místo spálit. „Efekt této termokoagulace však obvykle není trvalý a větší operační výkon pak následuje,“ dodává Šroubek.
 Méně je někdy více
Méně je někdy více
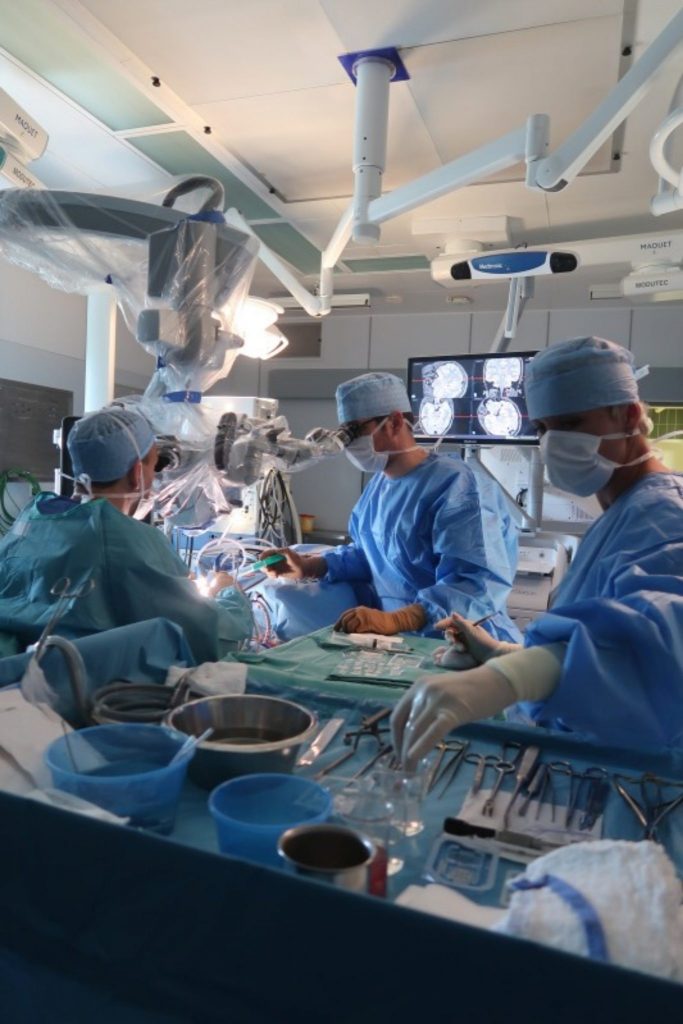
Průběh operace mohou všichni v operačním sále sledovat velmi zblízka. Po otevření lebky na spánkovém laloku totiž doktor Šroubek přesedá na křeslo s mikroskopem, který přenáší záběr dutiny na dvě velké obrazovky. V rámci výzkumu je pacientce ještě odebrán mozkomíšní mok, a pak mohou začít práce uvnitř samotného mozku. Pomocí takzvaného ultrazvukového aspirátoru operatér proniká do hloubky mozkové tkáně a krvácející místa zastavuje koagulací.
Nejdříve vidíme šedou kůru mozkovou, postupně ale mikroskop zabírá čím dál hlubší místo v mozku. Ocitáme se v oblasti amygdaly, kterou nakonec doktor Šroubek ze čtyř pětin vyjímá – zachovává jen oblast okolo optického traktu. V dutině je vidět část střední mozkové tepny, krkavice a nakonec také hipokampus. Operatér přitom musí dávat velký pozor, aby nepoškodil cévní i nervové struktury v okolí mozkového kmene, kde se hipokampus nachází .
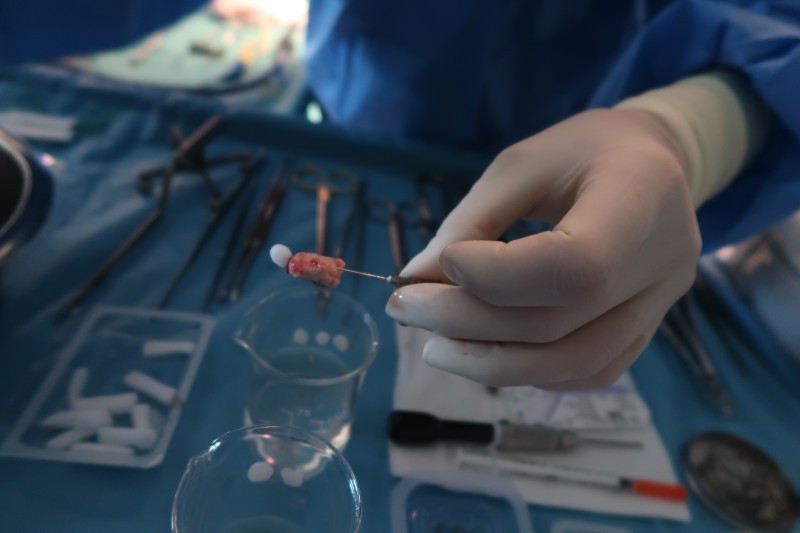
Asi tři a půl hodiny po začátku operace je hipokampus venku – je uložen do roztoku napíchnutý na jehle, aby mohla být na patologii ověřena diagnóza. Tato maličká část mozku ve tvaru mořského koníka, která se hravě vejde na jedno párátko, má na starosti ukládání nových informací a paměť. V tomto případě však šlo o hlavního viníka záchvatů, jehož funkci již beztak z většiny přebral levý hipokampus.
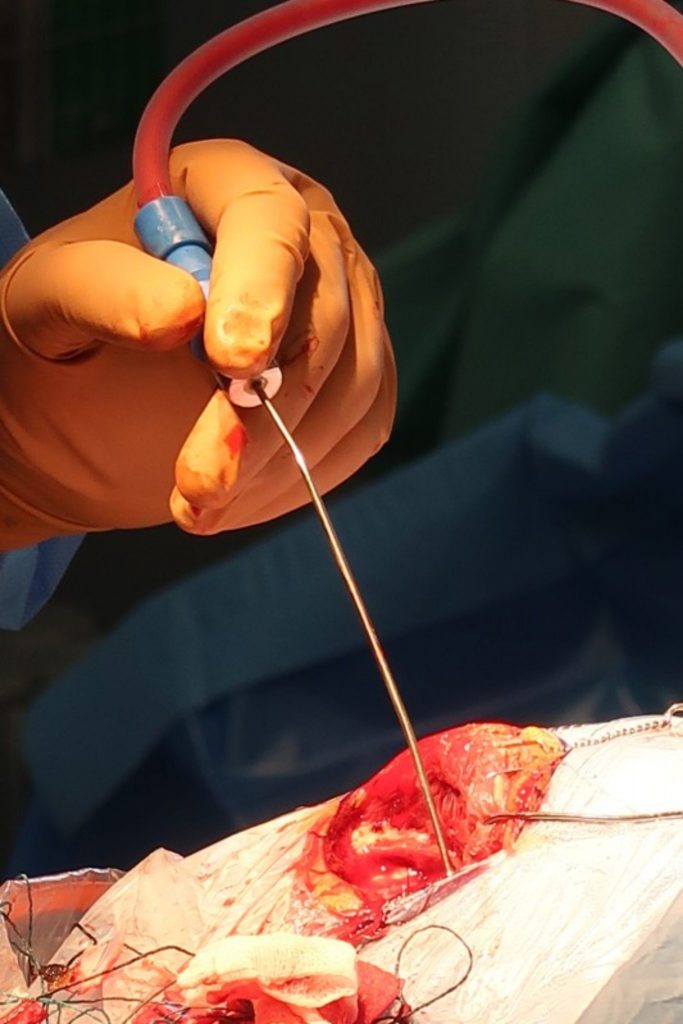 Vzniklá dutina hluboká šest centimetrů se nyní vypláchne vodou a vystele surgicellem, což je celulóza zabraňující krvácení. Doktor Šroubek předává pacientku sekundáři, aby uzavřel lebku a ránu zašil. Pacientka si jeden den pobude na neurologické jednotce intenzivní péče kvůli monitoraci a následně bude přeložena na oddělení, sedmý den se vyndají stehy, a pokud nenastanou komplikace, pacientka může být propuštěna. „U většiny pacientů po těchto výkonech jsou průběhy nekomplikované,“ říká doktor Šroubek.
Vzniklá dutina hluboká šest centimetrů se nyní vypláchne vodou a vystele surgicellem, což je celulóza zabraňující krvácení. Doktor Šroubek předává pacientku sekundáři, aby uzavřel lebku a ránu zašil. Pacientka si jeden den pobude na neurologické jednotce intenzivní péče kvůli monitoraci a následně bude přeložena na oddělení, sedmý den se vyndají stehy, a pokud nenastanou komplikace, pacientka může být propuštěna. „U většiny pacientů po těchto výkonech jsou průběhy nekomplikované,“ říká doktor Šroubek.
Konec limitací
Hipokampální skleróza bývá nejčastější příčinou epileptochirurgického výkonu, dalším důvodem pak mohou být nezhoubné nádory. Podobných výkonů se na Homolce provádí kolem třiceti ročně. „V případě hipokampální sklerózy mají pacienti v našem souboru až 90 procentní pravděpodobnost, že už nebudou mít nikdy žádný záchvat. To je pro epileptika, který nemůže řídit, je limitovaný jakýmikoliv výškovými pracemi a má řadu dalších omezení, obrovská úleva,“ popisuje Jan Šroubek s tím, že základem úspěchu je dobrá indikace.
 Odhadnout, jak často se hipokampální skleróza vyskytuje v obecné populaci, je podle docenta Vojtěcha obtížné, protože epileptologové se setkávají zejména s případy, které se projevují epilepsií. V souborech pacientů operovaných pro epilepsii je její nejčastější příčinou a vyskytuje se v jedné až dvou třetinách operovaných. V Nemocnici Na Homolce tak je operováno okolo deseti lidí s hipokampální sklerózou ročně.
Odhadnout, jak často se hipokampální skleróza vyskytuje v obecné populaci, je podle docenta Vojtěcha obtížné, protože epileptologové se setkávají zejména s případy, které se projevují epilepsií. V souborech pacientů operovaných pro epilepsii je její nejčastější příčinou a vyskytuje se v jedné až dvou třetinách operovaných. V Nemocnici Na Homolce tak je operováno okolo deseti lidí s hipokampální sklerózou ročně.
„Na snímcích magnetické rezonance však občasně nacházíme nálezy, které jsou z hipokampální sklerózy podezřelé, u pacientů, kteří nikdy záchvat neměli,“ konstatuje docent Vojtěch. Nejčastějším projevem této choroby bývá výše popsaná mezitemporální epilepsie, ovšem i jiné epileptické syndromy a další nemoci, které se epilepsií neprojevují – vyskytuje se například v asi pěti procentech pitevních nálezů u pacientů s Alzheimerovou chorobou.
Zatímco na Homolce mají hodně pacientů s lézionální epilepsií, kde je jasné ložisko záchvatů, ve vedlejším Motole se věnují hlavně té nelézionální, tedy vyšetřování za pomoci zanořených elektrod. Právě Motol je také spolu s brněnskou nemocnicí jediným místem, kde se provádí i dětská epileptochirurgie.
Epileptochirurgie ovšem bývá záchranou až pro ty pacienty, u nichž nezabírají léky. „Existuje nikoli nevýznamná skupina nemocných, kteří reagují na léčbu antiepileptiky vymizením záchvatů. Proto je pokus o léčbu antiepileptiky první léčebnou metodou. Při prokázané hipokampální skleróze na magnetické rezonanci s korespondujícími nálezy na dalších pomocných vyšetřeních – neuropsychologickém, elektroencefalografickém – je kandidátem epileptochirurgického výkonu tzv. farmakorezistentní pacient, který neodpovídá vymizením záchvatů na dva vhodně zvolené a dostatečně dávkované léky. Data o výskytu farmakorezistentní epilepsie v důsledku hipokampální sklerózy v České republice známa nejsou, údaje z USA ale hovoří o prevalenci (tedy kolik pacientů je v populaci) 0,5 až 0,6 na 1000 obyvatel. Incidenci odhadují zhruba tři nové případy na 100 000 osob za rok. Velká část těchto pacientů je ale kandidátem epileptochirurgického řešení,“ uzavírá Zdeněk Vojtěch.
Michaela Koubová
Foto a video: autorka